Какие основные причины развития анемии при ХПН. Как диагностировать дефицит железа у пациентов с ХПН. Какие препараты железа эффективны для лечения анемии при ХПН. Какие особенности применения пероральных и внутривенных препаратов железа при ХПН.
Причины развития анемии при хронической почечной недостаточности
Анемия является одним из наиболее частых осложнений хронической почечной недостаточности (ХПН). Основные причины развития анемии при ХПН включают:
- Снижение выработки эритропоэтина почками
- Дефицит железа вследствие нарушения его всасывания и повышенных потерь
- Укорочение продолжительности жизни эритроцитов
- Наличие уремических токсинов, подавляющих эритропоэз
- Дефицит фолиевой кислоты и витамина B12
При этом ключевую роль в патогенезе анемии при ХПН играет именно снижение продукции эритропоэтина. По мере прогрессирования почечной недостаточности и снижения скорости клубочковой фильтрации (СКФ) нарастает и выраженность анемии.

Особенности анемии при хронической болезни почек
Анемия при ХПН имеет ряд характерных особенностей:
- Развивается уже на ранних стадиях ХПН (при СКФ < 60 мл/мин)
- Нормохромная нормоцитарная анемия
- Отмечается гипоплазия эритроидного ростка костного мозга
- По мере прогрессирования уремии может развиваться железодефицитное кроветворение
- Часто сочетается с дефицитом железа
Таким образом, анемия при ХПН носит комплексный характер и требует дифференцированного подхода к диагностике и лечению.
Диагностика дефицита железа у пациентов с ХПН
Диагностика дефицита железа при ХПН имеет определенные сложности, так как традиционные маркеры могут быть недостаточно информативны. Для оценки запасов железа используются следующие показатели:
- Сывороточный ферритин — отражает запасы железа в организме
- Насыщение трансферрина железом — показатель транспортного железа
- Процент гипохромных эритроцитов — содержание железа в костном мозге
- Содержание гемоглобина в ретикулоцитах
При этом оптимальные значения для пациентов с ХПН отличаются от нормы для здоровых людей. Целевые показатели включают:

- Сывороточный ферритин > 100 нг/мл
- Насыщение трансферрина > 20%
- Содержание гемоглобина в ретикулоцитах > 29 пг
Важно учитывать, что при воспалении уровень ферритина может быть повышен, поэтому необходима комплексная оценка всех показателей.
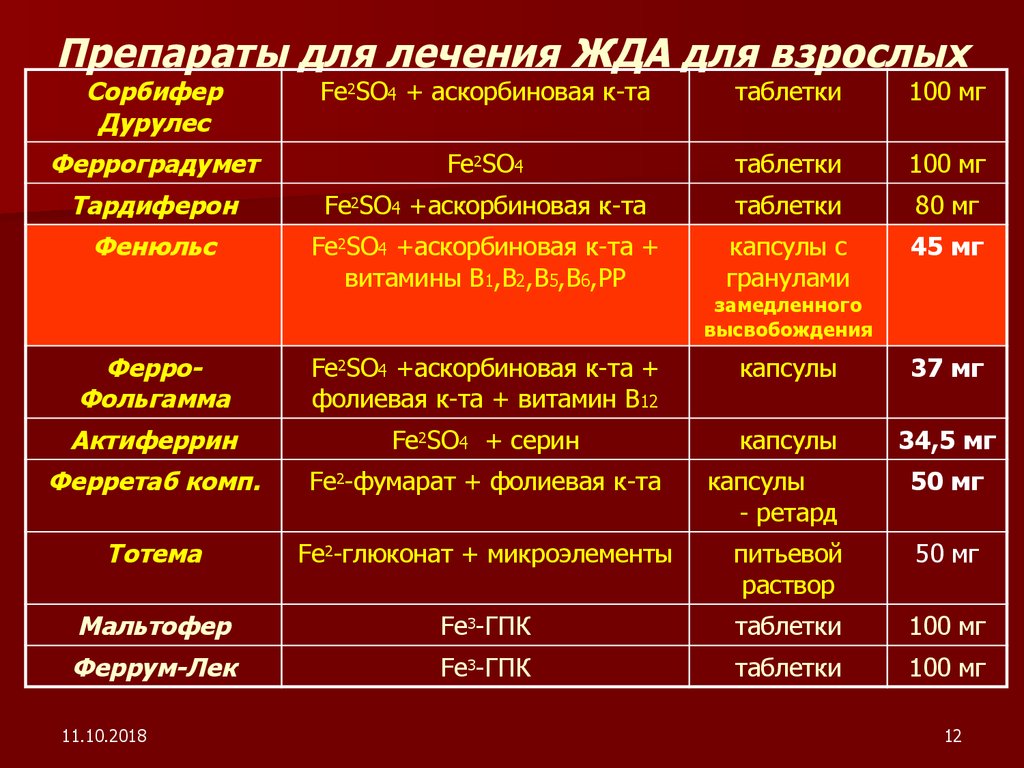
Препараты железа для лечения анемии при ХПН
Коррекция дефицита железа является важным компонентом лечения анемии при ХПН. Для восполнения запасов железа используются как пероральные, так и парентеральные препараты:
Пероральные препараты железа:
- Сульфат железа
- Фумарат железа
- Полимальтозный комплекс гидроксида железа (III)
Парентеральные препараты железа:
- Железа (III) гидроксид сахарозный комплекс
- Железа (III) гидроксид декстран
- Железа (III) карбоксимальтозат
Выбор между пероральным и внутривенным введением железа зависит от стадии ХПН, выраженности дефицита железа и индивидуальной переносимости препаратов.
Особенности применения препаратов железа при ХПН
При назначении препаратов железа пациентам с ХПН необходимо учитывать следующие аспекты:

- На ранних стадиях ХПН эффективны пероральные препараты железа
- При тяжелой ХПН предпочтительно внутривенное введение железа
- Дозы железа должны быть индивидуализированы на основе лабораторных показателей
- Необходим регулярный контроль показателей обмена железа
- Избыточное введение железа может усиливать оксидативный стресс
Оптимальная схема применения препаратов железа позволяет повысить эффективность терапии анемии и улучшить качество жизни пациентов с ХПН.
Комбинированная терапия препаратами железа и эритропоэз-стимулирующими агентами
Наиболее эффективным подходом к лечению анемии при ХПН является комбинированное применение препаратов железа и эритропоэз-стимулирующих агентов (ЭСА). Это позволяет:
- Обеспечить адекватное поступление железа для эритропоэза
- Повысить эффективность терапии ЭСА
- Снизить дозы ЭСА и риск побочных эффектов
- Быстрее достичь целевого уровня гемоглобина
При этом важно поддерживать оптимальный баланс железа в организме, избегая как дефицита, так и перегрузки железом.

Мониторинг эффективности терапии препаратами железа
Для оценки эффективности лечения препаратами железа необходимо регулярно контролировать следующие показатели:
- Уровень гемоглобина
- Сывороточный ферритин
- Насыщение трансферрина железом
- Процент гипохромных эритроцитов
Частота контроля зависит от стадии ХПН и схемы лечения, но обычно проводится не реже 1 раза в 3 месяца. При необходимости проводится коррекция дозы препаратов железа.
Заключение
Анемия является серьезным осложнением ХПН, значительно ухудшающим прогноз и качество жизни пациентов. Своевременная диагностика и адекватная коррекция дефицита железа в сочетании с применением ЭСА позволяют эффективно контролировать анемию и замедлить прогрессирование ХПН. Индивидуальный подход к выбору препаратов железа и схемы их применения с учетом стадии ХПН и сопутствующих факторов позволяет достичь оптимальных результатов лечения.
Препараты железа в лечении анемии у больных с ХПН | #10/05
Анемия развивается уже на ранней стадии хронической почечной недостаточности (ХПН) и нарастает пропорционально снижению скорости клубочковой фильтрации (СКФ) [8, 9].
В генезе анемии при хроническом заболевании почек основная роль принадлежит снижению способности почек синтезировать эритропоэтин в количествах, адекватных для поддержания гемопоэза [2, 8]. Анемия при ХПН характеризуется наличием нормохромных нормоцитарных эритроцитов в крови и гипоплазией эритроидных клеток в костном мозге [8, 9]. Однако в дальнейшем по мере нарастания уремии вследствие нарушения всасывания железа в желудочно-кишечном тракте, кровопотерь или из-за повышенного расхода железа при лечении препаратами эпоэтина развивается дефицит железа, и кроветворение становится железодефицитным [2, 4, 8].
Коррекция анемии у больных с ХПН основывается на сочетанном применении препаратов эпоэтина и железа [3, 8, 9].
Способы, дозы и кратность введения препаратов эпоэтина для лечения анемии у больных на разных стадиях хронического заболевания почек определены как американскими (NKF-K/DOQI, 2002), так и европейскими (EBPG, 2004) рекомендациями [8, 9], но в отношении препаратов железа на додиализном периоде ХПН таких правил нет.
Для полной реализации пролиферативных возможностей эритроидного ростка необходимо, чтобы содержание железа в организме соответствовало уровню эритропоэтина. При недостаточном поступлении железа в костный мозг снижается продукция эритроцитов, а при глубоком дефиците железа нарушается синтез гемоглобина и развивается железодефицитное кроветворение [3, 7].
Железо является компонентом гема — структурной единицы гемоглобина, осуществляющей связывание, транспорт и перенос кислорода к акцепторам клеток и тканям. Железо в составе гема связывается с хромопротеидами тканей, обеспечивающими процессы биологического окисления [2, 4].
Обмен и транспорт железа. Железо всасывается путем активного транспорта в проксимальном отделе тонкой кишки и особенно интенсивно в двенадцатиперстной кишке (дуоденальных энтероцитах), причем этот процесс регулируется содержанием железа в организме и потребностями в нем. При снижении запасов железа его всасывание увеличивается в строго контролируемых количествах.
Железо всасывается путем активного транспорта в проксимальном отделе тонкой кишки и особенно интенсивно в двенадцатиперстной кишке (дуоденальных энтероцитах), причем этот процесс регулируется содержанием железа в организме и потребностями в нем. При снижении запасов железа его всасывание увеличивается в строго контролируемых количествах.
Железо может всасываться только тогда, когда оно находится в виде растворимых комплексов. В кислой среде желудка образуются комплексы железа с аскорбиновой кислотой, аминокислотами, моно- и дисахаридами; они находятся в растворенном виде и при более высоком рН двенадцатиперстной и тощей кишок. С пищей в организм железо поступает в виде ферро (Fe
Получены данные о том, что всасывание железа регулируется рецепторами трансферрина и ферритином [7].
В норме для эритропоэза используется главным образом железо, высвобождающееся при разрушении отживших эритроцитов (рис. 1). Макрофаги захватывают это железо и передают его трансферрину — гликопротеиду плазмы. Каждая молекула трансферрина может связать две молекулы Fe3+, что соответствует 1,14 мкг железа на 1 мг трансферрина. Считается, что, связывая железо, трансферрин одновременно предохраняет ткани от действия активных радикалов кислорода, а также тормозит рост микробов, нуждающихся в железе [2, 7].
Поступление комплекса трансферрин–Fe3+ в эритроидные клетки костного мозга происходит с помощью трансмембранных специфических рецепторов, которые содержатся во всех клетках, однако 80% всех рецепторов локализованы на мембранах эритроидных предшественников в костном мозге. Поступающее в эритроидные клетки железо накапливается в митохондриях и используется для синтеза гема. После этого трансферрин-рецепторный комплекс возвращается на поверхность клетки, трансферрин вновь оказывается в плазме и включается в транспортный цикл, а рецептор остается на поверхности клеток — предшественников эритроцитов. Полученное эритроидными клетками костного мозга железо используется для синтеза гемоглобина, а железо, не включенное в гемоглобин, откладывается в виде ферритина. Небольшое количество железа захватывают другие клетки организма, главным образом гепатоциты. В них железо идет на синтез гемсодержащих ферментов и ферритина тканей (железо запасов) (рис. 1).
Поступающее в эритроидные клетки железо накапливается в митохондриях и используется для синтеза гема. После этого трансферрин-рецепторный комплекс возвращается на поверхность клетки, трансферрин вновь оказывается в плазме и включается в транспортный цикл, а рецептор остается на поверхности клеток — предшественников эритроцитов. Полученное эритроидными клетками костного мозга железо используется для синтеза гемоглобина, а железо, не включенное в гемоглобин, откладывается в виде ферритина. Небольшое количество железа захватывают другие клетки организма, главным образом гепатоциты. В них железо идет на синтез гемсодержащих ферментов и ферритина тканей (железо запасов) (рис. 1).
При потребности в железе происходит его всасывание в составе гема, который образуется в просвете кишечника при расщеплении гемоглобина и поступает в энтероциты целиком без распада на составляющие. Железо в составе гема усваивается лучше, чем элементарное железо (например, из злаков и овощей).
В работах последнего времени установлено, что скорость всасывания железа как у здоровых, так и больных с ХПН определяется его запасами в организме, однако включение абсорбированного железа в эритроциты у больных ХПН происходит медленнее, чем у здоровых людей (в течение 30 дней против 3–8,6 суток) [7, 8].
У здоровых людей запасы железа составляют от 600 до 1000 мг. Содержание и распределение железа в организме оценивают с помощью лабораторных методов. Сывороточная концентрация железа отражает процент содержания в организме железа, связанного с трансферрином. Общая железосвязывающая способность сыворотки — это общее количество железа, которое может связаться с трансферрином, т. е. данный показатель отражает количество свободного трансферрина. В норме сывороточная концентрация железа составляет 9–27 мкмоль/л (50–150 мкг/дл), а общая железосвязывающая способность сыворотки — 5–64 мкмоль/л (300–360 мкг/дл). Рассчитывают также насыщение трансферрина железом — процентное отношение связанного с трансферрином железа к общей железосвязывающей способности сыворотки. В норме этот показатель составляет 30–50%, при дефиците железа падает ниже 20%, а клинически значимая перегрузка железом определяется при насыщении трансферрина свыше 50–60%.
Железо депонируется в виде ферритина и гемосидерина. Белок апоферритин связывает свободное двухвалентное железо (F2+) и сохраняет его в виде трехвалентного (F3+). В макрофагах ферритин может быть превращен в форму гемосидерина. Железо ферритина при необходимости быстро используется для синтеза гема, в то время как железо гемосидерина гораздо медленнее включается в метаболизм. Сывороточная концентрация ферритина находится в равновесии с содержанием ферритина в тканях и отражает величину запасов железа в организме. Нормальные значения сывороточной концентрации ферритина для мужчин составляют 50–150 мкг/л, а для женщин — 15–50 мкг/л. Уровень ферритина < 15 мкг/л указывает на истощение запасов железа. При этом снижается и синтез апоферритина.
Белок апоферритин связывает свободное двухвалентное железо (F2+) и сохраняет его в виде трехвалентного (F3+). В макрофагах ферритин может быть превращен в форму гемосидерина. Железо ферритина при необходимости быстро используется для синтеза гема, в то время как железо гемосидерина гораздо медленнее включается в метаболизм. Сывороточная концентрация ферритина находится в равновесии с содержанием ферритина в тканях и отражает величину запасов железа в организме. Нормальные значения сывороточной концентрации ферритина для мужчин составляют 50–150 мкг/л, а для женщин — 15–50 мкг/л. Уровень ферритина < 15 мкг/л указывает на истощение запасов железа. При этом снижается и синтез апоферритина.
К наиболее ценным методам оценки железодефицитного эритропоэза относят изучение пунктата костного мозга после окраски на берлинскую лазурь. Отсутствие синих гранул гемосидерина в ретикулоэндотелиальных клетках, отсутствие эритробластов, содержащих гранулы негемового железа (сидеробластов) в мазках костно-мозгового пунктата — очень значимый критерий железодефицитного эритропоэза.
В последнее время в качестве альтернативы этому методу предлагают исследовать (радиоиммунологически) содержание в сыворотке растворимых рецепторов к трансферрину; при истинном дефиците железа в организме уровень трансферриновых рецепторов оказывается повышен. Метод изучения трансферриновых рецепторов особенно ценен в проведении дифференциального диагноза с анемией хронических заболеваний, также характеризующейся железодефицитным эритропоэзом, но в отличие от железодефицитной анемии при ней интерпретация изменений стандартных показателей обмена железа часто бывает затруднительна.
Причины дефицита железа при ХПН. У больных с ХПН дефицит железа развивается главным образом вследствие кровопотерь — оккультных и ятрогенных (включая неоправданные анализы крови), но также при недостаточном поступлении с пищей (длительное пребывание на диете с ограничением белка) и уменьшении его абсорбции в желудочно-кишечном тракте (из-за ахалазии), назначении фосфатсвязывающих гелей, карбоната кальция, цитратных смесей. Аскорбиновая кислота повышает всасывание Fe3+ и в меньшей степени Fe2+ [6, 7].
Аскорбиновая кислота повышает всасывание Fe3+ и в меньшей степени Fe2+ [6, 7].
Лечение анемии препаратами эпоэтина у больных ХПН увеличивает потребность в железе, поскольку для синтеза 1 г гемоглобина у больных ХПН требуется 3,47 мг железа [2, 7]. В результате лечение эпоэтином становится одной из причин развития железодефицита у больных с ХПН наряду с кровопотерями, особенно у пациентов на гемодиализе: потеря 1 мл крови приводит, в зависимости от уровня гемоглобина, к потере от 0,3 до 0,5 мг железа [2, 4].
При ХПН повышена продукция многих маркеров воспаления и эндотелиальной дисфункции С-реактивного белка: гомоцистеина, ферритина, фибриногена, ингибитора активатора плазминогена-1, аполипопротеина В, интерлейкина-6, лептина и др. [7, 8]. Это позволяет рассматривать ХПН как состояние, которое сопровождается хроническим воспалением, провоцируемым оксидативным стрессом. В тканях железо катализирует реакции окисления с образованием свободных радикалов кислорода (Fe2+ + O2 > Fe3+ + O2— и Fe2+ + H2O2 > OH + OH— + Fe3+), нарушающих синтез ДНК, влияющих на активность ряда ферментов, вызывающих пероксидацию полиненасыщенных липидов клеточных мембран [2, 7]. В этой ситуации традиционные маркеры дефицита железа — насыщение трансферрина сыворотки железом, уровень сывороточного ферритина — не могут быть достоверными показателями запасов железа в организме. Недавнее исследование S. Fishbane и соавторов [5] показало, что количество гипохромных эритроцитов или содержание гемоглобина в ретикулоцитах более точно отражает функциональный дефицит железа, чем указанные показатели — ферритин сыворотки и показатель насыщения трансферрина.
В этой ситуации традиционные маркеры дефицита железа — насыщение трансферрина сыворотки железом, уровень сывороточного ферритина — не могут быть достоверными показателями запасов железа в организме. Недавнее исследование S. Fishbane и соавторов [5] показало, что количество гипохромных эритроцитов или содержание гемоглобина в ретикулоцитах более точно отражает функциональный дефицит железа, чем указанные показатели — ферритин сыворотки и показатель насыщения трансферрина.
У больных с ХПН с нормальными или даже повышенными запасами железа в организме может развиться функциональный дефицит железа (табл. 1) — состояние, при котором скорость мобилизации железа из депо становится недостаточной для обеспечения возросших потребностей костного мозга в процессе эритропоэза, стимулированного эпоэтином. На фоне лечения эпоэтином пролиферирующим эритробластам необходимо все большее количество железа, что приводит к быстрому поступлению его из трансферрина и истощению лабильного пула железа. При уменьшении лабильного пула железа уровень сывороточного ферритина тоже падает. Для мобилизации и растворения железа, хранящегося в виде гемосидерина, требуется определенное время. В результате уменьшается количество поступающего в костный мозг железа, что приводит к развитию его функционального дефицита.
При уменьшении лабильного пула железа уровень сывороточного ферритина тоже падает. Для мобилизации и растворения железа, хранящегося в виде гемосидерина, требуется определенное время. В результате уменьшается количество поступающего в костный мозг железа, что приводит к развитию его функционального дефицита.
Функциональный дефицит железа является одной из наиболее распространенных причин резистентности анемии к лечению препаратами эпоэтина.
До настоящего времени остается открытым вопрос, зависят ли тяжесть и скорость прогрессирования железодефицитной анемии от этиологии ХПН. Считают, что за исключением сахарного диабета, при других этиологических вариантах ХПН существенных различий в распространенности анемии не имеется [8, 9].
Однако в последние годы получены данные о том, что у пациентов с иммуновоспалительными заболеваниями (системная красная волчанка, ревматоидный артрит, системные васкулиты) на стадии ХПН, особенно при быстропрогрессирующем течении почечной недостаточности, сохраняется выработка провоспалительных цитокинов, в первую очередь интерлейкина-1, интерферона γ, которые могут подавлять выработку эритропоэтина, высвобождение железа из макрофагов и пролиферацию предшественников эритроидных клеток, создавая дополнительные условия для развития и поддержания анемии и железодефицитного кроветворения. Кроме того, эти заболевания могут сопровождаться тяжелым аутоиммунным гемолизом и угнетением гранулоцитопоэза Т-лимфоцитами (синдром Фелти), что усложняет генез анемии и требует внесения корректив в лечение [6]. При сохраняющейся на стадии ХПН активности нефрита определенную роль в развитии анемии и дефицита железа отводят протеинурии: при высокой протеинурии с мочой может теряться значительное количество эпоэтина, железа, трансферрина [7, 9].
Кроме того, эти заболевания могут сопровождаться тяжелым аутоиммунным гемолизом и угнетением гранулоцитопоэза Т-лимфоцитами (синдром Фелти), что усложняет генез анемии и требует внесения корректив в лечение [6]. При сохраняющейся на стадии ХПН активности нефрита определенную роль в развитии анемии и дефицита железа отводят протеинурии: при высокой протеинурии с мочой может теряться значительное количество эпоэтина, железа, трансферрина [7, 9].
Среди наблюдавшихся нами 165 больных с ХПН 3–4-й стадии (по классификации NKF-DOQI) у 55 больных ХПН была результатом нефрита, развившегося в рамках системных васкулитов, системной красной волчанки.
Распространенность анемии (гемоглобин < 12 г/дл) и дефицита железа (коэффициент насыщенности трансферрина железом < 20%) у этих 55 больных (2-я группа) была статистически значимо более высокой, чем у остальных 110 больных (1-я группа) с ХПН в результате первичного нефрита (рис. 2, 3). Наши наблюдения подтверждают данные В.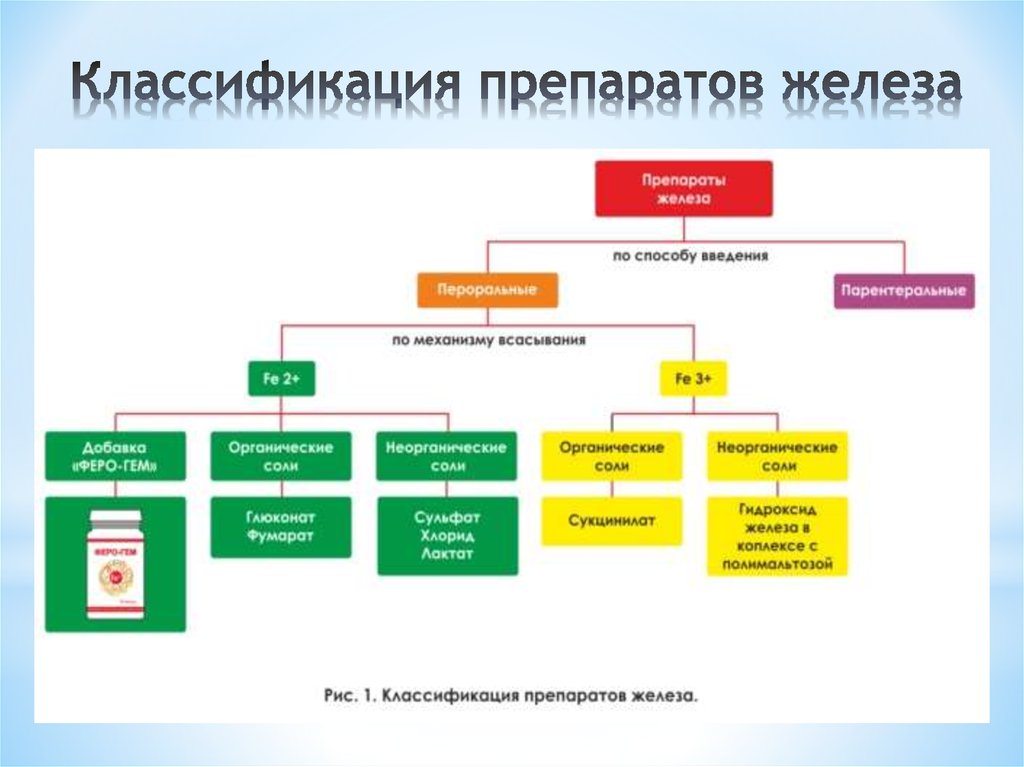 А. Добронравова, А. В. Смирнова [1] о том, что уровень железодефицитной анемии коррелирует с выраженностью протеинурии и гипоальбуминемии.
А. Добронравова, А. В. Смирнова [1] о том, что уровень железодефицитной анемии коррелирует с выраженностью протеинурии и гипоальбуминемии.
Лечение дефицита железа у больных с ХПН
По данным исследований [3], проводившихся в последнее время, у больных с начальной и умеренной стадиями ХПН (скорость клубочковой фильтрации < 60… 30 мл/мин/1,73 м2) биодоступность железа, вводимого внутривенно и перорально, примерно одинакова, поэтому восполнить дефицит железа у этих больных можно, назначая им препараты железа внутрь.
| Рисунок 2. Распространенность анемии и дефицита железа у больных с ХПН в исходе нефрита при болезнях соединительной ткани (n = 55) |
Многоцентровое двойное слепое, сравнительное исследование, в котором приняли участие 126 больных с железодефицитной анемией, показало, что полимальтозный комплекс гидроокиси железа (трехвалентное железо) в дозе 200 мг в день внутрь оказался эффективным для лечения анемии, причем его эффект сравним с воздействием традиционно используемого для этой цели сульфата железа (двухвалентное железо) [7]. У больных при приеме трехвалентного железа реже регистрировались диспептические расстройства или усиление оксидативного стресса, чем при приеме сульфата железа. Положительной стороной назначения полимальтозного комплекса гидроокиси железа является то, что на всасывание железа при использовании этого препарата не оказывает влияние прием пищи, тогда как сульфатное железо необходимо принимать за 2 ч до еды.
У больных при приеме трехвалентного железа реже регистрировались диспептические расстройства или усиление оксидативного стресса, чем при приеме сульфата железа. Положительной стороной назначения полимальтозного комплекса гидроокиси железа является то, что на всасывание железа при использовании этого препарата не оказывает влияние прием пищи, тогда как сульфатное железо необходимо принимать за 2 ч до еды.
Симптомы плохой переносимости пероральных препаратов железа связывают с образованием в начальных отделах тонкого кишечника (место всасывания) свободных ионов Fe2+, вызывающих раздражение слизистой оболочки. Соли Fe3+ всасываются менее активно, чем Fe2+, но они меньше повреждают слизистую желудочно-кишечного тракта [6, 7].
Необходимы специальные исследования для того, чтобы определить оптимальные поддерживающие дозы новых препаратов железа, которые бы обеспечивали эритрон достаточным количеством железа, не вызывая избыточного накопления железа.
Все 165 наблюдаемых нами больных с ХПН в фазе коррекции анемии (первые 4 мес лечения) получали рекормон в дозе 20 ЕД/кг массы тела 3 раза в неделю совместно с железом (мальтофер 200–300 мг в день) внутрь. У большинства больных доза мальтофера была достаточной для обеспечения эритропоэза, однако у 20 (36,4%) больных ХПН в исходе нефрита при болезнях соединительной ткани (2-я группа) с тяжелой ХПН (СКФ < 20 мл/мин/1,73 м2) развился относительный дефицит железа, потребовавший внутривенного введения железа (венофер 100 мг в неделю). После ликвидации дефицита железа у всех этих больных потребность в рекормоне снизилась на 50%.
У всех наблюдаемых больных удалось достичь целевого уровня гемоглобина (≥ 12 г/дл), после чего недельная доза рекормона была уменьшена вдвое, а баланс железа в организме (KHT > 20%) у всех больных, за исключением 20 пациентов 2-й группы, удавалось поддерживать благодаря ежедневному приему мальтофера в дозе 200 мг в день внутрь. У 20 больных 2-й группы доза внутривенного железа была уменьшена до 100 мг 1 раз в 2 нед. Среди 20 больных 2-й группы, получавших железо внутривенно, у 7 (35%) отмечалось развитие флебитов, подкожных кровоизлияний. Для устранения флебитов применяли повязки с гепариновой мазью, непрямые антикоагулянты, дезагреганты внутрь, в двух случаях оказались эффективны антибиотики внутримышечно.
У 20 больных 2-й группы доза внутривенного железа была уменьшена до 100 мг 1 раз в 2 нед. Среди 20 больных 2-й группы, получавших железо внутривенно, у 7 (35%) отмечалось развитие флебитов, подкожных кровоизлияний. Для устранения флебитов применяли повязки с гепариновой мазью, непрямые антикоагулянты, дезагреганты внутрь, в двух случаях оказались эффективны антибиотики внутримышечно.
Считают, что кардиотоксичность избытка железа в значительной степени обусловлена оксидантным стрессом [3]. Витамин Е способен нейтрализовать ряд цитотоксических эффектов ионов железа [3, 5], получены также данные о самостоятельном кардиопротективном и антианемическом эффекте витамина E [3].
| Рисунок 3. Распространенность анемии и дефицита железа у больных с ХПН в исходе первичного нефрита (n = 110) |
Таким образом, назначение трехосновного железа в дозе 200–300 мг в день внутрь является достаточно для удовлетворения потребности эритропоэза у подавляющего большинства больных на додиализной стадии ХПН, получающих лечение препаратами эпоэтина.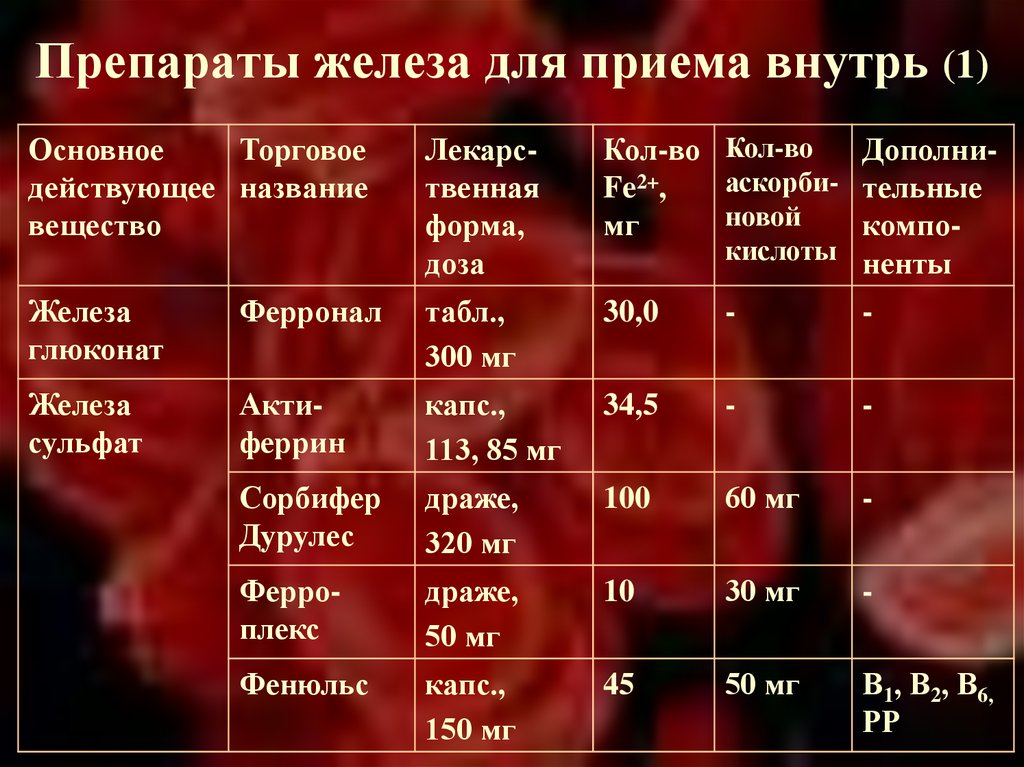
Судить о балансе железа при ХПН позволяет мониторинг концентрации ферритина крови (резервного железа), показателя насыщения трансферрина (транспортное железо) и процента гипохромных эритроцитов (содержание железа в костном мозге). Однако последний показатель может быть определен только с помощью специальных анализаторов клеток крови Technikon H 3 — System или Advia 120 (Bayer Diagnostics).
Чтобы достичь максимальной эффективности препаратов эпоэтина, оптимальные значения сывороточного ферритина должны составлять 200 мкг/л, насыщение трансферрина > 20%, а количество гипохромных эритроцитов < 5%. При лечении эпоэтином в фазе поддержания целевого уровня гемоглобина (> 12 г/дл) оба параметра следует контролировать ежеквартально. Если доля гипохромных эритроцитов > 10% или содержание гемоглобина в эритроците < 29 пг, это является показанием для внутривенного введения железа [3].
Таким образом, ранняя коррекция анемии на додиализном периоде ХПН важна для повышения качества жизни и лучшей подготовки больного к периоду лечения программным гемодиализом. При раннем начале терапии антианемическими препаратами у больных ХПН при переводе их на гемодиализ требуются меньшие дозы эпоэтина для достижения целевого уровня гемоглобина, кроме того, у них отмечается меньше сердечно-сосудистых осложнений.
При раннем начале терапии антианемическими препаратами у больных ХПН при переводе их на гемодиализ требуются меньшие дозы эпоэтина для достижения целевого уровня гемоглобина, кроме того, у них отмечается меньше сердечно-сосудистых осложнений.
Литература
- Добронравов В. А., Смирнов А. В. Анемия и хроническая болезнь почек//Анемия. 2005. № 2. С. 2–8.
- Ермоленко В. М., Хасабов Н. Н., Михайлова Н. А. Рекомендации по применению препаратов железа у больных с хронической почечной недостаточностью//Анемия. 2005. № 2. С. 9–25.
- Шеффер Р. М., Гаше К., Хух Р., Краффт А. Железное письмо: рекомендации по лечению железодефицитной анемии//Анемия. 2005. № 2. С. 37–45.
- Шостка Г. Д. Дефицит железа//Анемия. 2004. № 1. С. 11–18.
- Fishbane S., Ungureanu V., Maesaka J. et al. The safety of intravenous iron de[tran in hemodialysis patients//Am. J. Kidney Dis. 1996; 28: 529-534.
- Jacobs P.
 , Wood I., Bird A. R. Better tolerance of iron polymaltose complex compared with ferrous sulfate in the treatment of amemia//Hematology. 2000; 5: 77–83.
, Wood I., Bird A. R. Better tolerance of iron polymaltose complex compared with ferrous sulfate in the treatment of amemia//Hematology. 2000; 5: 77–83. - Langstaff F. J., Geisser P., Heil W. G., Browdler J. M. Treatment of iron-deficiency anemia: a lower incidence of adverse effects with Ferrum Hausmann that ferrous sulphate//Brit. Journal of Clin. Reserch. 1993; 4: 191–198.
- NKF-K/DOQI Clinical Practice Guidelines for Anemia of Chronic Kidney Disease: update//Am. J. Kidney Dis. 2001; 37: 1: 182–238.
- Revised European Best Practice Guidelines for the Management of anemia in Patients with Chronic Renal Failure//Nephrol. Dial. Transplant. 2004; 19: 2: 2–45.
Ю. С. Милованов, доктор медицинских наук
Л. В. Козловская, доктор медицинских наук, профессор
Л. Ю. Милованова
ММА им. И. М. Сеченова, Москва
Медсовет для врачей | Remedium.
 ru
ru
03.11.2022
Новые принципы лечения хронической сердечной недостаточности: феномен ингибиторов натрий-глюкозного котранспортера 2-го типа
С. Г. Канорский; Кубанский государственный медицинский университет
Хроническая сердечная недостаточность (ХСН) является одной из важнейших проблем клинической кардиологии из-за высокой заболеваемости, частых госпитализаций и неблагоприятного прогноза больных. Достаточно неожиданно…
Подробнее
01.11.2022
Клинико-аллергологическая характеристика хронических воспалительных заболеваний носа у пациентов с тяжелой бронхиальной астмой, получающих иммунобиологическую терапию в Свердловской области
Д. В. Киселева, Е.К. Бельтюков, В.В. Наумова; Уральский государственный медицинский университет
В. Киселева, Е.К. Бельтюков, В.В. Наумова; Уральский государственный медицинский университет
Введение. Аллергический ринит, хронический риносинусит (с/без полипов) являются хроническими воспалительными заболеваниями носа и часто сопутствуют бронхиальной астме, усугубляя…
Подробнее
31.10.2022
Внезапная сердечная смерть на фоне осложненной перипартальной кардиомиопатии в сочетании с синдромом удлиненного интервала QT и мутацией в гене FLNC
Е.В. Резник1,2, А.А. Ясновская1, Е.М. Ядров1, С.В. Борисовская3; 1 РНИМУ им. Н.И. Пирогова, 2 ГКБ №31 (Москва), 3 ГКБ им. В.М. Буянова
Перипартальная кардиомиопатия «диагнозом исключения» у женщин с систолической сердечной недостаточностью неизвестной этиологии, развившейся в конце беременности или. ..
..
Подробнее
28.10.2022
Применение ресвератрола и индол-3-карбинола в качестве антипролиферативного метода профилактики ВПЧ-ассоциированных заболеваний
К.И. Гусаков1*, Н.М. Назарова1, П.Р. Абакарова1, А.А. Тарарыкова2, И.А. Иванов1; 1 Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика, 2 Национальный медицинский исследовательский центр онкологии имени Н.Н….
Подробнее
21.10.2022
Некоторые аспекты приверженности к комбинированной гормональной контрацепции у молодых женщин
И. Г. Жуковская, Л.Ф. Хузина; ИГМА
Г. Жуковская, Л.Ф. Хузина; ИГМА
Введение. Помимо защиты от нежелательной беременности, комбинированные гормональные контрацептивы (КГК) способны улучшить состояние здоровья и качество жизни женщин. Информированность россиянок о КГК составляет 85%, однако только 13% женщин в России имеют опыт длительного…
Подробнее
20.10.2022
Эффективность пробиотиков в лечении синдрома раздраженного кишечника
В.В. Цуканов, А.В. Васютин, Ю.Л. Тонких; Красноярский научный центр СО РАН
Выполнен обзор современных данных литературы, обосновывающий высокую распространенность и социальную значимость синдрома раздраженного кишечника (СРК). В различных регионах мира распространенность СРК колеблется от …
Подробнее
19. 10.2022
10.2022
Антикоагулянтная терапия прямыми пероральными антикоагулянтами в условиях полипрагмазии: курс на безопасность
И.Н. Сычев1,2, Л.В. Федина1,2, Д.А. Габриелян1, Т.Д. Растворова1, Е.В. Стригункова1, К.Б. Мирзаев1, Д.А. Сычев1; 1 Российская медицинская академия непрерывного профессионального образования; 2 Городская клиническая больница имени С.С. Юдина
Сердечно-сосудистые заболевания…
Подробнее
18.10.2022
Инозин пранобекс в лечении цервикальной интраэпителиальной неоплазии легкой степени (опыт клинического применения)
И. О. Боровиков, И.И. Куценко, В.П. Булгакова, А.А. Горбулина; КубГМУ
О. Боровиков, И.И. Куценко, В.П. Булгакова, А.А. Горбулина; КубГМУ
Введение. В статье отражен опыт лечения пациенток с папилломавирус-ассоциированным поражением шейки матки – цервикальной интраэпителиальной неоплазии легкой степени (CIN I) c применением иммуностимулятора с противовирусной активностью…
Подробнее
17.10.2022
Эффективность эзофагопротектора в лечении пациентов с гастроэзофагеальной рефлюксной болезнью: систематический обзор
И.В. Маев1, Д.Н. Андреев1, Ю.А. Кучерявый2, Е.Г. Лобанова1, Д.И. Шефер1; 1 Московский государственный медико-стоматологический университет имени А.И. Евдокимова, 2 Ильинская больница
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) является одной из самых. ..
..
Подробнее
14.10.2022
Аномалии зубов: классификация, причины и лечение
Тесная взаимосвязь между здоровьем полости рта, системным и психологическим здоровьем требует тщательной оценки здоровья полости рта в рамках наблюдения за поддержанием здоровья. Понимание нормальной последовательности и закономерностей прорезывания зубов является основой для выявления и лечения детей…
Подробнее
Загрузить еще
Лекарства для лечения анемии
Написано
Джухи Моди
Медицинский осмотр
HaVy Ngo-Hamilton, Pharm. D.
| 03 марта 2022 г.
D.
| 03 марта 2022 г.
Кровь состоит из четырех основных компонентов: жидкости соломенного цвета, называемой плазмой, эритроцитов, лейкоцитов и тромбоцитов. Анемия, также известная как «недостаток крови» или «низкий гемоглобин», представляет собой состояние, при котором в циркуляции недостаточно здоровых эритроцитов. Красные кровяные тельца содержат железо и гемоглобин, белок, который помогает доставлять кислород ко всем органам тела через кровоток. Поэтому люди, страдающие анемией, могут испытывать такие симптомы, как усталость и слабость из-за недостаточного поступления кислорода к различным органам тела.
Существует множество типов анемии, вызываемых разными причинами. Состояние может варьироваться от легкого до тяжелого и может быть временным или длительным. Часто причин анемии несколько.
Лечение анемии зависит от ее типа, причины и степени тяжести. Однако конечной целью лечения является увеличение количества кислорода, которое эритроциты могут переносить к органам вашего тела. Этого можно добиться путем повышения уровня эритроцитов, гемоглобина или во многих случаях и того, и другого.
Этого можно добиться путем повышения уровня эритроцитов, гемоглобина или во многих случаях и того, и другого.
Подход к лечению может включать здоровую, сбалансированную диету, прием добавок или лекарств, переливание крови или даже хирургические вмешательства в зависимости от причины анемии.
Пожалуйста, продолжайте читать, чтобы узнать больше о некоторых препаратах, используемых для лечения анемии.
Какие существуют виды анемии? Как лечится анемия?Железодефицитная анемия
Это один из наиболее распространенных видов анемии. Это происходит из-за дефицит железа . Тело нуждается в железе для производства гемоглобина — белка в красных кровяных тельцах, который позволяет им переносить кислород. Поэтому у людей с дефицитом железа в крови недостаточно здоровых эритроцитов. В результате больные железодефицитной анемией часто чувствуют усталость , слабость, одышку с бледностью кожи, ломкостью ногтей и плохим аппетитом. Причиной дефицита железа может быть нехватка железа в рационе, проблемы с усвоением железа или потеря крови, например обильные менструальные кровотечения. Любое кровотечение, кроме менструального, должно быть выявлено и остановлено, поскольку в тяжелых случаях может потребоваться хирургическое вмешательство.
Причиной дефицита железа может быть нехватка железа в рационе, проблемы с усвоением железа или потеря крови, например обильные менструальные кровотечения. Любое кровотечение, кроме менструального, должно быть выявлено и остановлено, поскольку в тяжелых случаях может потребоваться хирургическое вмешательство.
Вы можете лечить железодефицитную анемию, соблюдая диету, содержащую продукты, богатые железом, или принимая железосодержащие добавки . Некоторым людям может потребоваться внутривенная заместительная терапия железом.
Витаминодефицитная анемия
Организм нуждается в витамине B12 и фолиевой кислоте для образования здоровых эритроцитов. У людей с дефицитом этих витаминов в организме вырабатываются слишком большие эритроциты, которые не могут нормально переносить кислород (мегалобластная анемия). Это может произойти из-за диетического дефицита или проблем с усвоением этих витаминов.
Этот тип анемии лечится восполнением недостающих витаминов. Лечение состоит из диеты, богатой этими витаминами, или приема пищевых добавок (витаминных добавок) перорально или в виде инъекций. Людям, у которых есть трудности с усвоением витамина B12 из пищи, могут потребоваться инъекции витамина B12 или назальный спрей. Иногда это лечение необходимо на всю жизнь.
Лечение состоит из диеты, богатой этими витаминами, или приема пищевых добавок (витаминных добавок) перорально или в виде инъекций. Людям, у которых есть трудности с усвоением витамина B12 из пищи, могут потребоваться инъекции витамина B12 или назальный спрей. Иногда это лечение необходимо на всю жизнь.
Анемия при хронических заболеваниях
Могут быть изменения в эритроцитах и их способности переносить кислород у людей с хроническими заболеваниями, такими как хроническая болезнь почек . Специфического лечения анемии хронического заболевания не существует. Цель состоит в том, чтобы лечить основное заболевание. Однако, если симптомы анемии тяжелые, врачи могут порекомендовать переливание крови или инъекции эритропоэтина (это гормон, вырабатываемый почками, который может стимулировать выработку эритроцитов в костном мозге). Например, у людей, у которых после химиотерапии развивается анемия, синтетическая форма эритропоэтина, называемая эпоэтином альфа ( Procrit , Эпоген ) или дарбэпоэтин альфа ( Аранесп ).
Гемолитическая анемия
Гемолитическая анемия возникает из-за повышенного разрушения здоровых эритроцитов. Этот тип анемии может быть унаследован или приобретен, и его лечение направлено на устранение основной причины. Наследственные или генетические заболевания — это те, с которыми вы родились, например, серповидноклеточная анемия и талассемия. Если причиной является экологический токсин или химическое вещество, прекращение воздействия этого агента является основой лечения. Повреждающие вещества в крови можно удалить с помощью лечения, называемого плазмаферезом.
В дополнение к генетическим состояниям, таким как серповидно-клеточная анемия или талассемия, гемолитическая анемия также может возникать у людей с дефектами сердечных клапанов, опухолями или аномальными кровеносными сосудами. Наряду с добавками фолиевой кислоты и другими лекарствами для лечения этих состояний иногда требуется хирургическое вмешательство и переливание крови в тяжелых случаях.
Стероиды и другие препараты, подавляющие иммунную систему, могут использоваться для лечения гемолитической анемии, вызванной тем, что иммунная система организма атакует собственные эритроциты; это называется аутоиммунной гемолитической анемией.
Некоторым пациентам при аутоиммунной гемолитической анемии и некоторых типах наследственных заболеваний крови может быть рекомендована спленэктомия (хирургическое удаление селезенки). Селезенка, расположенная под грудной клеткой, разрушает старые и поврежденные клетки крови. Спленэктомия удаляет основной участок разрушения эритроцитов; таким образом, уменьшая анемию. Большинству людей обычно не нужна селезенка, чтобы вести нормальную, здоровую жизнь.
Иногда гемолитическая анемия приводит к повреждению почек, и может потребоваться диализ. В очень тяжелых случаях для лечения некоторых видов гемолитической анемии необходима трансплантация костного мозга.
Серповидноклеточная анемия
Это наследственное заболевание крови является частью более широкой группы состояний, называемых серповидноклеточной анемией. Вместо типичной круглой формы эритроциты у людей с этим заболеванием имеют серповидную форму (в форме полумесяца). Эти эритроциты липкие и жесткие и застревают в кровеносных сосудах, останавливая плавный ток крови. Серповидноклеточная анемия является типом гемолитической анемии, потому что аномальные клетки крови не выживают долго. Это означает, что здоровых эритроцитов нормальной формы недостаточно для доставки кислорода к органам тела.
Серповидноклеточная анемия является типом гемолитической анемии, потому что аномальные клетки крови не выживают долго. Это означает, что здоровых эритроцитов нормальной формы недостаточно для доставки кислорода к органам тела.
Серповидноклеточная анемия неизлечима, но такие методы лечения, как оксигенотерапия, болеутоляющие средства, а также пероральные и внутривенные жидкости могут облегчить симптомы и предотвратить осложнения. Врачи также назначают этим пациентам добавки фолиевой кислоты, переливание крови и антибиотики . Лекарство под названием гидроксимочевина (Hydrea, Droxia, Siklos), лекарство от рака, также используется для лечения некоторых пациентов с серповидноклеточной анемией.
Талассемия
Это наследственное заболевание, при котором уровень гемоглобина в крови ниже нормы. Большинство типов талассемии протекают в легкой форме и не требуют лечения. Тем не менее, люди с более тяжелыми формами этого состояния нуждаются в регулярных переливаниях крови и других видах лечения, включая лекарства, добавки фолиевой кислоты, удаление селезенки или трансплантацию стволовых клеток крови и костного мозга.
Апластическая анемия
Это редкий и серьезный тип анемии, при котором организм не вырабатывает достаточное количество новых клеток крови. Апластическая анемия может быть легкой или тяжелой. Это может произойти в любом возрасте и развиваться внезапно или медленно с течением времени.
Лечение апластической анемии включает лекарства, переливание крови или трансплантацию костного мозга (трансплантацию стволовых клеток).
Резюме Существует несколько доступных эффективных методов лечения анемии, включая лекарства. Важно обратиться за медицинской помощью, если вы заметили признаки и симптомы, такие как слабость, усталость , головокружение, одышка, учащенное сердцебиение, бледность кожи, ломкость ногтей, боль в груди, головные боли и холодные руки или ноги. Поговорите со своим врачом или фармацевтом, если у вас есть вопросы о здоровом, сбалансированном питании. Если вы обеспокоены тем, что не получаете достаточного количества питательных веществ из своего рациона, поговорите со своим врачом о приеме поливитаминов или пищевых добавок для предотвращения дефицита железа или витаминодефицитной анемии.
Ссылки:
- https://www.mayoclinic.org/diseases-conditions/anemia/symptoms-causes/syc-20351360
Эпоэтин Альфа, для инъекций: MedlinePlus Информация о лекарствах
произносится как (e poe’e tin)
Чтобы использовать функции обмена на этой странице, включите JavaScript.
Эпоэтин альфа для инъекций и эпоэтин альфа-эпбкс для инъекций являются биологическими препаратами (лекарствами, изготовленными из живых организмов). Инъекция биоаналога эпоэтина альфа-epbx очень похожа на инъекцию эпоэтина альфа и действует так же, как инъекция эпоэтина альфа в организме. Таким образом, термин продукты для инъекций эпоэтин будет использоваться для обозначения этих препаратов в этом обсуждении.
Инъекция биоаналога эпоэтина альфа-epbx очень похожа на инъекцию эпоэтина альфа и действует так же, как инъекция эпоэтина альфа в организме. Таким образом, термин продукты для инъекций эпоэтин будет использоваться для обозначения этих препаратов в этом обсуждении.
Все пациенты:
Использование продуктов для инъекций эпоэтина альфа увеличивает риск образования тромбов в ногах, легких или головном мозге или их перемещения в них. Сообщите своему врачу, если у вас есть или когда-либо было заболевание сердца, инсульт, тромбоз глубоких вен (ТГВ; сгусток крови в ноге), легочная эмболия (ТЭЛА; сгусток крови в легких) или если вам предстоит операция. . Перед любой операцией, даже стоматологической, сообщите своему врачу или стоматологу, что вы лечитесь препаратом для инъекций эпоэтина альфа, особенно если у вас есть операция по шунтированию коронарной артерии (АКШ) или ортопедическая операция. Ваш врач может назначить антикоагулянт («разжижитель крови») для предотвращения образования тромбов во время операции. Немедленно позвоните своему врачу или обратитесь за неотложной медицинской помощью, если вы испытываете какие-либо из следующих симптомов: боль, нежность, покраснение, тепло и / или отек в ногах; прохлада или бледность в руке или ноге; затрудненное дыхание или одышка; боль в груди; внезапные проблемы с речью или пониманием речи; внезапная путаница; внезапная слабость или онемение руки или ноги (особенно на одной стороне тела) или лица; внезапные проблемы при ходьбе, головокружение или потеря равновесия или координации; или обморок. Если вы проходите лечение гемодиализом (лечение для удаления отходов из крови, когда почки не работают), в вашем сосудистом доступе (месте, где трубка для гемодиализа соединяется с вашим телом) может образоваться тромб. Сообщите своему врачу, если ваш сосудистый доступ не работает, как обычно.
Немедленно позвоните своему врачу или обратитесь за неотложной медицинской помощью, если вы испытываете какие-либо из следующих симптомов: боль, нежность, покраснение, тепло и / или отек в ногах; прохлада или бледность в руке или ноге; затрудненное дыхание или одышка; боль в груди; внезапные проблемы с речью или пониманием речи; внезапная путаница; внезапная слабость или онемение руки или ноги (особенно на одной стороне тела) или лица; внезапные проблемы при ходьбе, головокружение или потеря равновесия или координации; или обморок. Если вы проходите лечение гемодиализом (лечение для удаления отходов из крови, когда почки не работают), в вашем сосудистом доступе (месте, где трубка для гемодиализа соединяется с вашим телом) может образоваться тромб. Сообщите своему врачу, если ваш сосудистый доступ не работает, как обычно.
Ваш врач отрегулирует дозу препарата для инъекций эпоэтина альфа таким образом, чтобы уровень гемоглобина (количество белка, содержащегося в эритроцитах) был достаточно высоким, чтобы вам не потребовалось переливание эритроцитов (перенос эритроцитарной массы одного человека). клетки крови в тело другого человека для лечения тяжелой анемии). Если вы получаете достаточное количество продукта эпоэтина альфа для повышения уровня гемоглобина до нормального или почти нормального уровня, существует больший риск того, что у вас будет инсульт или разовьются серьезные или опасные для жизни проблемы с сердцем, включая сердечный приступ или сердечную недостаточность. Немедленно позвоните своему врачу или обратитесь за неотложной медицинской помощью, если у вас возникнут какие-либо из следующих симптомов: боль в груди, сжимающее давление или герметичность; сбивчивое дыхание; тошнота, головокружение, потливость и другие ранние признаки сердечного приступа; дискомфорт или боль в руках, плече, шее, челюсти или спине; или отек рук, ног или лодыжек.
клетки крови в тело другого человека для лечения тяжелой анемии). Если вы получаете достаточное количество продукта эпоэтина альфа для повышения уровня гемоглобина до нормального или почти нормального уровня, существует больший риск того, что у вас будет инсульт или разовьются серьезные или опасные для жизни проблемы с сердцем, включая сердечный приступ или сердечную недостаточность. Немедленно позвоните своему врачу или обратитесь за неотложной медицинской помощью, если у вас возникнут какие-либо из следующих симптомов: боль в груди, сжимающее давление или герметичность; сбивчивое дыхание; тошнота, головокружение, потливость и другие ранние признаки сердечного приступа; дискомфорт или боль в руках, плече, шее, челюсти или спине; или отек рук, ног или лодыжек.
Приходите на все встречи с врачом и в лабораторию. Ваш врач назначит определенные лабораторные тесты, чтобы проверить реакцию вашего организма на продукты для инъекций эпоэтина альфа. Ваш врач может уменьшить вашу дозу или порекомендовать вам прекратить использование продукта для инъекций эпоэтина альфа в течение определенного периода времени, если тесты показывают, что вы подвержены высокому риску серьезных побочных эффектов. Внимательно следуйте указаниям врача.
Внимательно следуйте указаниям врача.
Ваш врач или фармацевт будет давать вам информационный лист производителя (Руководство по лекарствам), когда вы начинаете лечение инъекционным продуктом эпоэтина альфа и каждый раз, когда вы пополняете свой рецепт. Внимательно прочитайте информацию и спросите своего врача или фармацевта, если у вас есть какие-либо вопросы. Вы также можете посетить веб-сайт Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) (http://www.fda.gov/Drugs/DrugSafety/ucm085729)..htm) или на веб-сайте производителя, чтобы получить Руководство по лекарствам.
Поговорите со своим врачом о рисках использования препарата для инъекций эпоэтина альфа.
Онкологические больные:
В клинических исследованиях люди с определенными видами рака, которым вводили эпоэтин альфа, умирали раньше или у них наблюдался рост опухоли, рецидив рака или рак, который распространялся раньше, чем люди, которые не получали лекарство. Вы должны получать продукты для инъекций эпоэтина альфа только для лечения анемии, вызванной химиотерапией, если ожидается, что ваша химиотерапия будет продолжаться в течение как минимум 2 месяцев после начала лечения инъекцией эпоэтина альфа, и если нет высокой вероятности того, что ваш рак будет вылечен. Лечение препаратами для инъекций эпоэтина альфа следует прекратить после завершения курса химиотерапии.
Вы должны получать продукты для инъекций эпоэтина альфа только для лечения анемии, вызванной химиотерапией, если ожидается, что ваша химиотерапия будет продолжаться в течение как минимум 2 месяцев после начала лечения инъекцией эпоэтина альфа, и если нет высокой вероятности того, что ваш рак будет вылечен. Лечение препаратами для инъекций эпоэтина альфа следует прекратить после завершения курса химиотерапии.
Хирургические пациенты:
Вам могут дать препарат для инъекций эпоэтин альфа, чтобы снизить риск развития анемии и необходимости переливания крови в результате кровопотери во время определенных видов операций. Однако прием препарата для инъекций эпоэтина альфа до и после операции может увеличить риск образования опасного тромба во время или после операции. Ваш врач, вероятно, назначит лекарства для предотвращения образования тромбов.
Препараты для инъекций эпоэтина альфа используются для лечения анемии (количество эритроцитов ниже нормы) у людей с хронической почечной недостаточностью (состояние, при котором почки медленно и постоянно перестают работать в течение определенного периода времени).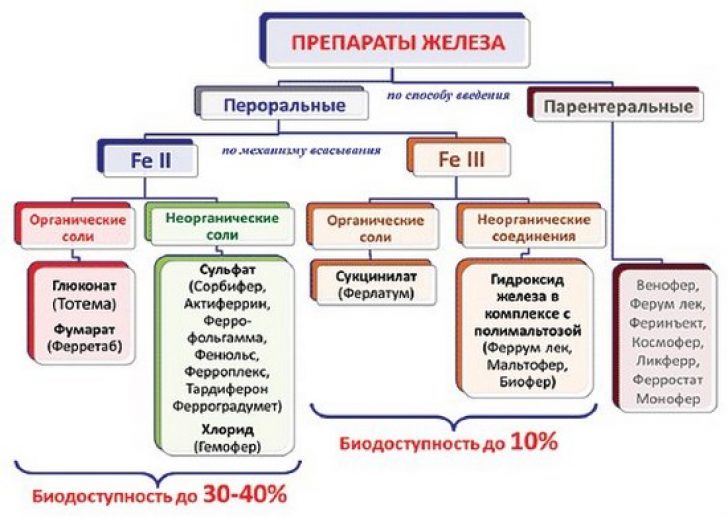 Препараты для инъекций эпоэтина альфа также используются для лечения анемии, вызванной химиотерапией у людей с некоторыми видами рака или вызванной зидовудином (АЗТ, ретровир, тризивир, комбивир), лекарством, используемым для лечения вируса иммунодефицита человека (ВИЧ). Препараты для инъекций эпоэтина альфа также используются до и после определенных видов операций, чтобы уменьшить вероятность того, что потребуется переливание крови (перенос крови одного человека в тело другого человека) из-за кровопотери во время операции. Препараты для инъекций эпоэтина альфа не следует использовать для снижения риска необходимости переливания крови людям, перенесшим операцию на сердце или кровеносных сосудах. Препараты для инъекций эпоэтина альфа также не следует использовать для лечения людей, которые могут и хотят сдать кровь перед операцией, чтобы эту кровь можно было заменить в их организме во время или после операции. Препараты для инъекций эпоэтина альфа нельзя использовать вместо переливания эритроцитов для лечения тяжелой анемии, и не было показано, что они уменьшают усталость или плохое самочувствие, которые могут быть вызваны анемией.
Препараты для инъекций эпоэтина альфа также используются для лечения анемии, вызванной химиотерапией у людей с некоторыми видами рака или вызванной зидовудином (АЗТ, ретровир, тризивир, комбивир), лекарством, используемым для лечения вируса иммунодефицита человека (ВИЧ). Препараты для инъекций эпоэтина альфа также используются до и после определенных видов операций, чтобы уменьшить вероятность того, что потребуется переливание крови (перенос крови одного человека в тело другого человека) из-за кровопотери во время операции. Препараты для инъекций эпоэтина альфа не следует использовать для снижения риска необходимости переливания крови людям, перенесшим операцию на сердце или кровеносных сосудах. Препараты для инъекций эпоэтина альфа также не следует использовать для лечения людей, которые могут и хотят сдать кровь перед операцией, чтобы эту кровь можно было заменить в их организме во время или после операции. Препараты для инъекций эпоэтина альфа нельзя использовать вместо переливания эритроцитов для лечения тяжелой анемии, и не было показано, что они уменьшают усталость или плохое самочувствие, которые могут быть вызваны анемией. Препараты эпоэтина альфа относятся к классу препаратов, называемых стимуляторами эритропоэза (ESA). Они работают, заставляя костный мозг (мягкие ткани внутри костей, где вырабатывается кровь) производить больше эритроцитов.
Препараты эпоэтина альфа относятся к классу препаратов, называемых стимуляторами эритропоэза (ESA). Они работают, заставляя костный мозг (мягкие ткани внутри костей, где вырабатывается кровь) производить больше эритроцитов.
Препараты для инъекций Эпоэтин альфа выпускаются в виде раствора (жидкости) для подкожных (прямо под кожу) или внутривенных (в вену) инъекций. Обычно его вводят от одного до трех раз в неделю. Когда продукты для инъекций эпоэтина альфа используются для снижения риска того, что потребуется переливание крови из-за операции, его иногда вводят один раз в день в течение 10 дней до операции, в день операции и в течение 4 дней после операции. В качестве альтернативы инъекционные препараты эпоэтина альфа иногда вводят один раз в неделю, начиная с 3 недель до операции и в день операции.
Ваш врач назначит вам низкую дозу препарата для инъекций эпоэтина альфа и скорректирует дозу в зависимости от результатов лабораторных исследований и вашего самочувствия, обычно не чаще одного раза в месяц.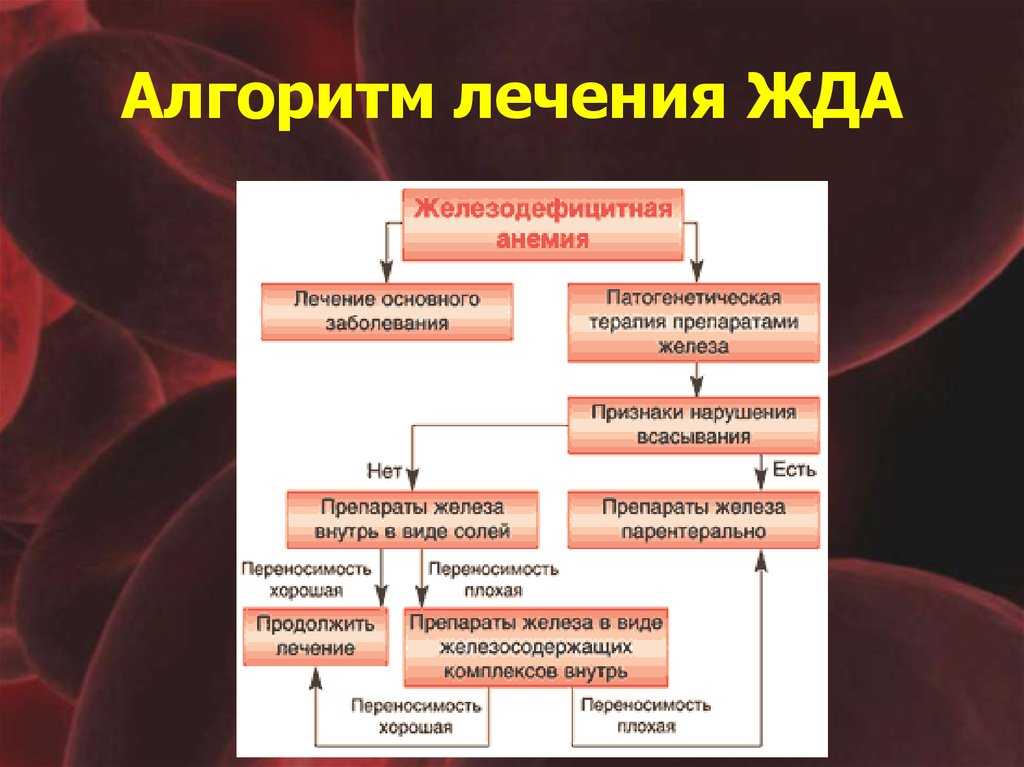 Ваш врач может также порекомендовать вам на время прекратить использование препарата для инъекций эпоэтина альфа. Внимательно следуйте этим инструкциям.
Ваш врач может также порекомендовать вам на время прекратить использование препарата для инъекций эпоэтина альфа. Внимательно следуйте этим инструкциям.
Препараты для инъекций эпоэтина альфа помогут контролировать вашу анемию только до тех пор, пока вы продолжаете их использовать. Может пройти 2–6 недель или больше, прежде чем вы почувствуете полную пользу от препарата для инъекций эпоэтина альфа. Не прекращайте использование продукта для инъекций эпоэтина альфа, не посоветовавшись с врачом.
Препараты для инъекций эпоэтина альфа может давать врач или медсестра, или вам может быть рекомендовано вводить лекарство дома. Если вы будете вводить лекарство в домашних условиях, внимательно следуйте инструкциям на этикетке с рецептом и попросите своего врача или фармацевта объяснить любую часть, которую вы не понимаете. Используйте препарат для инъекций эпоэтина альфа точно в соответствии с указаниями. Чтобы помочь вам не забыть использовать продукт для инъекций эпоэтина альфа, отметьте календарь, чтобы отслеживать, когда вы должны получить дозу. Не используйте больше или меньше его или используйте его чаще, чем предписано врачом.
Не используйте больше или меньше его или используйте его чаще, чем предписано врачом.
Если вы используете препарат для инъекций эпоэтина альфа дома, медицинский работник покажет вам, как вводить лекарство. Убедитесь, что вы понимаете эти указания. Прежде чем использовать эпоэтин альфа в первый раз, вы и человек, который будет делать инъекции, должны прочитать информацию производителя для пациента, которая поставляется вместе с ним. Спросите своего поставщика медицинских услуг, если у вас есть какие-либо вопросы о том, куда на вашем теле вы должны ввести лекарство, как делать инъекцию, какой тип шприца использовать или как утилизировать использованные иглы и шприцы после инъекции лекарства. Всегда держите под рукой запасной шприц и иглу.
Не встряхивайте препарат для инъекций эпоэтин альфа. Если вы встряхнете лекарство, оно может выглядеть пенистым, и его не следует использовать.
Вы можете вводить препарат для инъекций эпоэтина альфа под кожу в любом месте на внешней поверхности плеча, середины передней части бедра, живота (за исключением 2-дюймовой [5-сантиметровой] области вокруг пупка [пупка ]), или внешней области ягодиц. Не вводите препарат для инъекций эпоэтина альфа в болезненное, красное, ушибленное, твердое место или место со шрамами или растяжками. Каждый раз, когда вы вводите лекарство, выбирайте новое место в соответствии с указаниями врача.
Не вводите препарат для инъекций эпоэтина альфа в болезненное, красное, ушибленное, твердое место или место со шрамами или растяжками. Каждый раз, когда вы вводите лекарство, выбирайте новое место в соответствии с указаниями врача.
Если вы проходите лечение диализом (лечение для удаления отходов из крови, когда почки не работают), ваш врач может порекомендовать вам ввести лекарство в венозный доступ. Спросите своего врача, если у вас есть какие-либо вопросы о том, как вводить лекарство.
Всегда смотрите на раствор, прежде чем вводить его. Убедитесь, что на флаконе указано правильное название и сила действия лекарства, а также срок годности, который не истек. Также убедитесь, что раствор прозрачен и бесцветен и не содержит комков, хлопьев или частиц. Если есть какие-либо проблемы с вашим лекарством, позвоните своему фармацевту и не вводите его.
Это лекарство может быть назначено для других целей. Поговорите со своим врачом о рисках использования этого лекарства для вашего состояния.
Перед использованием препарата для инъекций эпоэтина альфа,
- , сообщите своему врачу и фармацевту, если у вас аллергия на эпоэтин альфа, эпоэтин альфа-epbx, дарбэпоэтин альфа (Аранесп), любые другие лекарства или какие-либо ингредиенты препарата для инъекций эпоэтина альфа. товары. Спросите своего фармацевта или посмотрите в Руководстве по лекарствам список ингредиентов.
- сообщите своему врачу и фармацевту, какие другие рецептурные и безрецептурные лекарства, витамины, пищевые добавки и растительные продукты вы принимаете или планируете принимать. Вашему врачу может потребоваться изменить дозы ваших лекарств или внимательно следить за побочными эффектами.
- сообщите своему врачу, если у вас есть или было высокое кровяное давление и если у вас когда-либо была чистая эритроцитарная аплазия (PRCA; тип тяжелой анемии, которая может развиться после лечения с помощью ESA, такого как инъекция дарбэпоэтина альфа или инъекция эпоэтина альфа) . Ваш врач может посоветовать вам не использовать препарат для инъекций эпоэтина альфа.
- Сообщите своему врачу, если у вас есть или когда-либо были судороги. Если вы используете препарат для инъекций эпоэтина альфа для лечения анемии, вызванной хроническим заболеванием почек, сообщите своему врачу, если у вас есть или когда-либо был рак.
- Сообщите своему врачу, если вы беременны, планируете забеременеть или кормите грудью. Если вы забеременели при использовании препарата для инъекций эпоэтина альфа, позвоните своему врачу.
- Если вам предстоит операция, в том числе стоматологическая, сообщите врачу или стоматологу, что вы используете препарат для инъекций эпоэтина альфа.
Ваш врач может назначить специальную диету для контроля артериального давления и повышения уровня железа, чтобы препарат для инъекций эпоэтин альфа работал как можно лучше. Внимательно следуйте этим указаниям и спросите своего врача или диетолога, если у вас есть какие-либо вопросы.
Позвоните своему врачу, чтобы узнать, что делать, если вы пропустите дозу препарата для инъекций эпоэтина. Не используйте двойную дозу, чтобы компенсировать пропущенную.
Не используйте двойную дозу, чтобы компенсировать пропущенную.
Препараты для инъекций эпоэтина альфа могут вызывать побочные эффекты. Сообщите своему врачу, если какой-либо из этих симптомов является серьезным или не проходит:
- headache
- joint or muscle aches, pain, or soreness
- nausea
- vomiting
- weight loss
- sores in the mouth
- difficulty falling asleep or staying asleep
- depression
- muscle spasms
- runny nose , чихание и гиперемия
- лихорадка, кашель или озноб
- покраснение, отек, боль или зуд в месте инъекции
Некоторые побочные эффекты могут быть серьезными. Если вы испытываете какие-либо из следующих симптомов или симптомы, перечисленные в разделе ВАЖНОЕ ПРЕДУПРЕЖДЕНИЕ, немедленно позвоните своему врачу или обратитесь за неотложной медицинской помощью:
- RASH
- Hives
- Зуд
- Отек лица, горло, язык, губы, или глаза
- Блистрики для кожи или усадьба 9999999999999999999999999999999999 г.
- головокружение
- обмороки
- судороги

Препараты для инъекций эпоэтина альфа могут вызывать другие побочные эффекты. Позвоните своему врачу, если у вас возникнут какие-либо необычные проблемы при использовании этого лекарства.
Если вы испытываете серьезный побочный эффект, вы или ваш врач можете отправить отчет в программу MedWatch для сообщений о нежелательных явлениях Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) через Интернет (http://www.fda.gov/Safety/MedWatch) или по электронной почте. телефон (1-800-332-1088).
Храните это лекарство в контейнере, в котором оно было получено, для защиты от света, плотно закрытым и в недоступном для детей месте. Храните эпоэтин альфа и эпоэтин альфа-эпбкс в холодильнике, но не замораживайте. Утилизируйте любые лекарства, которые были заморожены. Утилизируйте многодозовый флакон с инъекцией эпоэтина альфа через 21 день после первого использования.
Важно хранить все лекарства вне поля зрения и в недоступном для детей месте, так как многие контейнеры (например, контейнеры для еженедельных приемов таблеток и контейнеры для глазных капель, кремов, пластырей и ингаляторов) не защищены от детей, и маленькие дети могут легко их открыть . Чтобы защитить маленьких детей от отравления, всегда запирайте защитные колпачки и немедленно кладите лекарство в безопасное место — то, которое находится наверху и далеко, вне поля их зрения и досягаемости. http://www.upandaway.org
Чтобы защитить маленьких детей от отравления, всегда запирайте защитные колпачки и немедленно кладите лекарство в безопасное место — то, которое находится наверху и далеко, вне поля их зрения и досягаемости. http://www.upandaway.org
Ненужные лекарства следует утилизировать особым образом, чтобы домашние животные, дети и другие люди не могли их употребить. Однако не следует смывать это лекарство в унитаз. Вместо этого лучший способ избавиться от ваших лекарств — это воспользоваться программой возврата лекарств. Поговорите со своим фармацевтом или обратитесь в местный отдел мусора/переработки, чтобы узнать о программах возврата в вашем районе. Посетите веб-сайт FDA по безопасной утилизации лекарств (http://goo.gl/c4Rm4p) для получения дополнительной информации, если у вас нет доступа к программе возврата.
В случае передозировки звоните в справочную службу токсикологического контроля по телефону 1-800-222-1222. Информация также доступна в Интернете по адресу https://www.