Почему возникает покраснение кожи. Какие симптомы сопровождают покраснение. Как диагностировать и лечить покраснение кожи. Когда нужно обратиться к врачу при покраснении кожи.
Основные причины покраснения кожи
Покраснение кожи может возникать по множеству причин. Наиболее распространенными являются:
- Аллергические реакции
- Воспалительные процессы
- Инфекции кожи
- Воздействие раздражающих веществ
- Чрезмерное воздействие солнечных лучей
- Некоторые заболевания кожи
Рассмотрим подробнее основные причины, которые могут вызывать покраснение кожных покровов.
Аллергические реакции
Аллергия является одной из самых частых причин покраснения кожи. При контакте с аллергеном в организме вырабатываются антитела, которые вызывают высвобождение гистамина. Это приводит к расширению кровеносных сосудов и покраснению кожи.
Аллергическими реакциями, сопровождающимися покраснением, могут быть:
- Контактный дерматит — при соприкосновении кожи с аллергеном
- Пищевая аллергия — после употребления определенных продуктов
- Лекарственная аллергия — при приеме некоторых медикаментов
- Атопический дерматит — хроническое воспаление кожи аллергической природы
Воспалительные процессы
Воспаление является защитной реакцией организма на повреждение тканей. При этом расширяются кровеносные сосуды, что приводит к покраснению и отеку пораженного участка. Воспалительные процессы, вызывающие покраснение кожи, включают:

- Солнечные ожоги
- Термические и химические ожоги
- Укусы насекомых
- Механические повреждения кожи
Инфекции кожи
Многие бактериальные, вирусные и грибковые инфекции могут стать причиной покраснения кожных покровов. К ним относятся:
- Целлюлит — бактериальная инфекция подкожной клетчатки
- Рожистое воспаление
- Опоясывающий лишай
- Стрептококковые и стафилококковые инфекции
- Грибковые поражения кожи
Симптомы, сопровождающие покраснение кожи
Помимо собственно покраснения, могут наблюдаться следующие симптомы:
- Зуд и жжение кожи
- Отек и припухлость
- Сыпь различного характера
- Шелушение
- Повышение температуры кожи
- Болезненность при прикосновении
В зависимости от причины, вызвавшей покраснение, могут присутствовать и другие симптомы. Например, при аллергических реакциях часто бывает затрудненное дыхание, при инфекциях — повышение температуры тела.
Как диагностируют причину покраснения кожи?
Для выявления причины покраснения кожи врач проводит следующую диагностику:
- Сбор анамнеза и жалоб пациента
- Осмотр пораженных участков кожи
- Общий и биохимический анализ крови
- Аллергопробы при подозрении на аллергию
- Бактериологический посев при инфекциях
- Биопсия кожи в сложных случаях
На основании результатов обследования врач ставит диагноз и назначает соответствующее лечение.
Методы лечения покраснения кожи
Лечение покраснения кожи зависит от вызвавшей его причины. Могут применяться следующие методы:
- Устранение контакта с аллергеном или раздражителем
- Применение антигистаминных препаратов при аллергии
- Использование противовоспалительных средств
- Антибиотики при бактериальных инфекциях
- Противовирусные препараты
- Противогрибковые средства
- Наружное применение кортикостероидных мазей
- Увлажняющие и смягчающие средства для кожи
В большинстве случаев применяется комплексное лечение, направленное на устранение причины и облегчение симптомов.
Когда нужно обратиться к врачу?
При покраснении кожи следует обратиться к дерматологу, если:
- Покраснение сохраняется более недели
- Появились другие тревожные симптомы — сильный зуд, боль, повышение температуры
- Покраснение быстро распространяется
- Есть признаки инфекции — гной, отек
- Покраснение вызвано укусом насекомого или животного
- Имеются хронические заболевания, снижающие иммунитет
Своевременное обращение к специалисту поможет быстрее выявить причину и назначить эффективное лечение покраснения кожи.

Профилактика покраснения кожи
Чтобы избежать покраснения кожных покровов, рекомендуется:
- Ограничить контакт с аллергенами и раздражителями
- Использовать солнцезащитные средства
- Соблюдать правила гигиены
- Увлажнять кожу
- Носить одежду из натуральных тканей
- Укреплять иммунитет
- Своевременно лечить инфекционные и хронические заболевания
При склонности к аллергическим реакциям важно вести дневник питания и избегать контакта с выявленными аллергенами.
Заключение
Покраснение кожи может быть вызвано различными причинами — от безобидных аллергических реакций до серьезных инфекций. Важно внимательно следить за состоянием кожи и своевременно обращаться к врачу при появлении тревожных симптомов. Правильная диагностика позволяет назначить эффективное лечение и быстро устранить дискомфортные ощущения. Соблюдение мер профилактики поможет снизить риск возникновения покраснений кожи в будущем.
Контактный дерматит – МОСИТАЛМЕД
Контактный дерматит представляет собой воспалительную реакцию кожи в ответ на действие определенного рода раздражителя. Характерные симптомы болезни появляются локально, в месте действия фактора. При этом наблюдается покраснение, зуд и гипертермия участка кожи.
Для борьбы с контактным дерматитом специалисты наших клиник используют современные и проверенные методы лечения, механизм действия которых направлен на этиологию и патогенез заболевания. Это позволяет исключить рецидив болезни и устранить её причину.
Причины контактного дерматита
Механизм развития контактного дерматита связан с развитием аллергического воспаления кожи в месте действия раздражителя. Чаще всего патология наблюдается у наследственно предрасположенных лиц и у людей с сопутствующими аллергическими заболеваниями.
Причиной развития контактного дерматита может стать:
- Ношение украшений из натуральных металлов или бижутерии;
- Шерсть;
- Часы;
- Косметика;
- Моющие средства бытовой химии;
- Растения;
- Ультрафиолетовые лучи;
- Латекс
Симптомы
К основным симптомам контактного дерматита относят:
- Покраснение кожи;
- Зуд и жжение;
- Отечность;
- Мокнутие;
- Эрозии;
- Сыпь в виде пузырьков и папул;
- Ощущение жара
Расчесывание пораженных участков приводит к заносу инфекции, сухости изменения рисунка кожи, пигментации и усиленному ороговению. Сильный зуд при аллергической форме контактного дерматита вызывает функциональные нарушения нервной системы, что приводит к раздражительности, частой смене настроения и расстройству сна.
Сильный зуд при аллергической форме контактного дерматита вызывает функциональные нарушения нервной системы, что приводит к раздражительности, частой смене настроения и расстройству сна.
Диагностика и лечение контактного дерматита
Диагностика контактного дерматита проводится на основании данных общего осмотра, анамнеза заболеваний и лабораторных анализов. Наличие специфических объективных симптомов при этом облегчает постановку диагноза.
Чтобы установить точную природу дерматита при подозрении на аллергическую форму проводят patch-тесты. Также выделяют лабораторные анализы крови, при которых повышается уровень антител к аллергену.
При необходимости врач сети клиник «Моситалмед» проводит дерматоскопию – безоперационное исследование кожи под 10-кратным увеличением, которое дает возможность детально изучить строение клеток дермы.
Лечение контактного дерматита
Основным направлением в лечении контактного дерматита является устранение действия провоцирующего фактора. Среди медикаментозной терапии используют антигистаминные и иммуносупрессивные препараты локального и широкого спектра действия.
Среди медикаментозной терапии используют антигистаминные и иммуносупрессивные препараты локального и широкого спектра действия.
Специалисты клиник «Моситалмед» и «Моситалмед-здоровье» успешно лечат кожные заболевания любой этиологии и степени тяжести. У нас работают дерматологи высшей категории, кандидаты и доктора наук с большим опытом практической врачебной и научной деятельности.
Для лечения кожных заболеваний и косметических проблем в нашей клинике используются самые эффективные комплексные терапевтические и медикаментозные программы, а также новейшие разработки в области хирургии.
Поделиться
Полезная информация
Популярные запросы
Покраснение кожи: причины, фото и лечение
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Healthline показывает вам только бренды и продукты, которые мы поддерживаем.
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Было ли это полезно?
Красную кожу могут вызвать многие факторы, от простого солнечного ожога до потенциально серьезной инфекции. Правильный диагноз основной причины важен для поиска наиболее эффективного лечения.
Почему моя кожа краснеет?
От солнечного ожога до аллергической реакции, есть много вещей, которые могут вызвать покраснение или раздражение кожи. Это может быть связано с тем, что дополнительная кровь приливает к поверхности кожи, чтобы бороться с раздражителями и способствовать заживлению. Ваша кожа также может стать красной от напряжения, например, после интенсивной тренировки.
Это может быть связано с тем, что дополнительная кровь приливает к поверхности кожи, чтобы бороться с раздражителями и способствовать заживлению. Ваша кожа также может стать красной от напряжения, например, после интенсивной тренировки.
Это не всегда повод для беспокойства, но покраснение кожи может вызывать раздражение и дискомфорт. Это может также сопровождаться другими симптомами. Выяснение основной причины может помочь вам вылечить кожу и предотвратить повторение этого.
Многие состояния могут вызвать покраснение кожи. Вот 21 возможная причина.
Внимание: впереди графические изображения.
Сыпь от подгузника
- Сыпь на участках, контактирующих с подгузником
- Кожа выглядит красной, влажной и раздраженной
- Теплый на ощупь
Прочитайте статью полностью о опрелостях.
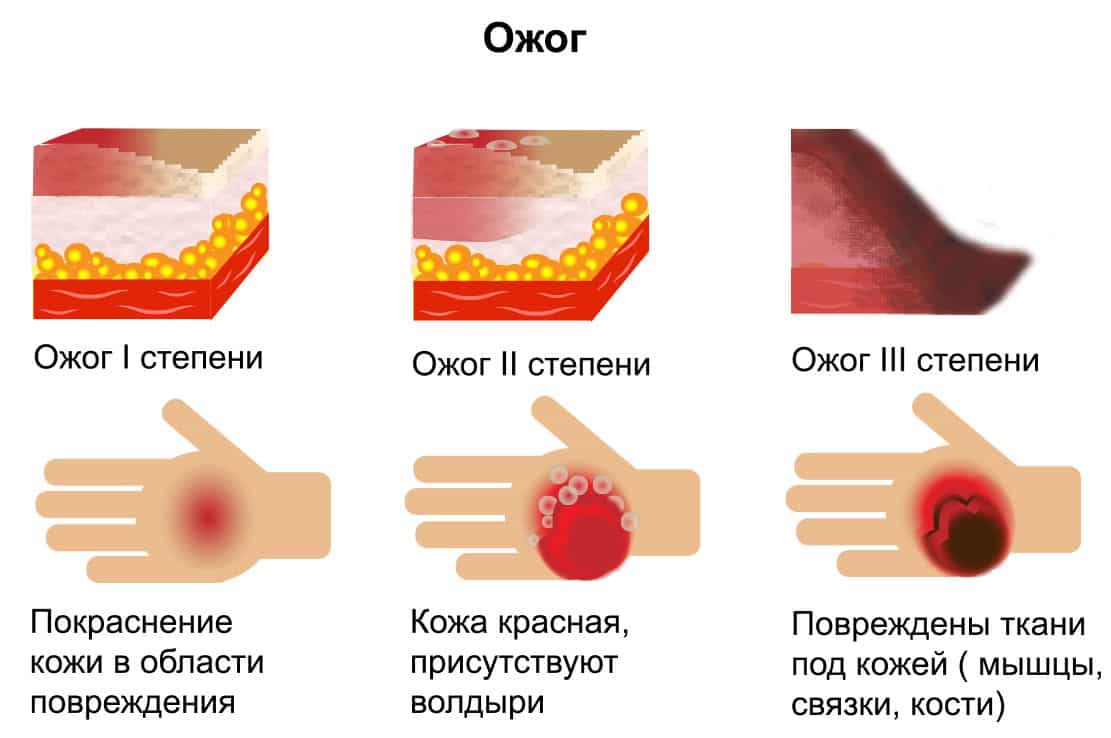
Ожог первой степени
- Самая легкая форма ожоговой травмы, поражает только первый слой кожи.
- Болезненная, сухая, красная область белеет при надавливании.

- Кожа может шелушиться, но пузырей нет.
- Боль и покраснение исчезнут через несколько дней.
Прочитайте статью полностью об ожогах первой степени.
Аллергическая экзема
- Может напоминать ожог
- Часто встречается на кистях и предплечьях
- Кожа зудит, краснеет, покрывается чешуей или ссадинами
- Пузыри, которые мокнут, сочатся или покрываются корками
Прочитайте статью об аллергической экземе полностью.
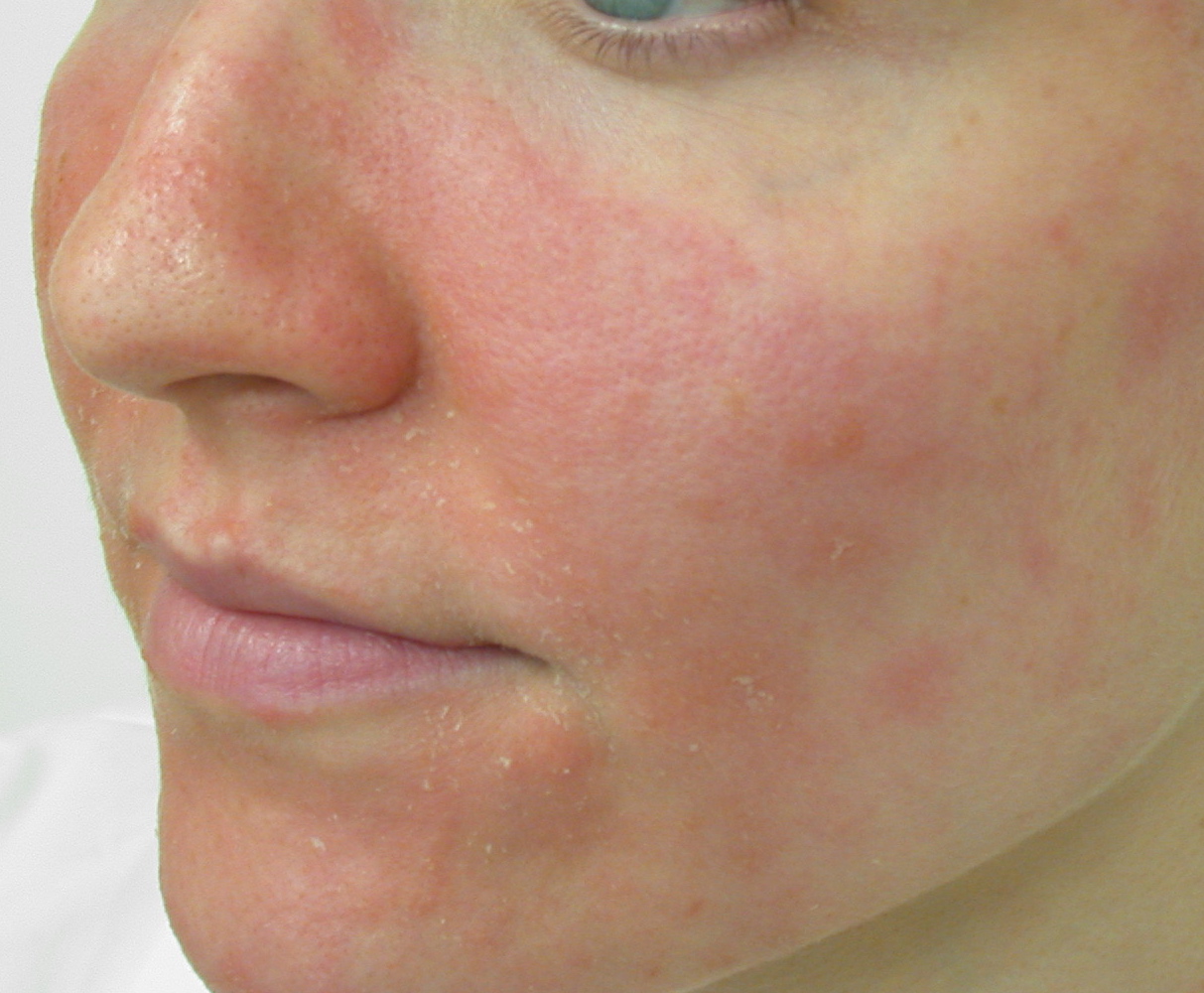
Розацеа
- Хроническое заболевание кожи, которое проходит через циклы угасания и рецидивов
- Рецидивы могут быть вызваны острой пищей, алкогольными напитками, солнечным светом, стрессом и кишечными бактериями Helicobacter pylori
- Существует четыре подтипа розацеа с широким спектром симптомов
- Общие симптомы включают покраснение лица, припухлости, красные шишки, покраснение лица, сухость и чувствительность кожи
Прочитать статью о розацеа полностью.
Ожоги
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Тяжесть ожога классифицируется как по глубине, так и по размеру
- Ожоги первой степени: небольшой отек и сухая, красная, нежная кожа, которая белеет при надавливании
- Ожоги второй степени: очень болезненные, прозрачные, мокнущие волдыри и кожа, которая кажется красной или имеет переменную пятнистую окраску touch
Читать статью об ожогах полностью.
Контактный дерматит
- Появляется через несколько часов или дней после контакта с аллергеном
- Сыпь имеет видимые границы и появляется в местах прикосновения кожи к раздражающему веществу
- Кожа зудит, краснеет, шелушится или сморщивается
- Пузыри, которые мокнут, сочатся или покрываются корками
Прочитайте статью о контактном дерматите полностью.
Химический ожог
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
Может потребоваться неотложная помощь.
- Это происходит при контакте кожи, слизистых оболочек или глаз с химическим раздражителем, таким как сильная кислота или основание.
- Концентрация химического вещества, продолжительность контакта и способ контакта будут определять тяжесть симптомов и срочность лечения.
- Оказание первой помощи при химических ожогах включает удаление химического вещества, вызвавшего ожог (в том числе снятие любой одежды или украшений, которые соприкоснулись с химическим веществом) и ополаскивание кожи теплой, медленной проточной водой в течение 10–20 минут (и не менее 20 минут). минут при химических повреждениях глаз).
Читать статью о химических ожогах полностью.
Лекарственная аллергия
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Легкая, зудящая, красная сыпь может появиться через несколько дней или недель после приема лекарства
- Тяжелая лекарственная аллергия может быть опасной для жизни, ее симптомы включают крапивницу, учащенное сердцебиение, отек, зуд и затрудненное дыхание
- Другие симптомы включают лихорадку, расстройство желудка и крошечные пурпурные или красные точки на коже
Прочитайте статью полностью об аллергии на лекарства.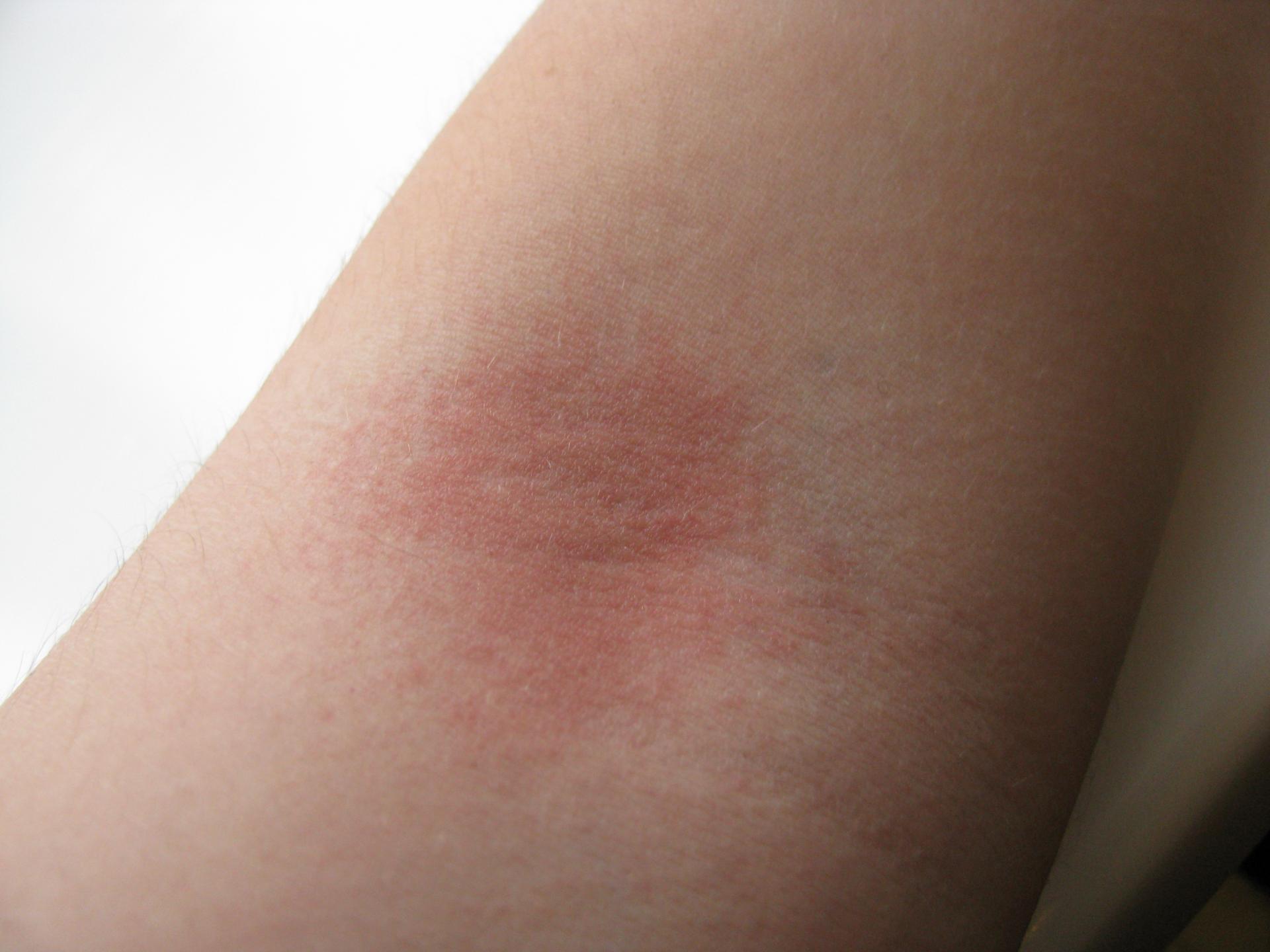
Целлюлит
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Вызывается бактериями или грибками, проникающими через трещины или порезы на коже
- Красная, болезненная, опухшая кожа с выделениями или без них, которая быстро распространяется
- Горячая и болезненная на ощупь сыпь может быть признаком серьезной инфекции, требующей медицинской помощи
Читать статью о целлюлите полностью.
Скарлатина
- Возникает одновременно с инфекцией ангины или сразу после нее
- Красная кожная сыпь по всему телу (но не на руках и ногах)
- Сыпь состоит из крошечных бугорков, напоминающих наждачную бумагу
- Ярко-красный язык
Прочитать статью о скарлатине полностью.
Ангионевротический отек
- Это форма сильного отека под поверхностью кожи.
- Может сопровождаться крапивницей и зудом.

- Это вызвано аллергической реакцией на аллерген, такой как пища или лекарство.
- Дополнительные симптомы могут включать спазмы желудка и обесцвеченные пятна или сыпь на руках, руках и ногах.
Читать статью об отеке Квинке полностью.
Тромбофлебит
- Это воспаление поверхностной вены вызывается тромбом.
- Обычно поражает ноги.
- Симптомы включают болезненность, повышение температуры, покраснение и видимое набухание вдоль вены.
Читать статью о тромбофлебите полностью.
Костная инфекция
- Костная инфекция, также называемая остеомиелитом, возникает, когда бактерии или грибки проникают в кость.
- Кости могут инфицироваться в результате миграции бактерий или грибков, поражающих окружающие ткани или кровоток, или в результате проникающих ранений или хирургических вмешательств, обнажающих кость.
- Симптомы включают боль, покраснение, отек, скованность и повышение температуры в инфицированной части тела.

- Также могут возникать лихорадка и озноб.
Прочитайте статью полностью об инфекциях костей.
Остеосаркома
- Этот рак кости обычно развивается в большеберцовой кости (большеберцовой кости) около колена, бедренной кости (бедренной кости) около колена или плечевой кости (плечевой кости) около плеча.
- Это наиболее распространенный вид рака костей у детей.
- Общие признаки включают боль в костях (при движении, в покое или при подъеме предметов), переломы костей, отек, покраснение и хромоту.
Читать статью об остеосаркоме полностью.
Солнечный ожог
- Поверхностный ожог внешнего слоя кожи
- Покраснение, боль и отек
- Сухая, шелушащаяся кожа
- Более серьезные ожоги с образованием волдырей могут возникнуть после длительного пребывания на солнце
Прочитайте статью о солнечных ожогах полностью.
Кожная инфекция
- Кожная инфекция вызывается широким спектром инфекционных агентов, включая бактерии, грибки, вирусы.
 и паразиты.
и паразиты. - Общие симптомы включают покраснение кожи, болезненность, зуд и сыпь.
- Обратитесь к врачу, если у вас жар, озноб, гнойные волдыри, повреждение кожи, сильная боль или кожная инфекция, которая не проходит или прогрессирует.
Прочитайте полную статью о кожных инфекциях.
Укусы и укусы
Это состояние требует неотложной медицинской помощи. Может потребоваться неотложная помощь.
- Покраснение или припухлость в месте укуса
- Зуд и болезненность в месте укуса
- Боль в пораженной области или в мышцах
- Жар вокруг места укуса
Прочитайте статью об укусах и укусах полностью.
Тепловая сыпь
- Эта раздражающая кожная сыпь возникает из-за сочетания тепла, пота и трения.
- Вызывается закупоркой потовых желез.
- Тепловая сыпь появляется на частях тела, которые трутся друг о друга, например, между внутренней поверхностью бедер или под мышками.

- На поверхности кожи появляются небольшие прозрачные или белые бугорки, наполненные жидкостью.
- Еще одним симптомом являются зудящие, горячие или покалывающие красные волдыри на коже.
Прочитайте статью о потнице полностью.
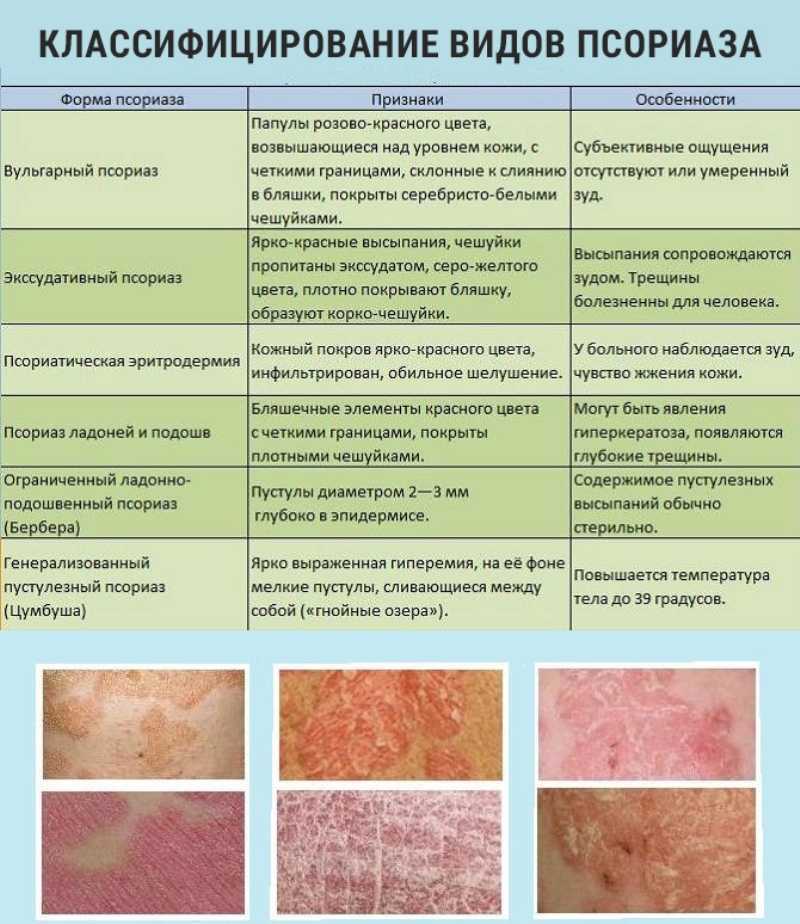
Псориаз
- Чешуйчатые, серебристые, четко очерченные кожные пятна
- Обычно локализуются на волосистой части головы, локтях, коленях и нижней части спины
- Может вызывать зуд или бессимптомно псориаз.
Стригущий лишай
- Чешуйчатые высыпания округлой формы с приподнятой каймой
- Кожа в середине кольца чистая и здоровая, края кольца могут распространяться наружу
- Зуд
Прочитайте статью о стригущем лишае полностью.
Опоясывающий лишай
- Очень болезненная сыпь, которая может вызывать жжение, покалывание или зуд даже при отсутствии волдырей
- Сыпь, состоящая из скоплений заполненных жидкостью пузырьков, которые легко лопаются и выделяют жидкость рисунок, который чаще всего появляется на туловище, но может встречаться и на других частях тела, включая лицо
- Сыпь может сопровождаться небольшой лихорадкой, ознобом, головной болью или утомляемостью
Читать статью о черепице полностью.

Основным симптомом, связанным с покраснением кожи, является покраснение кожи различных цветов. Покраснение может возникать на разных участках тела. Вот несколько примеров симптомов, которые могут сопровождать покраснение кожи:
- волдыри
- шишки
- жжение
- покраснение
- крапивница
- зуд
- сыпь
- тепло на коже
- язвы
- опухоль
Причины покраснения кожи сильно различаются и могут включать раздражители, солнце и укусы насекомых. Примеры кожных заболеваний, сопровождающихся покраснением кожи, включают:
- укусы
- целлюлит
- контактный дерматит
- опрелости
- экзема
- аллергическая экзема 9 0011 потница
- аллергия на лекарства
- псориаз
- стригущий лишай
- розацеа
- скарлатина
- опоясывающий лишай
- ожоги кожи
- кожные инфекции
- солнечные ожоги
- воспаление лимфатических узлов
- ожоги первой степени
- химические ожоги
- ангионевротический отек
- тромбоплеб ит
- костная инфекция
- остеосаркома
Покраснение кожи может быть временным или острое, состояние.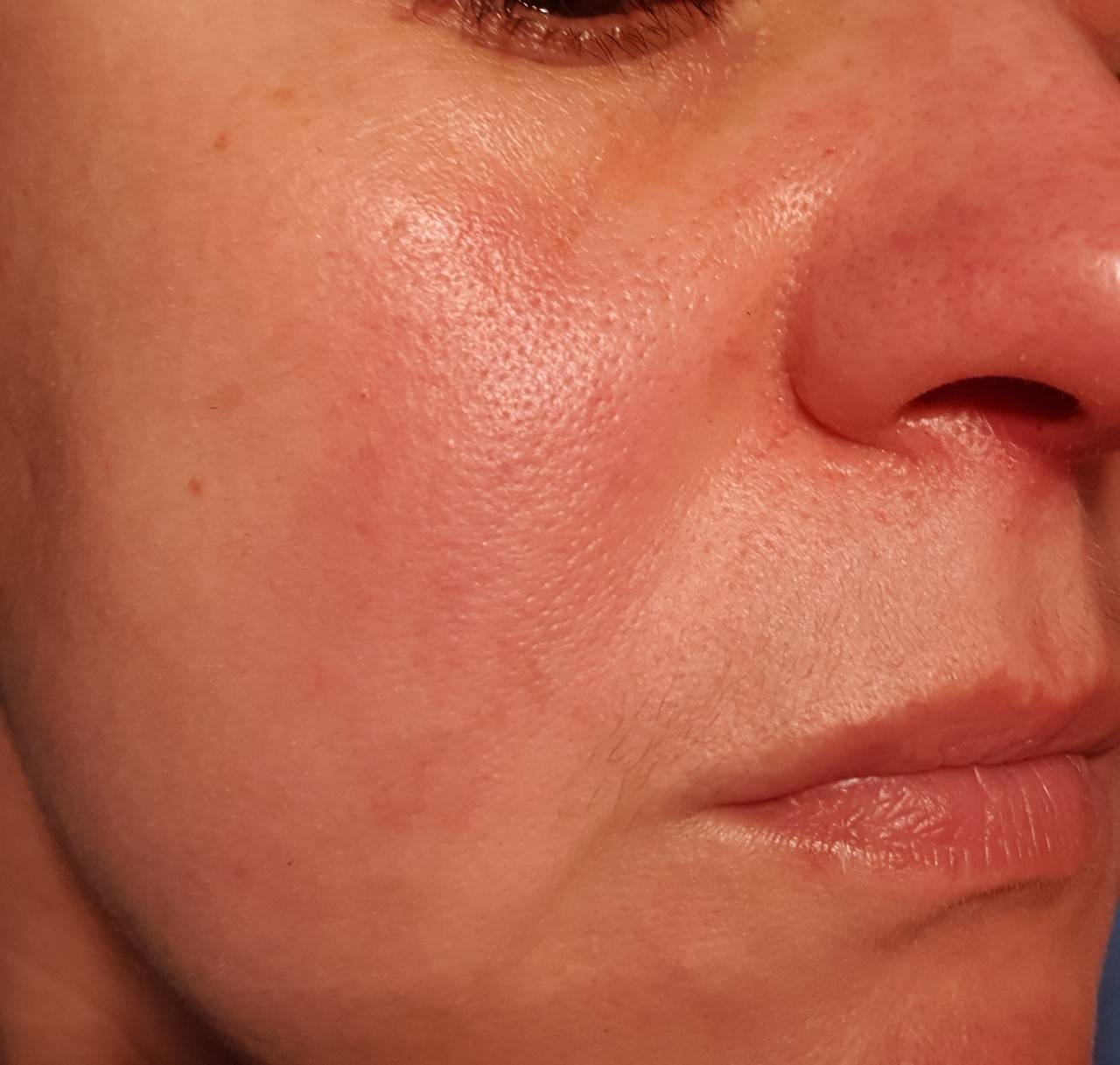 Это также может быть хроническим заболеванием, которое постоянно появляется снова.
Это также может быть хроническим заболеванием, которое постоянно появляется снова.
Вам следует немедленно обратиться к врачу, если у вас возникнут какие-либо из следующих симптомов, связанных с покраснением кожи:
- Ожигание, которое вдвое больше, чем у вашей ладони
- Сложности дыхания
- Экстремальная боль
- Потеря сознания
- покраснение близко или на глаза укус животного, даже если вы сделали прививку от столбняка.
Обратитесь к поставщику медицинских услуг или дерматологу по поводу других симптомов, которые не считаются неотложной медицинской помощью. Если у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Ваш лечащий врач осмотрит покраснение кожи. Если ваши симптомы приходят и уходят, они будут слушать ваше описание. Они зададут вам несколько вопросов. Это могут быть:
- Чем вы занимались до того, как заметили покраснение кожи?
- Принимаете ли вы какие-либо новые лекарства или используете какие-либо новые средства по уходу за кожей или чистящие средства?
- Были ли у вас в семье кожные заболевания?
- Испытывали ли вы раньше подобное покраснение кожи?
- Были ли вы рядом с другими людьми, у которых может быть похожая сыпь?
Эти и другие вопросы могут помочь вашему лечащему врачу выяснить, что могло вызвать покраснение вашей кожи.

Дополнительное тестирование может включать взятие образца кожи или биопсию пораженного участка или тестирование на аллергию, чтобы определить, реагирует ли ваша кожа на определенные раздражители.
Узнайте у своего поставщика медицинских услуг, может ли состояние вашей кожи быть заразным, и какие шаги вы можете предпринять, чтобы предотвратить его распространение. Это может гарантировать, что вы не передадите покраснение кожи кому-либо еще.
Лечение покраснения кожи зависит от того, что его вызвало. Примеры могут включать в себя избегание раздражителя или аллергена, который в первую очередь вызвал покраснение кожи.
Другие методы лечения покраснения кожи включают:
- мытье пораженного участка водой с мылом
- прием лекарств, таких как антигистаминные препараты, для уменьшения раздражения
- применение местных средств по уходу за кожей, таких как лосьон с каламином, для уменьшения покраснения кожи
уход за пораженным участком чистота и сухость обычно помогают уменьшить покраснение кожи.
 Если причиной покраснения кожи является инфекция, врач может назначить антибиотики для уменьшения симптомов инфекции.
Если причиной покраснения кожи является инфекция, врач может назначить антибиотики для уменьшения симптомов инфекции.Признаки и симптомы – целлюлит Кожная инфекция ног и ступней
Симптомы – каковы симптомы целлюлита?
- Краснота
- Новые или увеличивающиеся отеки
- Боль или нежность
- Повышенная температура в этой области – кожа будет «горячей» или как будто она горит
- Общее недомогание и «грипп» — распространенный симптом, иногда начинающийся за несколько дней до появления других симптомов
Эти симптомы могут возникнуть в любое время, когда наши голени и ступни опухают.
Иногда инфекции вызываются повреждениями кожи, такими как ожоги, порезы, укусы насекомых или даже микоз. Но часто не всегда есть видимый триггер или причина инфекции. Целлюлит может быть серьезным. При подозрении на это следует немедленно связаться с врачом общей практики, чтобы поставить правильный диагноз и как можно скорее начать лечение.
Как выглядит целлюлит?
Очень редко целлюлит поражает обе ноги одновременно, поэтому, если есть покраснение, боль и отек в обеих ногах, маловероятно, что это целлюлит. Это может быть еще одно состояние, обычно называемое синдромом красных ног. Для получения дополнительной информации загрузите заметки BLS Red Legs Pathway (PDF).
Диагноз – получение диагноза целлюлит
Если вы думаете, что у вас может быть целлюлит , важно немедленно обратиться за помощью, особенно если вы столкнулись с этой проблемой впервые.
Врач или медсестра осмотрят пораженный участок и отметят цвет, припухлость и температуру. Они также могут пометить область на ноге, чтобы было легче увидеть, проходит ли инфекция после начала лечения.
 Они также будут искать любые раны или другие повреждения кожи, которые могли вызвать инфекцию.
Они также будут искать любые раны или другие повреждения кожи, которые могли вызвать инфекцию.Лечение – какое лечение мне предложат при целлюлите?
АнтибиотикотерапияИнфекции целлюлита требуют курса антибиотиков, чтобы избавиться от инфекции.
 Большинство инфекций проходят после курса пероральных (таблетированных) антибиотиков, которые вы можете принимать дома, но иногда вас могут госпитализировать для внутривенного (в/в) введения антибиотиков.
Большинство инфекций проходят после курса пероральных (таблетированных) антибиотиков, которые вы можете принимать дома, но иногда вас могут госпитализировать для внутривенного (в/в) введения антибиотиков.Ваши симптомы могут ухудшиться в течение первых 48 часов лечения, но затем они должны начать улучшаться. Если вы не уверены, позвоните по номеру 111, если вы не можете поговорить со своим врачом общей практики, если вы не знаете, что делать дальше.
Важно, чтобы вы закончили весь курс антибиотиков. Длительность курса антибиотиков при целлюлите, особенно если у вас опухли ноги, часто больше, чем курсов антибиотиков при других инфекциях. Иногда требуется повторный курс антибиотиков или расширенный курс антибиотиков, чтобы убедиться, что инфекция полностью исчезла.
Лечение болиЗараженная область может быть болезненной. Обезболивающие, такие как парацетамол, могут быть полезны вместе с отдыхом и поднятием опухшей ноги или ступни.
 Часто людям нужно свободное от работы время, поэтому вам может понадобиться больничный лист от вашего врача общей практики.
Часто людям нужно свободное от работы время, поэтому вам может понадобиться больничный лист от вашего врача общей практики.Вещи, которые вы можете сделать сами
Помимо приема антибиотиков, вы можете ускорить свое выздоровление, заботясь о своем общем самочувствии. О некоторых подходах вы можете прочитать на веб-сайте NHS Choices.
Помните, что целлюлит обычно возникает из-за неконтролируемого отека. Если вы обычно носите компрессионное белье, оно может быть слишком болезненным во время инфекции. Если это так, снимите его — вы можете начать носить его снова, когда отек и боль уменьшатся. Вам может понадобиться чулок другого размера, если опухоль усилилась во время инфекции.
Но важно вернуться к этой важной терапии как можно скорее. Бригада, которая обеспечивает вам компрессионную помощь и лечение, захочет узнать об инфекции, чтобы они могли назначить осмотр и убедиться, что вы носите правильное компрессионное белье.
Уход за кожейВаши ноги могут стать сухими во время и после заражения, поэтому убедитесь, что вы увлажняете их.
Профилактика – что вы можете сделать, чтобы предотвратить Использование непарфюмированного увлажняющего крема лучше для вашей кожи. Могут быть волдыри или раны, которые требуют перевязки или наблюдения со стороны медсестры, поэтому следите за ними.
Использование непарфюмированного увлажняющего крема лучше для вашей кожи. Могут быть волдыри или раны, которые требуют перевязки или наблюдения со стороны медсестры, поэтому следите за ними.
Уход за кожейВаши ноги могут стать сухими во время и после заражения, поэтому убедитесь, что вы увлажняете их. Использование непарфюмированного увлажняющего крема лучше для вашей кожи. Могут быть волдыри или раны, которые требуют перевязки или наблюдения со стороны медсестры, поэтому следите за ними.
Снижение риска рецидиваРиск повторных приступов целлюлита при лимфедеме высок. Факторы риска рецидива целлюлита при лимфедеме включают:
- Отек
- Трещины, мацерация, межпальцевая кожа
- Дерматит
- Открытые раны, включая язвы голени и мокнущие лимфангиэктазии (подтекающие лимфатические пузыри на поверхности кожи)
- Неадекватная компрессионная терапия
Убедитесь, что вылечена любая возможная основная грибковая инфекция, и это поможет предотвратить рецидив.

