Почему у некоторых людей краснеет лицо после употребления алкоголя. Какие риски для здоровья это несет. Как предотвратить покраснение лица от алкоголя. Генетические причины повышенной чувствительности к алкоголю.
Почему возникает покраснение лица после употребления алкоголя
Покраснение лица после употребления алкогольных напитков является признаком повышенной чувствительности организма к этанолу. Это означает, что организм хуже переносит алкоголь и быстрее пьянеет. Данный эффект чаще встречается у людей азиатского происхождения.
Механизм возникновения покраснения следующий:
- При расщеплении этанола в организме образуется токсичное вещество — ацетальдегид
- У чувствительных людей ацетальдегид накапливается быстрее, чем организм успевает его обезвредить
- В ответ на накопление токсина расширяются кровеносные сосуды лица
- Это вызывает заметное покраснение кожи лица
Генетические причины повышенной чувствительности к алкоголю
Склонность к покраснению лица от алкоголя обусловлена генетически. Ключевую роль играет фермент печени альдегиддегидрогеназа 2 (ALDH2), который расщепляет ацетальдегид. У некоторых людей имеется генетический дефект, из-за которого этот фермент не вырабатывается в достаточном количестве.

Среди представителей азиатских народов данная генетическая особенность встречается намного чаще. Поэтому у них чаще возникает покраснение лица после употребления даже небольших доз алкоголя.
Возможные риски для здоровья
Само по себе покраснение лица не является опасным для здоровья. Однако оно может сигнализировать о повышенном риске некоторых заболеваний у людей, употребляющих алкоголь:
- Повышенное артериальное давление
- Некоторые виды рака, особенно рак пищевода
Исследования показывают, что у мужчин с покраснением лица от алкоголя риск развития гипертонии возникает уже при употреблении 4 и более порций алкоголя в неделю. У мужчин без такой реакции риск появляется только при употреблении 8 и более порций.
Как предотвратить покраснение лица от алкоголя
Изменить свою генетическую предрасположенность невозможно. Единственный надежный способ избежать покраснения — ограничить или полностью исключить употребление алкоголя.
Некоторые люди пытаются маскировать покраснение с помощью антигистаминных препаратов. Однако это не рекомендуется делать, так как:

- Покраснение сигнализирует о накоплении токсинов в организме
- Маскируя симптом, человек рискует употребить слишком много алкоголя
- Это повышает риск негативных последствий для здоровья
Рекомендации по употреблению алкоголя
Центры по контролю и профилактике заболеваний (CDC) рекомендуют ограничивать потребление алкоголя следующими нормами:
- Для женщин — не более 1 порции алкоголя в день
- Для мужчин — не более 2 порций алкоголя в день
Людям с повышенной чувствительностью к алкоголю рекомендуется употреблять еще меньшие дозы или полностью отказаться от спиртного.
При возникновении сильного покраснения лица после алкоголя следует обратиться к врачу для обследования и получения индивидуальных рекомендаций.
Какие еще симптомы могут сопровождать покраснение лица
Помимо покраснения кожи, повышенная чувствительность к алкоголю может проявляться следующими симптомами:
- Тошнота
- Учащенное сердцебиение
- Головная боль
- Заложенность носа
- Быстрое опьянение от небольших доз алкоголя
Эти симптомы связаны с накоплением токсичного ацетальдегида в организме. Они делают употребление алкоголя неприятным опытом, что может снизить потребление спиртного у чувствительных людей.

Почему покраснение лица не следует игнорировать
Хотя само по себе покраснение кожи безвредно, оно является важным сигналом организма:
- Указывает на повышенную чувствительность к алкоголю
- Сигнализирует о накоплении токсинов
- Предупреждает о повышенном риске заболеваний
- Дает возможность скорректировать употребление алкоголя
Игнорирование этого симптома и продолжение употребления алкоголя в прежних дозах может привести к ухудшению здоровья в будущем. Поэтому к покраснению лица стоит отнестись серьезно.
Влияние алкоголя на здоровье в целом
Важно помнить, что даже люди без повышенной чувствительности к алкоголю подвергаются риску развития различных заболеваний при чрезмерном употреблении спиртного:
- Заболевания печени (цирроз, гепатит)
- Панкреатит
- Язва желудка
- Сердечно-сосудистые заболевания
- Нарушения работы нервной системы
- Онкологические заболевания
Поэтому умеренность в употреблении алкоголя и периодические перерывы рекомендуются всем, независимо от наличия покраснения лица.
Заключение
Покраснение лица после употребления алкоголя — это генетически обусловленная особенность, чаще встречающаяся у азиатов. Она указывает на повышенную чувствительность к алкоголю и риск развития некоторых заболеваний. Основной способ профилактики — ограничение употребления спиртного. При появлении этого симптома рекомендуется обратиться к врачу для обследования.

описание, симптомы, диагностика и лечение. Научный раздел клиники ИАКИ
Описание
Розацеа – это хроническое заболевание кожи, которое характеризуется покраснением кожи, наличием гнойничковых высыпаний, утолщением дермы и нарушением отслойки эпителия. Ранее развитие розацеа предписывали наличию демодекоза, но эти два заболевания различны по своей этиологии, хотя каждое из них осложняет течение другого. В патогенезе развития розацеа лежит повышенная чувствительность сосудов кожи. Если имеется генетическая предрасположенность или же сосуды хрупкие и ломкие, то в ответ на такие раздражители как резкие перепады температуры, сухой и горячий воздух, сосуды расширяются, чего у основной массы людей не наблюдается.
Заболеваемость розацеа у людей с гастритом в анамнезе гораздо выше, чем у которых Helicobacter pylori – бактерия, вызывающая гастрит, не обнаружена. Розацеа лекарственной природы наблюдается при длительном применении кортикостероидных мазей, кожные артерии истончаются, становятся более ломкими и чувствительными к незначительным перепадам температур.
Симптомы
Если после контакта с холодной или горячей водой, после употребления горячих напитков и алкоголя или же при резкой смене окружающей температуры лицо мгновенно покрывается красными пятнами, которые длительное время не исчезают.
Краснота локализуется в Т-зоне лица (лоб, нос, подбородок и щеки). Первые стадии розацеа, при которых основным клиническим проявлением является покраснение кожи, часто остаются незамеченными, так как никакого дискомфорта не причиняют и легко маскируются косметическими средствами.
Высыпания на лице при розацеа начинают появляться при стойком расширении капилляров, приток крови вызывает местное повышение температуры, что и дает возможность сапрофитной микрофлоре активно размножаться. Следующая стадия розацеа проявляется наличием бугорков и неровностей на коже, которые через некоторое время превращаются в небольшие гнойнички.
Кожа становится плотной, шероховатой на ощупь, уплотнения при розацеа наиболее интенсивные в Т-зоне.
Люпоидная форма розацеа характеризуется наличием периорбитальных и периоральных высыпаний в виде буровато-красных папул и узелков, элементы склонны к слиянию и образовывают неровную бугристую поверхность. Кожа лица на непораженных участках, как правило, не изменена и имеет здоровый внешний вид.
Розацеа может принимать молниеносное течение при беременности, после родов при соответствующей терапии розацеа проходит бесследно, но каждая последующая беременность сопряжена с рецидивом розацеа.
Если розацеа диагностируется у мужчин, то отмечается стойкое покраснение и уплотнение кожи на носу. Розацеа у мужчин очень часто осложняется ринофимой. При прогрессировании розацеа поражается область вокруг глаз и веки. Присоединяется дискомфорт во время моргания, ощущение рези, сухости и песка в глазах. При розацеа на поздних стадиях отмечается обильное слезотечение. В этом случае диагностируют окулярную розацеа, но следует иметь ввиду, что клинические проявления могут на несколько лет опережать кожные поражения. В некоторых случаях окулярное розацеа осложняется розацеакератитом, что приводит к потере зрения. Зуд, жжение, чувство стягивания кожи и «мурашки» наблюдаются практически у всех пациентов с розацеа.
При розацеа на поздних стадиях отмечается обильное слезотечение. В этом случае диагностируют окулярную розацеа, но следует иметь ввиду, что клинические проявления могут на несколько лет опережать кожные поражения. В некоторых случаях окулярное розацеа осложняется розацеакератитом, что приводит к потере зрения. Зуд, жжение, чувство стягивания кожи и «мурашки» наблюдаются практически у всех пациентов с розацеа.
Диагностика
- Сбор анамнеза и жалоб в дерматологии
- Визуальное исследование в дерматологии
- Пальпация в дерматологии
- Определение дермографизма
- Микроскопия соскоба кожи
Диагностика розацеа не представляет сложностей, обычно визуального осмотра дерматолога более чем достаточно для постановки диагноза. Но в виду того, что при розацеа активизируется демодекс и наиболее вероятны рецидивы демодекоза, то зачастую, обнаружив демодекс, начинают лечить не розацеа, а осложнения заболевания.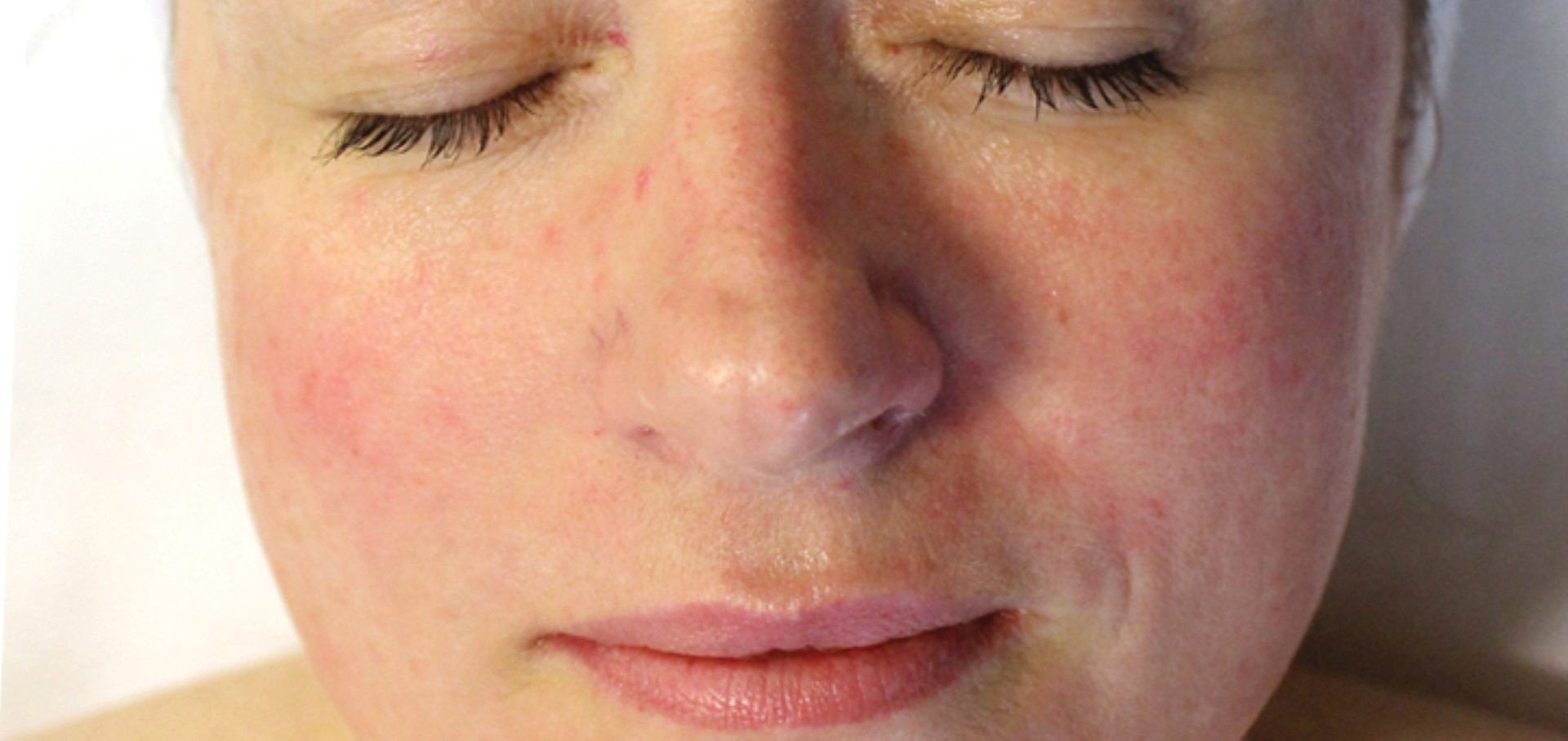
Если же розацеа осложняется наличием пустул и везикул с гнойным содержимым, то проводят бактериологический посев для исследования микрофлоры кожи.
Внимание! Объем диагностического обследования подбирается врачом для каждого пациента индивидуально!
Не занимайтесь самолеченем. При возникновении подозрений ли симптомов обяательно обратитесь к врачу!
Розацеа. Что такое Розацеа?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа – стойкое поражение сосудов кожи лица. Проявляется покраснением кожи щек, носа, лба и подбородка, высыпаниями ярко-розового цвета, сосудистыми звездочками, гнойничками. На поздних стадиях возможно развитие необратимого утолщения и инфильтрации кожи носа, лба, мочек ушей, век, подбородка. Приводит к ухудшению внешнего вида кожи, иногда выраженным косметическим дефектам, изменению внешности, психо-эмоциональным проблемам. При поражении глаз развивается кератит и изъязвление роговицы.
На поздних стадиях возможно развитие необратимого утолщения и инфильтрации кожи носа, лба, мочек ушей, век, подбородка. Приводит к ухудшению внешнего вида кожи, иногда выраженным косметическим дефектам, изменению внешности, психо-эмоциональным проблемам. При поражении глаз развивается кератит и изъязвление роговицы.
МКБ-10
L71 Розацеа
- Факторы риска в развитии розацеа
- Симптомы розацеа
- Диагностика розацеа
- Лечение розацеа
- Профилактика розацеа
- Цены на лечение
Общие сведения
Розацеа – это хроническое заболевание кожи, которое характеризуется покраснением кожи, наличием гнойничковых высыпаний, утолщением дермы и нарушением отслойки эпителия. Ранее развитие розацеа предписывали наличию демодекоза, но эти два заболевания различны по своей этиологии, хотя каждое из них осложняет течение другого. В патогенезе развития розацеа лежит повышенная чувствительность сосудов кожи. Если имеется генетическая предрасположенность или же сосуды хрупкие и ломкие, то в ответ на такие раздражители как резкие перепады температуры, сухой и горячий воздух, сосуды расширяются, чего у основной массы людей не наблюдается.
Если имеется генетическая предрасположенность или же сосуды хрупкие и ломкие, то в ответ на такие раздражители как резкие перепады температуры, сухой и горячий воздух, сосуды расширяются, чего у основной массы людей не наблюдается.
Заболеваемость розацеа у людей с гастритом в анамнезе гораздо выше, чем у которых Helicobacter pylori – бактерия, вызывающая гастрит, не обнаружена. Розацеа лекарственной природы наблюдается при длительном применении кортикостероидных мазей, кожные артерии истончаются, становятся более ломкими и чувствительными к незначительным перепадам температур.
Факторы риска в развитии розацеа
Заболеваемость розацеа примерно одинакова у представителей обоих полов, но женщины в период менопаузы боле подвержены розацеа, так как изменяется гормональный фон и свойства сосудов. Блондинки и рыжеволосые с тонкой чувствительной кожей, склонной к покраснениям входят в группу риска по розацеа. Аллергический и контактный дерматиты могут спровоцировать розацеа, так как сосуды часто расширены и в дальнейшем их возврат в прежнее состояние уже невозможен.
Генетически жители северных народов более предрасположены к розацеа, проживания в условиях резкоконтинентального климата и в северных странах тоже повышает риск возникновения розацеа.
Заболевания и нарушения эндокринной системы, заболевания желудочно-кишечного тракта и нарушения иммунной системы, особенно сочетаясь друг с другом, приводят к розацеа. Патогенез розацеа не до конца изучен, но большинство дерматологов сходятся во мнении, что нахождение в горячих или холодных помещениях, ветер, употребление чрезмерно горящей пищи, алкоголя и пряностей провоцируют розацеа.
Розацеа не относится к пиодермиям, так как при неоднократных исследованиях содержимого пустул и гнойничков специфического возбудителя выявить не удалось; обнаруженная же грамотрицательная микрофлора свидетельствует о длительной нерациональной антибиотикотерапии. В группу риска так же входят пациенты с вегето-сосудистой дистонией, протекающей по типу ангионеврозов с поражением сосудистой сетки лица.
Симптомы розацеа
О дебюте розацеа следует предположить, если после контакта с холодной или горячей водой, после употребления горячих напитков и алкоголя или же при резкой смене окружающей температуры лицо мгновенно покрывается красными пятнами, которые длительное время не исчезают.
Краснота локализуется в Т-зоне лица (лоб, нос, подбородок и щеки). Первые стадии розацеа, при которых основным клиническим проявлением является покраснение кожи, часто остаются незамеченными, так как никакого дискомфорта не причиняют и легко маскируются косметическими средствами.
Высыпания на лице при розацеа начинают появляться при стойком расширении капилляров, приток крови вызывает местное повышение температуры, что и дает возможность сапрофитной микрофлоре активно размножаться. Следующая стадия розацеа проявляется наличием бугорков и неровностей на коже, которые через некоторое время превращаются в небольшие гнойнички.
Кожа становится плотной, шероховатой на ощупь, уплотнения при розацеа наиболее интенсивные в Т-зоне. В этой стадии розацеа появляется стойкое расширение сосудистой сетки (телеангиоэктазии) и поэтому краснота и припухлость кожи наблюдается уже без связи с провоцирующими факторами.
В этой стадии розацеа появляется стойкое расширение сосудистой сетки (телеангиоэктазии) и поэтому краснота и припухлость кожи наблюдается уже без связи с провоцирующими факторами.
Люпоидная форма розацеа характеризуется наличием периорбитальных и периоральных высыпаний в виде буровато-красных папул и узелков, элементы склонны к слиянию и образовывают неровную бугристую поверхность. Кожа лица на непораженных участках, как правило, не изменена и имеет здоровый внешний вид.
Розацеа может принимать молниеносное течение при беременности, после родов при соответствующей терапии розацеа проходит бесследно, но каждая последующая беременность сопряжена с рецидивом розацеа.
Если розацеа диагностируется у мужчин, то отмечается стойкое покраснение и уплотнение кожи на носу. Розацеа у мужчин очень часто осложняется ринофимой. При прогрессировании розацеа поражается область вокруг глаз и веки. Присоединяется дискомфорт во время моргания, ощущение рези, сухости и песка в глазах.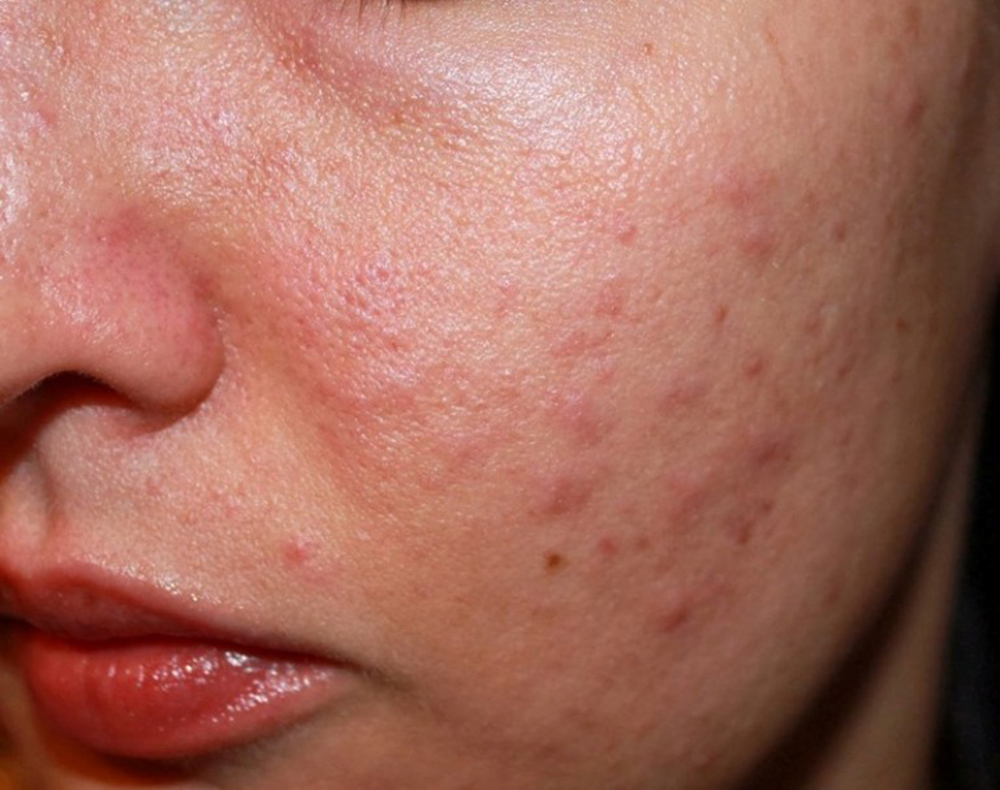 При розацеа на поздних стадиях отмечается обильное слезотечение. В этом случае диагностируют окулярную розацеа, но следует иметь ввиду, что клинические проявления могут на несколько лет опережать кожные поражения. В некоторых случаях окулярное розацеа осложняется розацеакератитом, что приводит к потере зрения. Зуд, жжение, чувство стягивания кожи и «мурашки» наблюдаются практически у всех пациентов с розацеа.
При розацеа на поздних стадиях отмечается обильное слезотечение. В этом случае диагностируют окулярную розацеа, но следует иметь ввиду, что клинические проявления могут на несколько лет опережать кожные поражения. В некоторых случаях окулярное розацеа осложняется розацеакератитом, что приводит к потере зрения. Зуд, жжение, чувство стягивания кожи и «мурашки» наблюдаются практически у всех пациентов с розацеа.
Диагностика розацеа
Диагностика розацеа не представляет сложностей, обычно визуального осмотра дерматолога более чем достаточно для постановки диагноза. Но в виду того, что при розацеа активизируется демодекс и наиболее вероятны рецидивы демодекоза, то зачастую, обнаружив демодекс, начинают лечить не розацеа, а осложнения заболевания. Такое лечение лишь усугубляет состояние больного розацеа, и болезнь прогрессирует дальше.
Если же розацеа осложняется наличием пустул и везикул с гнойным содержимым, то проводят бактериологический посев для исследования микрофлоры кожи.
Лечение розацеа
Начальные стадии розацеа, которые характеризуются покраснениями кожи, достаточно быстро поддаются терапии. А розацеа, осложненное ринофимой и телеангиоэктазиями, требует длительного лечения. Поскольку пациенты обращаются за медицинской помощью в той фазе, когда присутствуют гнойные высыпания, то в первую очередь назначаются мази и гели с антибиотиком. Если же местная антибитотикотерапия не оказывает должного воздействия, то при таких формах розацеа целесообразно общее медикаментозное лечение розацеа антибиотиками.
Точных схем и методов лечения розацеа нет, а потому в некоторых случаях хороший терапевтический эффект оказывают примочки с метронидазолом и настоем лекарственных трав. Хороший результат дает лазерное лечение розацеа. Лечение в домашних условиях с помощью йодсодержащих препаратов приводит к развитию конглобатной формы розацеа, которая характеризуется абсцедирующими шаровидными узлами и наличием гнойных фистул. При возникновении таких осложнений показано хирургическое иссечение тканей с установкой дренажа для оттока гнойного содержимого.
При возникновении таких осложнений показано хирургическое иссечение тканей с установкой дренажа для оттока гнойного содержимого.
Неосложненные формы розацеа поддаются терапии относительно быстро, но порой лечение затягивается до нескольких месяцев и более. После того, как воспалительные проявления розацеа устранены, необходимо устранить саму причину заболевания – расширенную сосудистую сетку. Фотокоагуляция и локальная криотерапия являются единственным надежным методом для устранения расширенных сосудов на лице при розацеа. Эффект от процедур становится заметным уже через несколько дней, после закрытия части сосудов. Пациенты с розацеа отмечают, что покраснений становится меньше, цвет лица улучшается, исчезает зуд и кожа выглядит клинически здоровой. После полного курса процедур рекомендуется применять кремы с высоким защитным фильтром от ультрафиолета.
Профилактика розацеа
Поскольку розацеа – это хроническое заболевание, то после устранения излишней капиллярной сетки, через некоторое время она появится вновь. Поэтому профилактика розацеа заключается в периодическом посещении кабинета косметолога для устранения вновь появившихся гипертрофированных сосудов. Но, если между процедурами избегать перегревания и переохлаждения кожи, как можно реже бывать под открытым солнцем, скорректировать режим питания и пользоваться косметикой, которая содержит экстракт конского каштана и другие вещества, укрепляющие сосудистую стенку, то повторять процедуры потребуется не чаще, чем раз в 2-3 года.
Поэтому профилактика розацеа заключается в периодическом посещении кабинета косметолога для устранения вновь появившихся гипертрофированных сосудов. Но, если между процедурами избегать перегревания и переохлаждения кожи, как можно реже бывать под открытым солнцем, скорректировать режим питания и пользоваться косметикой, которая содержит экстракт конского каштана и другие вещества, укрепляющие сосудистую стенку, то повторять процедуры потребуется не чаще, чем раз в 2-3 года.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении розацеа.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.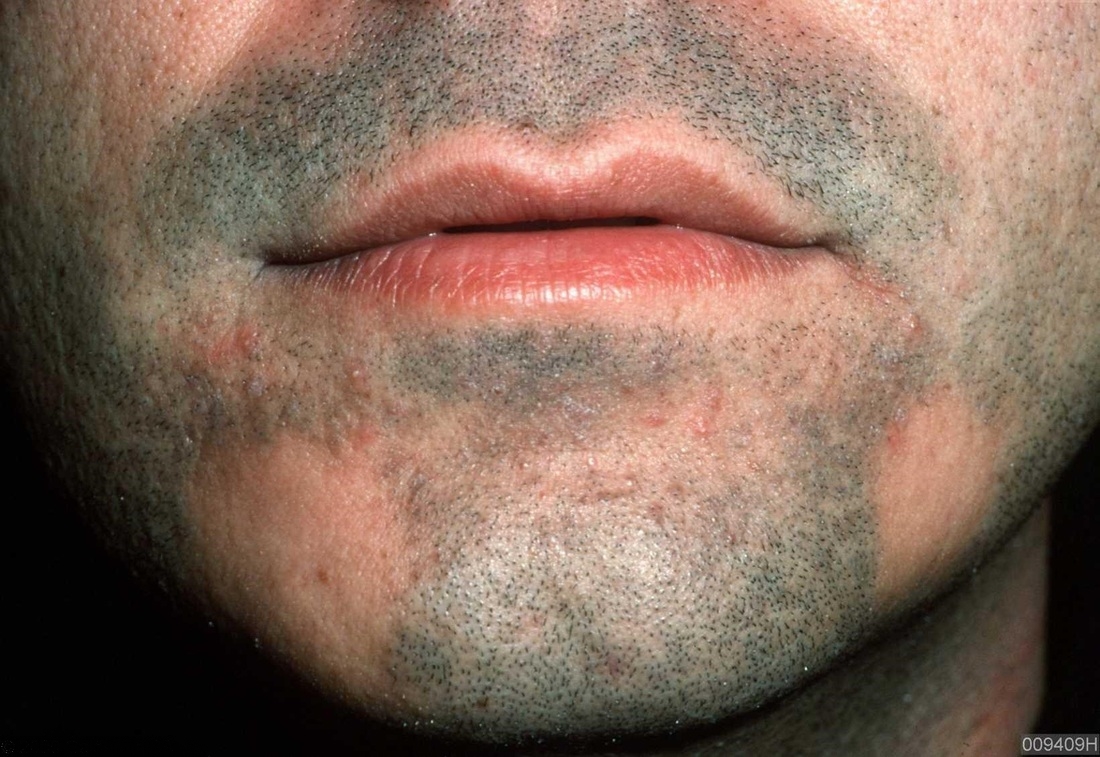
Покраснение лица после употребления алкоголя: причины и профилактика
У некоторых людей после употребления алкоголя появляется характерный румянец, когда лицо слегка или сильно краснеет. Почему это происходит и что это значит?
Этот побочный эффект употребления алкоголя чаще встречается у лиц восточноазиатского происхождения. Хотя это не вызывает немедленных проблем со здоровьем, это может сигнализировать о повышенном риске некоторых серьезных проблем со здоровьем, таких как высокое кровяное давление и некоторые виды рака.
В этой статье мы рассмотрим, почему у одних людей от алкоголя краснеет лицо, а у других нет. Мы также рассмотрим риски этого побочного эффекта и способы его предотвращения.
Поделиться на PinterestПокраснение лица после употребления алкоголя может быть признаком повышенной чувствительности к алкоголю. Покраснение лица после употребления алкоголя является симптомом повышенной чувствительности к алкоголю, что означает, что организм менее терпим к алкоголю.
Все алкогольные напитки, включая пиво, вино и ликеры, содержат вещество, называемое этанолом.
После выпивки организм начинает расщеплять этанол на другие вещества или метаболиты, чтобы облегчить его выведение из организма. Один из этих метаболитов, ацетальдегид, очень токсичен для организма.
При умеренном употреблении организм обычно относительно хорошо перерабатывает эти метаболиты. Однако, если человек чувствителен к алкоголю или много пьет, его организм может быть не в состоянии справиться со всеми этими токсинами, и в организме может начать накапливаться ацетальдегид.
Красный румянец на лице возникает из-за того, что кровеносные сосуды на лице расширяются в ответ на эти токсины. У некоторых людей это может произойти после очень небольшого количества алкоголя.
Накопление ацетальдегида также может вызывать тошноту и учащенное сердцебиение. Эти симптомы могут сделать употребление алкоголя неприятным опытом, в результате чего люди будут меньше пить.
Хотя красный прилив сам по себе не представляет особой опасности, люди, которые его получают, подвергаются более высокому риску высокого кровяного давления и других проблем со здоровьем.
В ходе исследования корейских мужчин, проведенного в 2013 году, изучалась разница в артериальном давлении между мужчинами, у которых покраснение лица было и не было, когда они употребляли алкоголь.
Приняв во внимание такие факторы, как возраст, вес, курение и физические упражнения, исследователи обнаружили, что у мужчин, которые покраснели после употребления алкоголя, был значительно более высокий риск высокого кровяного давления, когда они выпивали четыре или более порций алкоголя в неделю.
Напротив, у мужчин, которые не краснели после употребления алкоголя, не наблюдалось повышенного риска высокого кровяного давления до тех пор, пока они не выпивали восемь или более порций алкоголя в неделю.
Исследования также связывают употребление алкоголя с некоторыми видами рака. Некоторые исследователи считают, что этот повышенный риск рака может быть связан с повышением уровня ацетальдегида в организме. Высокий уровень ацетальдегида может атаковать ДНК в клетках организма, что может спровоцировать рост раковых клеток.
Некоторые исследователи считают, что этот повышенный риск рака может быть связан с повышением уровня ацетальдегида в организме. Высокий уровень ацетальдегида может атаковать ДНК в клетках организма, что может спровоцировать рост раковых клеток.
В исследовании 2017 года исследователи изучили связь между раком и покраснением лица после употребления алкоголя у людей в Восточной Азии. Мужчины с покраснением лица имели более высокий риск развития рака, особенно рака горла, который также называют раком пищевода. Исследователи не обнаружили такой же связи у женщин.
Краснеет ли лицо человека после выпивки, по-видимому, связано с его генетическим строением.
Фермент печени под названием альдегиддегидрогеназа 2 (ALDh3) расщепляет ацетальдегид до менее токсичных веществ. У некоторых людей есть генетическое заболевание, которое означает, что они не производят этот фермент.
В результате после употребления алкоголя в организме накапливается ацетальдегид, который вызывает характерное красное покраснение лица.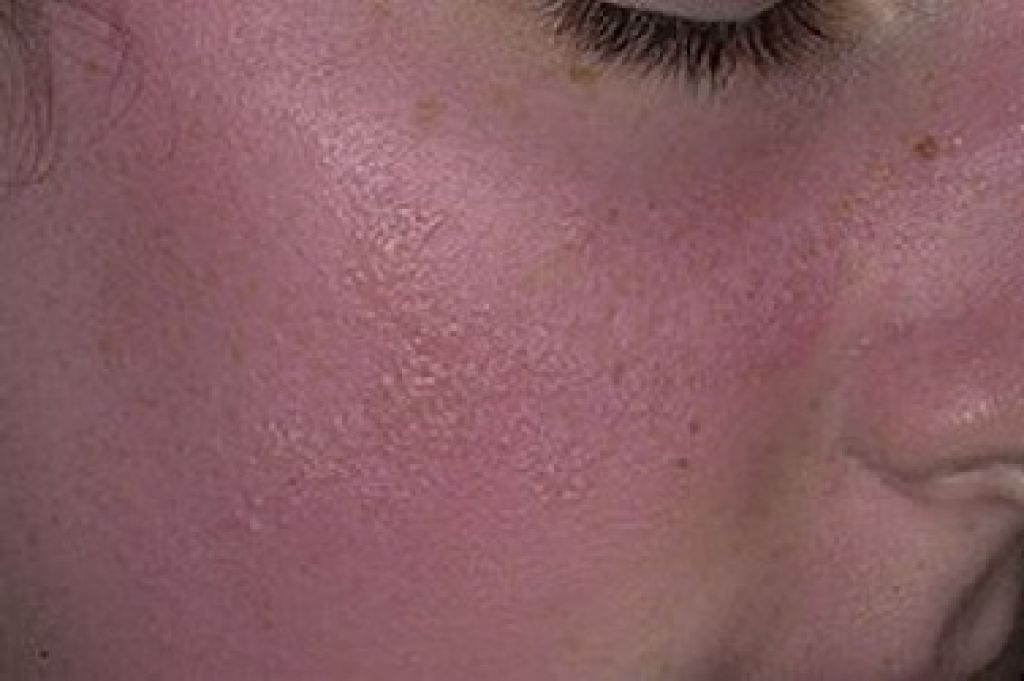
Хотя этот ген может отсутствовать у любого человека, чаще всего его нет у людей из Восточной Азии.
Поделиться на PinterestПокрасневшая кожа обычно является сигналом к тому, чтобы снизить скорость и увлажнить ее водой.
Невозможно изменить гены или дефицит ферментов. Единственный способ предотвратить этот красный прилив и связанный с ним риск высокого кровяного давления — избегать или ограничивать потребление алкоголя.
Некоторые люди используют безрецептурные антигистаминные препараты, чтобы уменьшить обесцвечивание. Однако это не рекомендуется. Хотя некоторые люди могут смущаться покрасневшей кожи, это сигнал о том, что в организме накапливаются токсичные уровни ацетальдегида и что пришло время замедлиться и увлажнить его водой.
Важно признать, что даже люди, у которых не возникает такой реакции на употребление алкоголя, по-прежнему подвержены риску осложнений для здоровья, связанных с употреблением алкоголя, включая высокое кровяное давление, заболевания печени, рак и проблемы с желудком.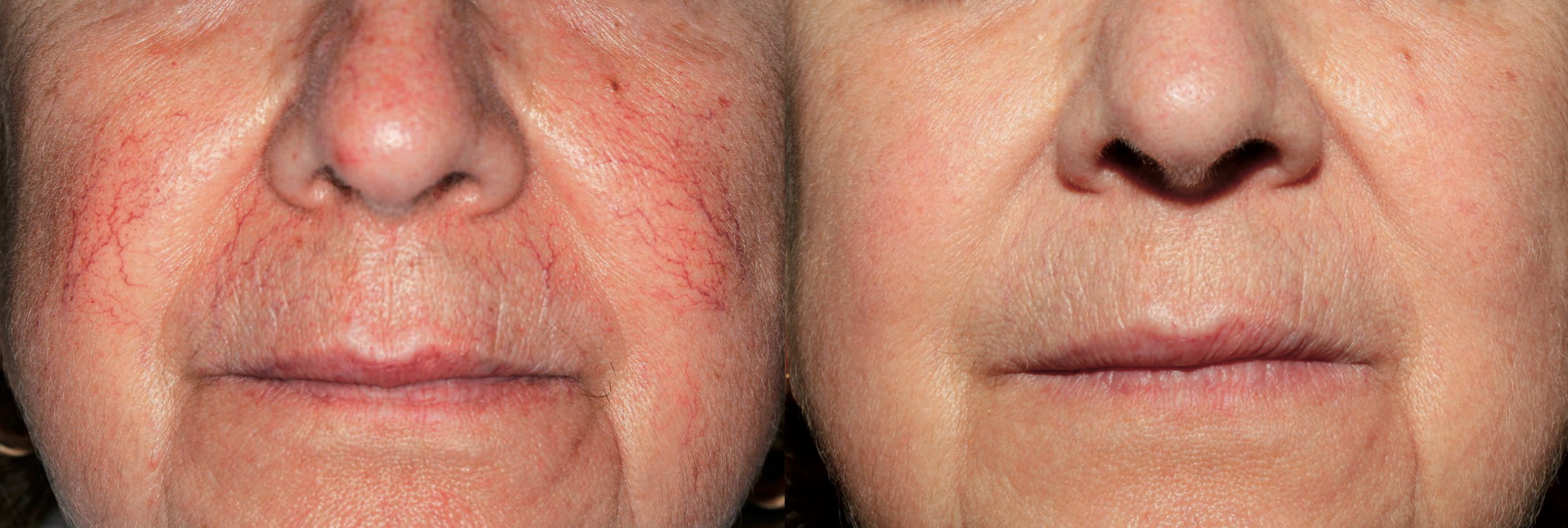
Красный прилив, который появляется у некоторых людей при употреблении алкоголя, может показаться несерьезным, но он может указывать на то, что кто-то имеет более высокую чувствительность к алкоголю и может иметь повышенный риск высокого кровяного давления и некоторых видов рака.
Хотя прием антигистаминных препаратов может помочь уменьшить покраснение, эти препараты только скрывают симптомы и не устраняют основную причину.
Центры по контролю и профилактике заболеваний (CDC) рекомендуют, чтобы люди, решившие выпить, делали это умеренно. Они определяют умеренные количества как один напиток в день для женщин и два напитка в день для мужчин.
Если у человека высокая чувствительность к алкоголю, что означает низкую толерантность к алкоголю, он может сильнее и быстрее ощущать воздействие алкоголя и может получить пользу от употребления меньшего количества алкоголя.
Люди, которых беспокоит этот симптом, могут обратиться за советом к своему врачу.
Покраснение лица после употребления алкоголя: причины и профилактика
У некоторых людей после употребления алкоголя появляется характерный покраснение лица, когда их лицо слегка или сильно краснеет. Почему это происходит и что это значит?
Почему это происходит и что это значит?
Этот побочный эффект употребления алкоголя чаще встречается у лиц восточноазиатского происхождения. Хотя это не вызывает немедленных проблем со здоровьем, это может сигнализировать о повышенном риске некоторых серьезных проблем со здоровьем, таких как высокое кровяное давление и некоторые виды рака.
В этой статье мы рассмотрим, почему у одних людей от алкоголя краснеет лицо, а у других нет. Мы также рассмотрим риски этого побочного эффекта и способы его предотвращения.
Поделиться на PinterestПокраснение лица после употребления алкоголя может быть признаком повышенной чувствительности к алкоголю.Покраснение лица после употребления алкоголя является симптомом повышенной чувствительности к алкоголю, что означает, что организм менее терпим к алкоголю.
Все алкогольные напитки, включая пиво, вино и ликеры, содержат вещество, называемое этанолом.
После выпивки организм начинает расщеплять этанол на другие вещества или метаболиты, чтобы облегчить его выведение из организма. Один из этих метаболитов, ацетальдегид, очень токсичен для организма.
Один из этих метаболитов, ацетальдегид, очень токсичен для организма.
При умеренном употреблении организм обычно относительно хорошо перерабатывает эти метаболиты. Однако, если человек чувствителен к алкоголю или много пьет, его организм может быть не в состоянии справиться со всеми этими токсинами, и в организме может начать накапливаться ацетальдегид.
Красный румянец на лице возникает из-за того, что кровеносные сосуды на лице расширяются в ответ на эти токсины. У некоторых людей это может произойти после очень небольшого количества алкоголя.
Накопление ацетальдегида также может вызывать тошноту и учащенное сердцебиение. Эти симптомы могут сделать употребление алкоголя неприятным опытом, в результате чего люди будут меньше пить.
Хотя красный прилив сам по себе не представляет особой опасности, люди, которые его получают, подвергаются более высокому риску высокого кровяного давления и других проблем со здоровьем.
В ходе исследования корейских мужчин, проведенного в 2013 году, изучалась разница в артериальном давлении между мужчинами, у которых покраснение лица было и не было, когда они употребляли алкоголь.
Приняв во внимание такие факторы, как возраст, вес, курение и физические упражнения, исследователи обнаружили, что у мужчин, которые покраснели после употребления алкоголя, был значительно более высокий риск высокого кровяного давления, когда они выпивали четыре или более порций алкоголя в неделю.
Напротив, у мужчин, которые не краснели после употребления алкоголя, не наблюдалось повышенного риска высокого кровяного давления до тех пор, пока они не выпивали восемь или более порций алкоголя в неделю.
Исследования также связывают употребление алкоголя с некоторыми видами рака. Некоторые исследователи считают, что этот повышенный риск рака может быть связан с повышением уровня ацетальдегида в организме. Высокий уровень ацетальдегида может атаковать ДНК в клетках организма, что может спровоцировать рост раковых клеток.
В исследовании 2017 года исследователи изучили связь между раком и покраснением лица после употребления алкоголя у людей в Восточной Азии. Мужчины с покраснением лица имели более высокий риск развития рака, особенно рака горла, который также называют раком пищевода. Исследователи не обнаружили такой же связи у женщин.
Мужчины с покраснением лица имели более высокий риск развития рака, особенно рака горла, который также называют раком пищевода. Исследователи не обнаружили такой же связи у женщин.
Краснеет ли лицо человека после выпивки, по-видимому, связано с его генетическим строением.
Фермент печени под названием альдегиддегидрогеназа 2 (ALDh3) расщепляет ацетальдегид до менее токсичных веществ. У некоторых людей есть генетическое заболевание, которое означает, что они не производят этот фермент.
В результате после употребления алкоголя в организме накапливается ацетальдегид, который вызывает характерное красное покраснение лица.
Хотя этот ген может отсутствовать у любого человека, чаще всего его нет у людей из Восточной Азии.
Поделиться на PinterestПокрасневшая кожа обычно является сигналом к тому, чтобы снизить скорость и увлажнить ее водой.
Невозможно изменить гены или дефицит ферментов. Единственный способ предотвратить этот красный прилив и связанный с ним риск высокого кровяного давления — избегать или ограничивать потребление алкоголя.
Некоторые люди используют безрецептурные антигистаминные препараты, чтобы уменьшить обесцвечивание. Однако это не рекомендуется. Хотя некоторые люди могут смущаться покрасневшей кожи, это сигнал о том, что в организме накапливаются токсичные уровни ацетальдегида и что пришло время замедлиться и увлажнить его водой.
Важно признать, что даже люди, у которых не возникает такой реакции на употребление алкоголя, по-прежнему подвержены риску осложнений для здоровья, связанных с употреблением алкоголя, включая высокое кровяное давление, заболевания печени, рак и проблемы с желудком.
Красный прилив, который появляется у некоторых людей при употреблении алкоголя, может показаться несерьезным, но он может указывать на то, что кто-то имеет более высокую чувствительность к алкоголю и может иметь повышенный риск высокого кровяного давления и некоторых видов рака.
Хотя прием антигистаминных препаратов может помочь уменьшить покраснение, эти препараты только скрывают симптомы и не устраняют основную причину.
