Что такое отложение солей в шее на самом деле. Какие симптомы могут указывать на проблемы с шейным отделом позвоночника. Как диагностировать и лечить боли в шее.
Что такое «отложение солей» в шее
Многие люди жалуются на «отложение солей» в шее, связывая с этим боли и дискомфорт. Однако с точки зрения современной медицины, термин «отложение солей» является некорректным. Что же на самом деле стоит за этим распространенным мифом?
Так называемые «соли» в шее — это на самом деле возрастные изменения в позвоночнике, которые называются остеофитами. Остеофиты представляют собой костные разрастания по краям позвонков, которые формируются с возрастом для компенсации повышенной нагрузки на позвоночник.
Остеофиты сами по себе не вызывают боль и дискомфорт. Они являются естественным процессом старения организма, как и седые волосы или морщины. Поэтому термин «отложение солей» не имеет под собой научного обоснования.
Реальные причины боли в шее
Если не мифические «соли», то что же на самом деле вызывает боль и дискомфорт в шейном отделе? Основные причины включают:

- Остеохондроз — дегенеративные изменения межпозвонковых дисков
- Грыжи и протрузии дисков
- Мышечные спазмы и напряжение
- Травмы и микроповреждения
- Нарушения осанки
- Артроз суставов позвоночника
- Защемление нервных корешков
Главным фактором развития большинства проблем с шейным отделом является малоподвижный образ жизни и длительное пребывание в неправильном положении, например, за компьютером. Это приводит к перегрузке определенных участков позвоночника и мышц шеи.
Основные симптомы проблем с шейным отделом
На какие симптомы стоит обратить внимание, чтобы вовремя выявить проблемы с шейным отделом позвоночника?
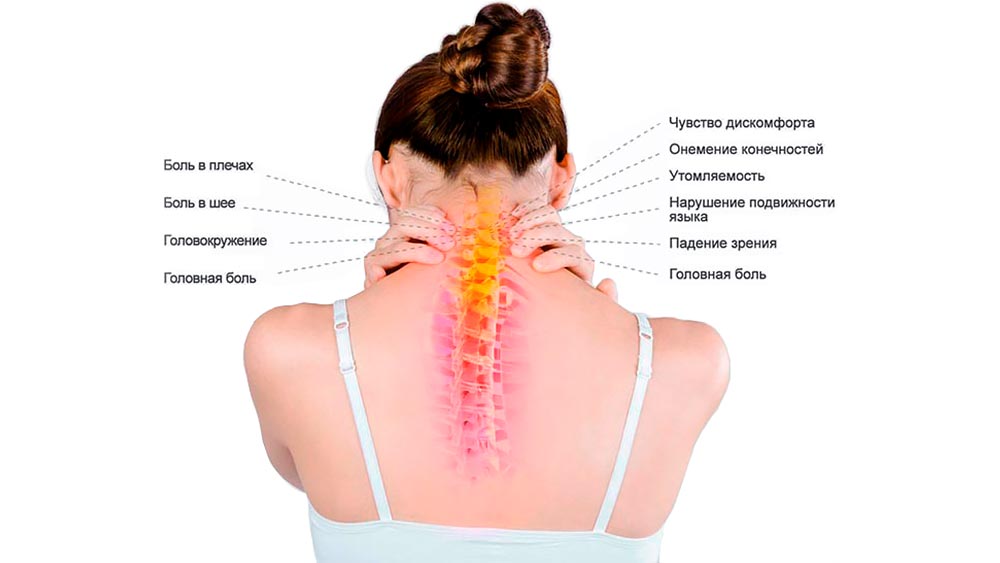
- Боль и дискомфорт в шее, особенно при поворотах головы
- Ограничение подвижности шеи
- Хруст при движениях головой
- Головные боли, особенно в затылочной области
- Головокружения
- Онемение и покалывание в руках
- Боль, отдающая в плечо или руку
- Ощущение скованности в шее по утрам
При появлении этих симптомов рекомендуется обратиться к врачу для диагностики и определения причины дискомфорта. Не стоит списывать все на мифическое «отложение солей».

Диагностика проблем с шейным отделом
Для правильной диагностики состояния шейного отдела позвоночника врач может назначить следующие исследования:
- Рентгенография шейного отдела в нескольких проекциях
- МРТ шейного отдела позвоночника
- КТ шейного отдела
- УЗИ сосудов шеи
- Электронейромиография для оценки функции нервов
Эти методы позволяют выявить реальные изменения в позвоночнике и окружающих тканях, которые могут вызывать боль и дискомфорт. На основе результатов обследования врач сможет поставить точный диагноз и назначить правильное лечение.
Методы лечения болей в шее
Лечение проблем с шейным отделом позвоночника обычно комплексное и включает следующие методы:
- Медикаментозная терапия (противовоспалительные, обезболивающие препараты)
- Массаж и мануальная терапия
- Лечебная физкультура и специальные упражнения
- Физиотерапевтические процедуры
- Иглорефлексотерапия
- Ношение ортопедического воротника
- Коррекция осанки и образа жизни
В тяжелых случаях может потребоваться хирургическое лечение. Однако в большинстве ситуаций консервативная терапия позволяет устранить болевой синдром и восстановить нормальную функцию шейного отдела.

Профилактика проблем с шейным отделом
Чтобы предотвратить развитие болей в шее и других проблем с шейным отделом позвоночника, рекомендуется:
- Вести активный образ жизни, больше двигаться
- Выполнять специальные упражнения для укрепления мышц шеи
- Следить за осанкой, особенно при работе за компьютером
- Использовать ортопедическую подушку для сна
- Избегать резких движений головой
- Делать перерывы при длительной статической нагрузке
- Правильно поднимать тяжести
- Проходить профилактические осмотры у врача
Соблюдение этих простых рекомендаций поможет сохранить здоровье шейного отдела позвоночника на долгие годы.
Заключение
Миф об «отложении солей» в шее не имеет под собой научных оснований. Реальные проблемы с шейным отделом связаны с дегенеративными изменениями, травмами и перегрузками. При появлении болей и дискомфорта в шее не стоит заниматься самолечением, а лучше обратиться к врачу для правильной диагностики и лечения. Своевременная профилактика и коррекция образа жизни помогут избежать серьезных проблем с шейным отделом позвоночника.

Как обнаружить и лечить отложения соли в суставах
Патологическое состояние, которое сопровождается отложением солей в суставах, называется подагрой или подагрическим артритом. При этом в поверхностных слоях твердых тканей задерживаются кристаллы мочевой кислоты, что является основным фактором, способствующим развитию воспаления. Можно убрать симптомы и причину заболевания, для этого проводится комплексное лечение с использованием препаратов и физиотерапевтических средств.
Содержание
- Причины патологии
- Характерная симптоматика
- Методы диагностики
- Способы лечения
Причины патологии
Основным фактором, провоцирующим образование отложений, является нарушение метаболизма, в частности солевого обмена. При этом не происходит трансформации биологически активных веществ, замедляется процесс выведения продуктов распада. Симптомы усиливаются, если наряду с таким патологическим состоянием нарушается работа внутренних органов (почек, печени). В результате кристаллы уратов задерживаются в организме. Такие отложения обнаруживаются в мягких тканях, крови и суставах.
В результате кристаллы уратов задерживаются в организме. Такие отложения обнаруживаются в мягких тканях, крови и суставах.
Кристаллы мочевой кислоты имеют игольчатую форму, что позволяет им задерживаться в тканях. Оседают соли как на поверхности сустава, так и в его полости. Периодически происходит обострение заболевания, сопровождающееся усилением признаков воспаления. Постепенно форма сустава меняется из-за образования тофусов, или подагрических шишек.
Механизм отложения солей основан на таких процессах:
- повышение концентрации липопротеинов в крови;
- гипертония;
- поступление с продуктами в организм избыточного количества пуриновых оснований, к которым относятся и ураты;
- повышение уровня содержания пуриновых нуклеотидов.
Кроме названных причин, существуют косвенные факторы, способствующие отложению солей:
- наследственная предрасположенность;
- гиподинамия;
- изменение качества питания: избыточное употребление некоторых продуктов, соблюдение диеты, провоцирующей нарушение обмена веществ;
- температурное воздействие, чаще — переохлаждение;
- избыточная физическая нагрузка;
- травмирование суставов и мягких тканей — из-за появления микроповреждений создаются благоприятные условия для более активной задержки кристаллов уратов;
- избыточный вес, что способствует повышению нагрузки на суставы и приводит к увеличению трения суставных поверхностей и возникновению микроповреждений, в которых могут задерживаться игольчатые кристаллы;
- употребление алкогольных напитков.

Любой из названных факторов может запустить процесс отложения солей при условии, что нарушен метаболизм. В суставах ног ураты задерживаются интенсивнее, т. к. кристаллы мочевой кислоты распространяются по организму посредством крови и оседают в ослабленных суставах.
Характерная симптоматика
Подагра развивается постепенно. На начальном этапе, когда ураты попадают в кровь и распространяются по организму, симптомы отсутствуют. Если в суставах уже начался процесс образования наслоений из кристаллов мочевой кислоты, развивается острый период заболевания. В этом случае обнаружить солевые отложения можно по ряду признаков:
- боль разного характера: интенсивная при обострении, ноющая — в межкритический период;
- появляется ощущение выкручивания суставов;
- при движении возникает хруст;
- онемение в суставах пальцев рук;
- ограниченность движений;
- отечность тканей в области поражения;
- повышение температуры: локальное в период обострения подагры и общее, когда воспалительный процесс охватил несколько суставов, а состояние организма существенно ухудшилось.

На последних стадиях подагры отмечается нарушение работы почек, развивается нефро- и уролитиаз, пиелонефрит. В наиболее тяжелых случаях диагностируют нефросклероз, что является причиной нарушения функции почек.
Методы диагностики
Используются разные способы выявления уратов, выбор зависит от стадии патологического состояния. Например, на начальном этапе внешние признаки отсутствуют, болезненные ощущения не возникают, отека тоже нет. При этом наиболее действенными методами диагностики подагры являются анализы крови, мочи.
При увеличении содержания уратов отмечается изменение основных показателей биологических жидкостей. Например, если по результатам анализа крови выявляется увеличение концентрации мочевой кислоты до 415 мкмоль/л, значит, развивается патологический процесс. Дополнительно подтверждает диагноз снижение плотности мочи до 1010 г/л и менее.
Если процесс отложения солей продолжает развиваться, выявить заболевание можно путем проведения химического и микроскопического исследований синовиальной жидкости сустава. Кроме того, обращают внимание на внешние признаки:
Кроме того, обращают внимание на внешние признаки:
На более поздних стадиях развития заболевания целесообразно проводить рентгенографию. Этот метод позволяет обнаружить тофусы или субкортикальные кисты (образования, вызванные нарушением структуры костной ткани), а также изменения естественной формы суставов. Рентгенография при этом является вспомогательным методом диагностики.
Сопровождается процесс отложения солей гиперурикемией. Это патологическое состояние, при котором повышается концентрация мочевой кислоты в крови. При диагностике по анализам часто обнаруживается гиперурикемия, однако результаты исследований в данном случае не могут служить основанием для подтверждения диагноза подагрический артрит. Это обусловлено тем, что наличие кристаллов уратов в крови является признаком многих других заболеваний и обнаруживается у 10% пациентов с отложением солей.
Способы лечения
Если решается вопрос, как избавиться от проявлений подагры в коленном суставе или на другом участке твердых тканей организма, рекомендуется рассмотреть возможность проведения комплексной терапии. Эффективные методы:
Эффективные методы:
- медикаментозное лечение, но растворить солевые отложения не получится, т. к. действие препаратов направлено на устранение симптомов: боли, отечности, воспаления, повышенной температуры;
- корректировка питания, изменение образа жизни;
- проведение физиотерапии.
Применяются лекарства разных групп: анальгетики, нестероидные противовоспалительные средства. Рекомендуется использовать НПВП, т. к. они характеризуются противовоспалительным, обезболивающим, жаропонижающим действием. В результате можно одновременно устранить ряд симптомов: нормализуется температура тела, проходит боль, воспаление. Примеры таких препаратов: Диклофенак, Напроксен, Ибупрофен, Кеторолак.
Если данные средства не обеспечивают нужного результата, дополнительно назначаются анальгетики. Они могут использоваться наряду с лекарствами группы НПВС. Доза препаратов, а также частота применения и длительность лечения определяются врачом в соответствии со стадией развития заболевания и клинической картиной.
Терапия при обострении подагры может длиться 7–14 дней, пациент должен находиться под наблюдением врача.
Соли в шее: развенчиваем популярные мифы
Метки
Медицина Позвоночник Профилактика Спина ШеяВ современном мире сложно найти человека, у которого не болела бы спина. И многие уверены, что причина этого — соли в шее, позвоночнике или еще где-то. И всем нам известно, что от этой болячки поможет только массаж, который призван эти соли разбивать. Но так ли на самом деле и что об этом думает современная медицина?
© Depositphotos
Сегодня редакция «Так Просто!» развенчивает мифы о солях и рассказывает, что действительно вызывает дискомфорт в спине и как с ним бороться.
Для начала нужно выяснить, откуда взялся миф о солях и что это такое на самом деле. За отложения солей в позвоночнике принимают видимые на рентгене шиповидные выросты. Они появляются у многих людей с возрастом.
То есть эти выросты — вполне естественная вещь. Они называются остеофитами. Существует миф, что именно из-за них мы испытываем дискомфорт в позвоночнике. Но сами по себе эти выросты не вызывают боль в спине и шее. Это всего лишь одно из проявлений старения нашего тела. То же самое, к слову, с остеохондрозом. Это не заболевание, а всего лишь возрастное изменение.
Также стоит понимать, что эти самые соли в шее — это костная ткань. Ее нельзя растворить, разбить, размять или убрать с помощью массажа. Никакие препараты и специальные диеты тоже делу не помогут.
Забавный факт: многие считают, что отложения появляются из-за того, что человек употребляет много соли. Звучит логично, но ничего общего с реальностью не имеет. Хотя чрезмерное потребление соли действительно вредно.
Хотя чрезмерное потребление соли действительно вредно.
© Depositphotos
Если это не соли в шее, то почему болит спина?
Думаю, поклонникам списывать всё на соли ответ не понравится. Главная причина боли в спине — малоподвижный образ жизни. Сейчас многие горько вздохнут, мол, снова об этом. Однако это правда и никуда от нее не денешься. Порой люди годами пытаются найти причину дискомфорта в спине, а она кроется в том, что позвоночнику не хватает движения.
Всё, что мы можем сделать для замедления всех возрастных изменений, это вести здоровый образ жизни. Нужно больше двигаться, бороться с лишним весом и отказаться от вредных привычек. Поверь, это работает гораздо лучше, чем другие популярные методы. Пожалуй, поговорим о самых популярных из них и разберемся, работают ли они.
© Depositphotos
Ограничение движения
Есть популярное заблуждение: если болит спина, нужно полежать и отдохнуть. Это верно лишь в том случае, если ты чувствуешь усталость после длительных физических нагрузок. В остальных случаях, наоборот, нужно сохранять подвижность, насколько это возможно.
Это верно лишь в том случае, если ты чувствуешь усталость после длительных физических нагрузок. В остальных случаях, наоборот, нужно сохранять подвижность, насколько это возможно.
Длительное отсутствие активности только ухудшит ситуацию. Если ты мало двигаешься на протяжении дня, попробуй понемногу увеличивать физические нагрузки. Не нужно сразу бросаться на амбразуру. Начни с прогулок. Хотя бы 30–40 минут ходьбы в день помогут улучшить самочувствие и настроение. Позвоночник уж точно будет благодарен.
Также со временем стоит добавить силовые упражнения. Крепкие мышцы — залог здоровой спины. Если подобрать правильные упражнения и заниматься регулярно, можно и вовсе избавиться от неприятных ощущений в позвоночнике. Главное — делать это под присмотром знающего человека.
© Depositphotos
Массаж
Также популярный метод избавления от дискомфорта в спине — это массаж. Как раз этот метод действительно работает. Только он не лечит пресловутые соли в шее (которых нет, как мы уже поняли), а помогает расслабить мышцы.
Это пассивное воздействие на тело. Эффект от массажа недолговечен, в нём нет прогресса. Человек не становится сильнее или гибче, мышцы не развиваются. Так что всё равно нужно комбинировать его с физической активностью. Хотя бы делать упражнения для спины по утрам. Хорошо помогает йога. Но опять же, лучше всего подключить тренировки, которые развивают мускулатуру.
© Depositphotos
Надеюсь, мы не сильно тебя разочаровали. Чаще всего людям нужно простое объяснения их бед, но именно на этом и растут стереотипы народной медицины. Нам всем нужно потихоньку от них избавляться. А главное — стремиться к здоровому образу жизни. Тогда ни о каких солях думать не придется.
Поделиться
Симптомы, факторы риска и лечение
Кальцифицирующий тендинит — это состояние, вызванное накоплением отложений кальция в мышцах или сухожилиях человека. Если кальций накапливается в какой-либо области, человек может чувствовать там боль и дискомфорт.
Если кальций накапливается в какой-либо области, человек может чувствовать там боль и дискомфорт.
Хотя это состояние может возникать и в других частях тела, наиболее распространенной областью развития кальцифицирующего тендинита является ротаторная манжета плеча. Это группа мышц и сухожилий, которые обеспечивают силу и стабильность верхней части руки и плеча.
Хотя медикаментозное лечение, физиотерапия или их комбинация обычно успешно лечат заболевание, в некоторых случаях может потребоваться хирургическое вмешательство.
В этой статье мы рассмотрим, как определить кальцифицирующий тендинит и его причины, а также информацию о лечении и восстановлении.
Поделиться на PinterestЕсли у человека кальцифицирующий тендинит, он, скорее всего, будет испытывать боль в плече и вниз по руке.При развитии кальцифицирующего тендинита большинство людей испытывают боль и дискомфорт в плече.
Боль при кальцифицирующем тендините обычно концентрируется в передней или задней части плеча человека и переходит в руку.
Некоторые люди могут испытывать серьезные симптомы. Они могут быть не в состоянии двигать рукой, а боль может мешать сну.
Поскольку отложения кальция накапливаются поэтапно, боль, которую человек чувствует, может возникнуть внезапно или усиливаться медленно и постепенно.
Три стадии известны как:
- Предварительная кальцификация. В организме происходят клеточные изменения в тех областях, где со временем накапливается кальций.
- Стадия кальцификации. Кальций высвобождается из клеток и начинает накапливаться. На этом этапе организм реабсорбирует накопленный кальций, что является наиболее болезненной частью процесса.
- Посткальцинирующая стадия. Отложение кальция исчезает, и его место занимает здоровое сухожилие.
Однако заболевание может протекать без каких-либо заметных симптомов.
Врачи не могут точно сказать, почему одни люди более склонны к кальцифицирующему тендиниту, чем другие.
Кальцинозный тендинит чаще возникает у взрослых в возрасте от 40 до 60 лет, при этом женщины чаще страдают этим заболеванием, чем мужчины.
Накопление отложений кальция может быть связано с одним из следующих факторов:
- старение
- повреждение сухожилий
- недостаток кислорода в сухожилиях
- генетика
- аномальная активность клеток щитовидной железы
- химические вещества, вырабатываемые организмом для борьбы с воспалением
- болезни обмена веществ, включая диабет
Если у человека не проходит боль или дискомфорт в плече, его должен осмотреть врач. На приеме врач спросит о симптомах человека и истории болезни.
Врач проведет медицинский осмотр пораженного участка, чтобы определить, изменился ли диапазон движений и насколько сильна боль.
Врач, который подозревает кальцифицирующий тендинит, обычно требует визуализирующих исследований, которые выявляют любые отложения кальция или другие аномалии в суставе.
Рентген может помочь выявить большие отложения кальция. Ультразвуковое сканирование может выявить любые более мелкие отложения, которые могли быть пропущены рентгеном.
Размер отложений кальция, обнаруженных этими тестами, повлияет на план лечения.
Поделиться на PinterestУдарно-волновая терапия наносит механические удары в области, где образовались отложения кальция.
Медикаментозное лечение и физиотерапия обычно используются для лечения кальцифицирующего тендинита.
Общие лекарства, назначаемые для лечения этого состояния, включают нестероидные противовоспалительные препараты (НПВП), которые также доступны без рецепта.
Врач может также назначить инъекции кортикостероидов, которые помогут уменьшить боль и отек.
Другие методы лечения, которые могут помочь облегчить симптомы кальцифицирующего тендинита, включают:
Экстракорпоральную ударно-волновую терапию (ЭУВТ)
ЭУВТ включает в себя небольшое ручное устройство, которое наносит механические удары по плечу человека, близко к тому месту, где образовались отложения кальция.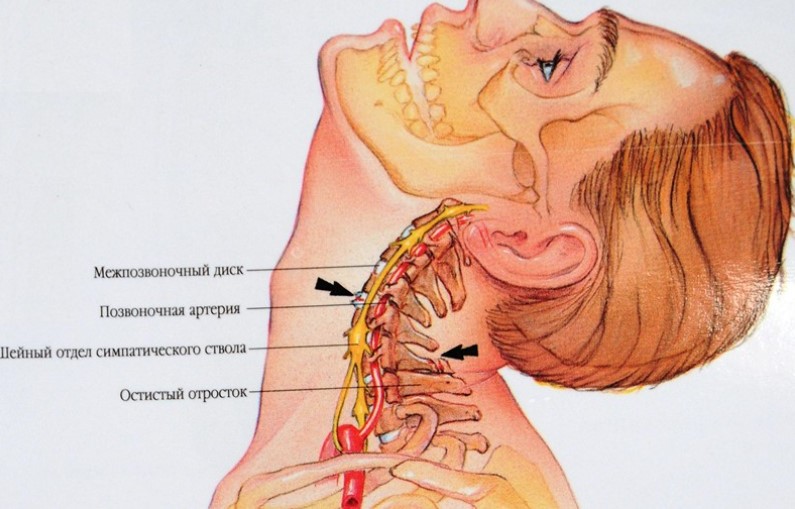 вверх. Эти потрясения могут разрушить депозиты.
вверх. Эти потрясения могут разрушить депозиты.
Лечение обычно проводится один раз в неделю в течение 3 недель.
Чем выше частота этих ударов, тем они эффективнее. Токи могут быть болезненными, и врач может отрегулировать уровень, чтобы человек мог их переносить.
Радиальная ударно-волновая терапия (РУВТ)
Эта процедура очень похожа на ЭУВТ и включает портативное устройство, которое наносит разряды низкой и средней энергии на плечо, где скопился кальций.
Терапевтическое ультразвуковое исследование
Во время лечебного ультразвукового исследования врач использует портативное устройство, которое направляет высокочастотную звуковую волну туда, где образовались отложения, чтобы разрушить их. Эта процедура обычно безболезненна.
Чрескожные иглы
Во время этой процедуры врач сначала нанесет местный анестетик на пораженный участок, а затем с помощью иглы сделает отверстия в коже.
Затем врач удалит отложения кальция через эти отверстия, обычно с помощью ультразвука, чтобы направить их в нужные места.
Хирургия
Большинство людей могут рассчитывать на успешное лечение кальцифицирующего тендинита без хирургического вмешательства. Тем не менее, около 10 процентов людей нуждаются в этом. Существует два типа операций по удалению отложений кальция.
При открытой хирургии врач делает надрез на коже скальпелем. Затем они могут вручную удалить депозит через разрез.
При артроскопической хирургии врач делает надрез, куда вставляется крошечная камера. Камера помогает направить врача туда, где образовались отложения, чтобы он мог более точно их удалить.
Поделиться на PinterestФизиотерапия рекомендуется для лечения кальцифицирующего тендинита.
Физиотерапия рекомендуется людям с умеренными или более тяжелыми формами заболевания. Акцент будет сделан на выполнении щадящих упражнений, которые уменьшат любой дискомфорт и помогут восстановить полный диапазон движений.
Некоторые люди полностью выздоравливают в течение недели. Другие могут продолжать испытывать некоторую боль и дискомфорт, которые ограничивают их движения и деятельность.
Если необходима операция, время восстановления будет зависеть от количества, местоположения и размера отложений кальция, а также от типа операции. Открытая хирургия имеет более длительное время восстановления, чем артроскопическая хирургия.
Врач может порекомендовать человеку носить повязку в течение нескольких дней после операции, чтобы поддерживать плечо, если оно было повреждено.
Физиотерапия также может занять больше времени после открытой операции, и человек может рассчитывать на физиотерапию примерно от 6 до 8 недель. После артроскопической операции улучшение дискомфорта и подвижности можно почувствовать через 2–3 недели.
Кальцифицирующий тендинит может вызывать боль и дискомфорт и ограничивать диапазон движений человека, хотя некоторые люди не испытывают никаких симптомов.
В большинстве случаев лечение проводится с помощью обезболивающих и быстрых и простых процедур, которые можно провести в кабинете врача. В более тяжелых случаях может потребоваться хирургическое вмешательство с последующей физиотерапией.
Кальцифицирующий тендинит может исчезнуть сам по себе без какого-либо лечения. Однако игнорировать это состояние не рекомендуется, так как оно может привести к осложнениям, таким как разрыв ротаторной манжеты плеча и замороженное плечо.
После исчезновения кальцифицирующего тендинита нет оснований предполагать, что он вернется. Но люди должны оставаться в курсе состояния и сообщать врачу о любом новом появлении боли.
Кальцификация: типы, причины и диагностика
Кальцификация происходит, когда кальций накапливается в тканях тела, кровеносных сосудах или органах. Это накопление может затвердеть и нарушить естественные процессы вашего тела.
Кальций транспортируется кровотоком. Он также находится в каждой клетке.
По данным Национальной медицинской академии (бывший Институт медицины), около 99 процентов кальция в организме содержится в зубах и костях. Другой 1 процент находится в крови, мышцах, внеклеточной жидкости и других тканях организма.
При некоторых заболеваниях кальций откладывается там, где ему обычно не место. Со временем это может накапливаться и вызывать проблемы. Вам может потребоваться лечение для предотвращения осложнений, если у вас есть это дополнительное накопление кальция.
Кальцинаты могут образовываться во многих местах по всему телу, включая:
- мелкие и крупные артерии
- сердечные клапаны
- головной мозг, где он известен как краниальный кальциноз
- суставы и сухожилия, такие как коленные суставы и сухожилия вращательной манжеты плеча
- мягкие ткани, такие как грудь, мышцы и жир
- почки, мочевой пузырь и желчный пузырь
Некоторое накопление кальция безвредно. Считается, что эти отложения являются реакцией организма на воспаление, травму или определенные биологические процессы. Но некоторые кальцификации могут нарушать работу органов и поражать кровеносные сосуды.
Считается, что эти отложения являются реакцией организма на воспаление, травму или определенные биологические процессы. Но некоторые кальцификации могут нарушать работу органов и поражать кровеносные сосуды.
По данным отделения кардиологии Медицинской школы Калифорнийского университета в Лос-Анджелесе, у большинства взрослых старше 60 лет в кровеносных сосудах имеются отложения кальция.
Многие факторы играют роль в кальцификации, в том числе:
- инфекции
- нарушения метаболизма кальция, вызывающие гиперкальциемию (слишком много кальция в крови)
- генетические или аутоиммунные нарушения, поражающие костную систему и соединительные ткани
- стойкое воспаление
По данным Гарвардского университета, распространенное заблуждение состоит в том, что кальцификация вызвана диетой, богатой кальцием. Но исследователи не обнаружили связи между диетическим кальцием и повышенным риском отложений кальция.
Это относится и к камням в почках. Большинство камней в почках состоят из оксалата кальция. Люди, у которых есть камни из оксалата кальция, выделяют больше кальция с мочой, чем те, у кого их нет. Это несоответствие происходит независимо от того, сколько кальция люди получают в своем рационе.
Большинство камней в почках состоят из оксалата кальция. Люди, у которых есть камни из оксалата кальция, выделяют больше кальция с мочой, чем те, у кого их нет. Это несоответствие происходит независимо от того, сколько кальция люди получают в своем рационе.
Обызвествления обычно обнаруживаются с помощью рентгена. Рентгеновские исследования используют электромагнитное излучение для получения изображений внутренних органов и обычно не вызывают дискомфорта. Ваш врач, скорее всего, сразу обнаружит любые проблемы с кальцификацией с помощью рентгена.
Ваш врач может также назначить анализы крови. Например, если у вас есть камни в почках, эти тесты могут определить вашу общую функцию почек.
Иногда в очагах рака обнаруживаются отложения кальция. Кальцификаты обычно проверяют, чтобы исключить рак как причину.
Врач назначит биопсию (часто с помощью тонкой иглы) для взятия образца ткани. Затем образец отправляется в лабораторию для тестирования. Если раковые клетки не обнаружены, врач отметит кальцификацию как доброкачественную.
Обызвествление молочной железы происходит, когда кальций накапливается в мягких тканях молочной железы. Существует два основных типа кальцинатов молочной железы: макрокальцинаты (большие отложения кальция) и микрокальцинаты (небольшие отложения кальция).
По данным Национального института рака, макрокальцинаты в молочных железах чаще всего встречаются у женщин старше 50 лет. У мужчин тоже может быть кальцификация груди, но это не так часто.
Обызвествление груди происходит по нескольким причинам. Травмы груди, выделения клеток, инфекции и воспаления могут вызывать кальцификацию груди. Вы также можете получить кальцификацию, если у вас был рак молочной железы или лучевая терапия рака.
Большинство кальцинатов молочной железы не являются раковыми. Особенно это касается макрокальцинатов.
Микрокальцинаты часто не являются злокачественными, но некоторые микрокальцинаты могут быть признаками раннего рака молочной железы.
Обызвествления молочных желез слишком малы, чтобы их можно было обнаружить при обычном осмотре молочных желез. Ваш врач обычно замечает эти отложения во время маммографии ткани молочной железы. Ваш врач может попросить вас записаться на последующий прием, если какие-либо кальцификации необходимо проверить снова.
Ваш врач обычно замечает эти отложения во время маммографии ткани молочной железы. Ваш врач может попросить вас записаться на последующий прием, если какие-либо кальцификации необходимо проверить снова.
Ваш врач может также взять биопсию для проверки кальцификации, которая может показаться подозрительной. И ваш врач может предложить небольшую операцию по удалению кальцификации, чтобы рассмотреть их более внимательно.
Регулярная маммография в соответствующем возрасте может помочь отследить кальцификацию груди, если она присутствует. Чем раньше будут обнаружены вызывающие беспокойство изменения груди, тем больше вероятность положительного результата.
Лечение кальцификации зависит от нескольких факторов:
- Где образуются отложения кальция?
- Какова их основная причина?
- Какие осложнения возникают?
Ваш врач потребует регулярных визитов к врачу для выявления возможных осложнений после обнаружения кальцификации. Кальцинаты мелких артерий не считаются опасными.
Клапаны сердца также могут кальцифицироваться. В этом случае вам может потребоваться операция по открытию или замене клапана, если накопление кальция достаточно серьезное, чтобы повлиять на функцию клапана.
Лечение камней в почках помогает разрушить накопление кальция в почках. Ваш врач может назначить мочегонное средство, называемое тиазидом, чтобы помочь предотвратить будущие кальциевые камни в почках. Это мочегонное средство дает сигнал почкам выпустить мочу, удерживая при этом больше кальция.
Отложения кальция в суставах и сухожилиях не всегда вызывают болезненные симптомы, но они могут влиять на диапазон движений и вызывать дискомфорт. Лечение может включать прием противовоспалительных препаратов и прикладывание пакетов со льдом. Если боль не проходит, врач может порекомендовать операцию.
Если вам больше 65 лет, регулярно посещайте врача, чтобы сдать анализы крови, чтобы оценить уровень кальция, а также другие анализы.
Если вам меньше 65 лет и вы родились с пороком сердца или проблемами с почками, кальцификация может быть более распространена у вас, чем у других людей вашего возраста. Если вы знаете о каком-либо из этих состояний, попросите врача пройти обследование на наличие кальцификации.
Если вы знаете о каком-либо из этих состояний, попросите врача пройти обследование на наличие кальцификации.
Некоторые лекарства могут влиять на уровень кальция в организме. Холестерин, кровяное давление и заместительная гормональная терапия являются распространенными лекарствами, которые влияют на то, как кальций используется в вашем организме.
Поговорите со своим врачом, если вы принимаете какое-либо из этих лекарств или проходите соответствующее лечение, чтобы понять влияние этих препаратов на уровень кальция.
Если вы часто принимаете добавки карбоната кальция (например, Tums), вы рискуете поднять уровень кальция до высокого уровня. Проблемы с почками или паращитовидной железой (четыре маленькие железы на задней части щитовидной железы) также могут привести к слишком высокому уровню кальция в крови.
Количество кальция, необходимое вам в день, зависит от вашего возраста. Поговорите с врачом о том, какая доза кальция вам подходит, исходя из вашего возраста, пола и других проблем со здоровьем.
Курение связано с увеличением кальцификации в сердце и крупных артериях. Поскольку курение является основным фактором риска развития сердечно-сосудистых заболеваний, эти кальцификации также могут играть определенную роль.
В целом отказ от курения имеет как краткосрочные, так и долгосрочные преимущества, особенно для вашего сердца, кровеносных сосудов и мозга.
Не существует проверенного способа предотвращения кальцификации, так как она возникает в результате различных биологических процессов. Отказ от курения и изменение диеты могут повлиять на образование кальцинатов в зависимости от места их образования.
Камни в почках могут образовываться реже при определенных диетических изменениях. Поговорите с врачом о том, как включить здоровую диету в свой образ жизни.
Кальцинаты сами по себе не вызывают симптомов. Их часто обнаруживают, когда рентген делают по другим причинам. Поговорите с врачом, если у вас есть какие-либо основные проблемы со здоровьем.