Что такое детская розеола. Каковы симптомы и причины розеолы у детей. Как диагностируется и лечится детская розеола. Какие осложнения могут возникнуть при розеоле.
Что такое детская розеола?
Детская розеола (также известная как шестая болезнь или внезапная экзантема) — это вирусное заболевание, которое чаще всего поражает детей в возрасте от 6 месяцев до 3 лет. Основными симптомами розеолы являются высокая температура и характерная кожная сыпь.
Розеола вызывается вирусами из семейства герпесвирусов, чаще всего человеческим герпесвирусом 6 типа (HHV-6) и реже человеческим герпесвирусом 7 типа (HHV-7). Эти вирусы широко распространены, и большинство детей заражаются ими в раннем возрасте.
Каковы симптомы детской розеолы?
Основные симптомы розеолы включают:
- Внезапное повышение температуры до 39-40°C, которое длится 3-5 дней
- Раздражительность и плохой аппетит у ребенка
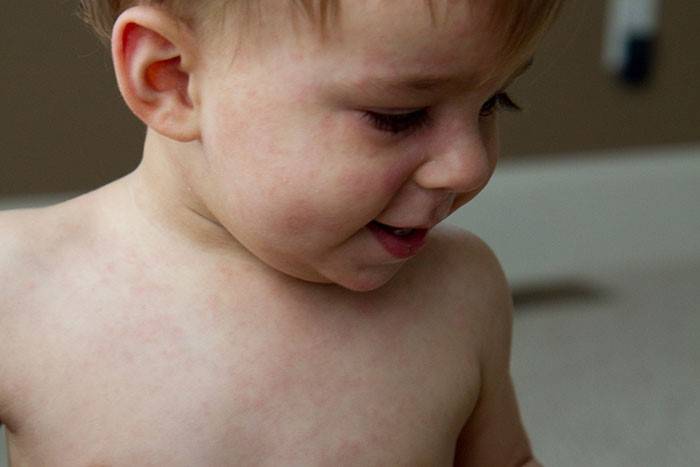
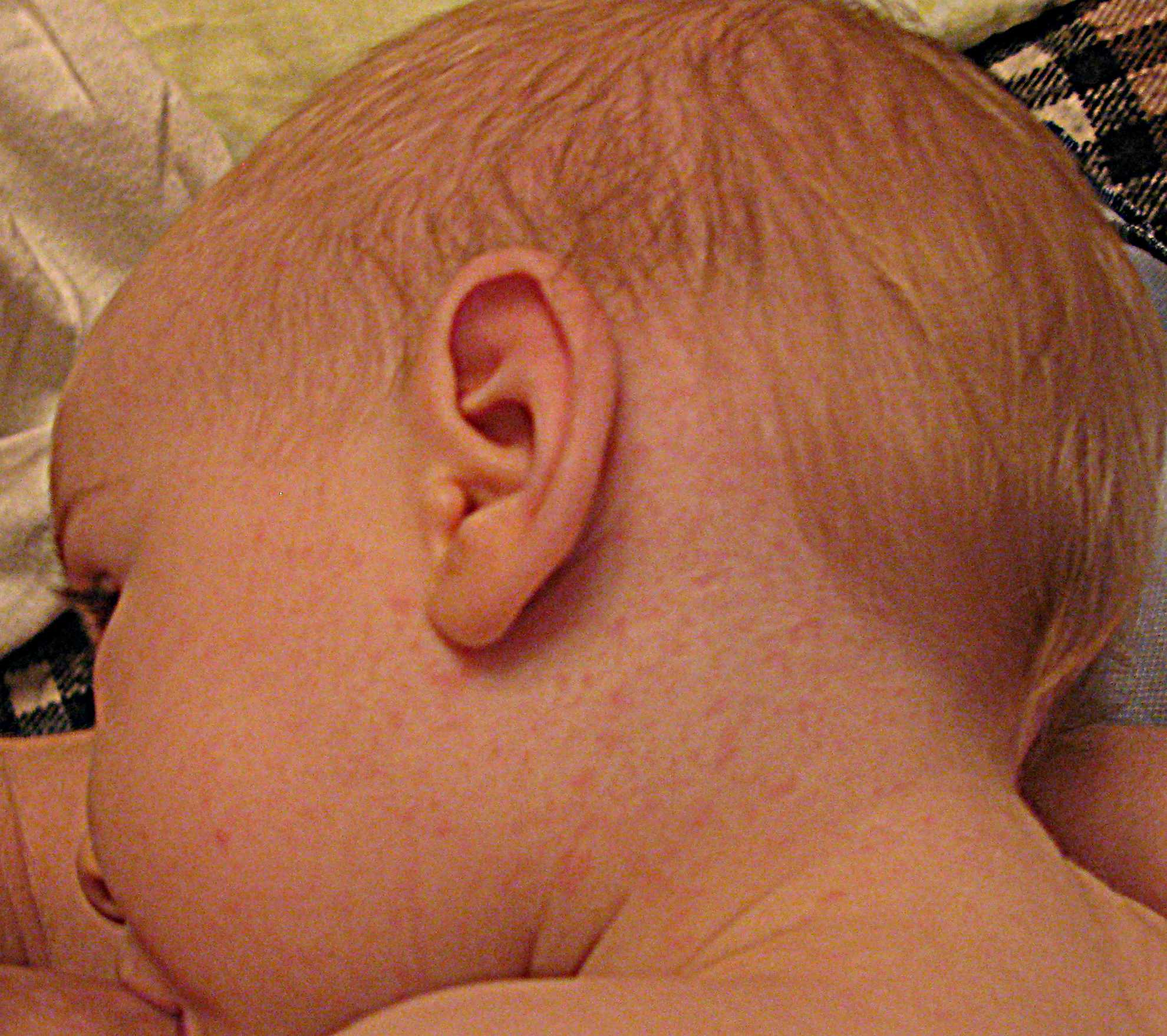
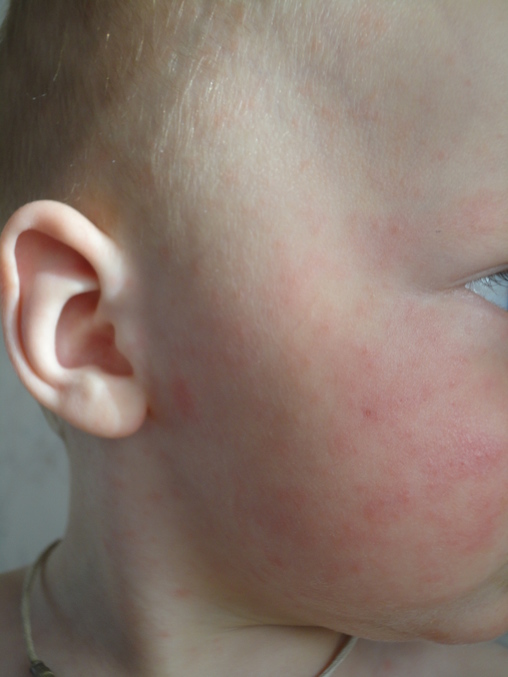
- Появление характерной розовой сыпи на коже после снижения температуры
- Сыпь обычно начинается на туловище и распространяется на шею, лицо и конечности
- Увеличение лимфатических узлов на шее и затылке
Сыпь при розеоле представляет собой мелкие розовые пятнышки или папулы размером 2-5 мм, которые бледнеют при надавливании. Сыпь обычно держится 1-2 дня и не сопровождается зудом.
Как передается розеола?
Розеола передается воздушно-капельным путем при тесном контакте с больным человеком. Вирус содержится в слюне и выделениях из носа и горла инфицированного ребенка.
Инкубационный период (время от заражения до появления симптомов) составляет 5-15 дней. Ребенок наиболее заразен в период высокой температуры, до появления сыпи.
Диагностика детской розеолы
Диагноз розеолы обычно ставится на основании характерных симптомов:
- Высокая температура в течение 3-5 дней
- Появление типичной сыпи после снижения температуры
- Возраст ребенка от 6 месяцев до 3 лет
В некоторых случаях для подтверждения диагноза могут потребоваться дополнительные исследования:
- Общий анализ крови (характерно снижение лейкоцитов)
- Серологические тесты на антитела к вирусам HHV-6 и HHV-7
- ПЦР-диагностика для выявления ДНК вируса
Важно дифференцировать розеолу от других детских инфекций, сопровождающихся сыпью — кори, краснухи, скарлатины.
Лечение детской розеолы
Специфического лечения розеолы не существует. Заболевание обычно проходит само по себе в течение недели. Основные рекомендации по лечению включают:
- Обильное питье для предотвращения обезвоживания
- Жаропонижающие препараты (парацетамол, ибупрофен) при высокой температуре
- Постельный режим и уход за ребенком дома
- Симптоматическое лечение — капли в нос при насморке и т.д.
Антибиотики при розеоле не назначаются, так как заболевание вызвано вирусом.
Возможные осложнения розеолы
В большинстве случаев розеола проходит без осложнений. Однако иногда могут развиваться:
- Фебрильные судороги на фоне высокой температуры
- Отит (воспаление среднего уха)
- Энцефалит (воспаление головного мозга) — крайне редко
При появлении судорог, сильной головной боли, рвоты необходимо срочно обратиться к врачу.
Профилактика детской розеолы
Специфической профилактики розеолы не существует. Общие меры включают:
- Изоляция больного ребенка дома
- Частое мытье рук
- Проветривание помещений
- Укрепление иммунитета ребенка
Вакцины от розеолы не существует. Большинство детей переносят заболевание в легкой форме и приобретают стойкий иммунитет.
Когда обращаться к врачу?
- Температура выше 39°C, которая плохо снижается жаропонижающими
- Появились судороги или нарушение сознания
- Сыпь сохраняется более 3 дней
- Есть симптомы обезвоживания — сухость во рту, редкое мочеиспускание
- Появилась сильная головная боль, рвота, светобоязнь
В большинстве случаев розеола проходит самостоятельно, но наблюдение врача поможет избежать возможных осложнений.
Часто задаваемые вопросы о детской розеоле
Можно ли заразиться розеолой повторно?
Повторное заражение розеолой встречается крайне редко. После перенесенного заболевания у ребенка формируется стойкий иммунитет.
Опасна ли розеола для беременных?
Розеола не представляет серьезной опасности для беременных женщин и плода. Однако беременным рекомендуется избегать контакта с больными детьми.
Нужно ли лечить сыпь при розеоле?
Специального лечения сыпи при розеоле не требуется. Она проходит самостоятельно в течение 1-2 дней. При сильном зуде можно использовать увлажняющие средства.
Может ли розеола быть у взрослых?
Розеола в основном поражает детей раннего возраста. У взрослых заболевание встречается крайне редко и обычно протекает в легкой форме.
Кожные проявления при заболеваниях щитовидной железы. Клиника Щитовидной Железы доктора А. В. Ушакова — официальный сайт.
Clinic of the Thyroid
Некоторые из пациентов, обращающихся в Клинику доктора Ушакова в связи с заболеванием щитовидной железы, сообщают о кожных изменениях. В таких случаях, пациентов интересуют не только причины и источники этих проявлений, но и возможность излечения.
Кожа, являясь живым защитным покровом тела, отражает многие внутренние процессы. Поэтому кожа может оцениваться нами как эталон здоровья. Но вместе с тем, кожа служит в медицине и своеобразным «пультом управления» внутренними органами.
Какие же кожные изменения встречаются при заболеваниях щитовидной железы? Как они проявляются? Что лежит в основе развития этих кожных преобразований?
Кожные изменения при заболеваниях щитовидной железы можно вылечить, разделив на две основные группы.
Первая группа кожных признаков связана с состоянием местной (локальной или сегментарной) или общесистемной вегетативной нервной системы.
Вторая группа преобразований кожи включает различные проявления нарушения обменных процессов в самой коже или её придатках ― волосах, ногтях, жировых железах.
Несколько лет назад, одна из пациенток нашей Клиники обратила моё внимание на разлитые красные пятна с двух сторон шеи и грудной клетки (см. фото 1). Эти явления появились после напряжённого периода в жизни пациентки, связанного со сменой места жительства и переходом на другую работу.
Другой пример демонстрирует локальные изменения кожи, зависимые от реагирования нейро-вегетативных структур. На коже рук этого пациента (см. фото 2) появились единичные округлые очаги покраснения с четким возвышающимся контуром и незначительным шелушением (десквамацией). Эти образования развились после значимого для пациента напряженного периода работы в весенний период. Это сезонное обстоятельство имеет дополнительное значение в развитии подобных проявлений.
Наверх
 фото).
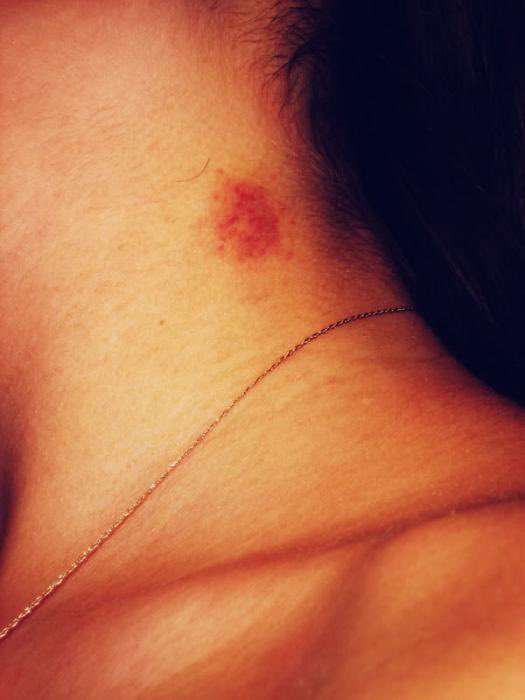
фото).Гораздо реже пациенты сообщают о локальных изменениях окраски кожи над самой щитовидной железой. Обычно речь идёт о покраснении кожи. Как правило, покраснение над щитовидной железой непостоянно. Эти явления наблюдаются врачами уже давно.
В процессе наших научных исследований, при изучении врачебных литературных трудов 20-х и 30-х годов прошлого века, мы обнаружили описания таких явлений. Одним из таких примеров служит «красное щитовидное пятно Moranona». Другой пример приводит профессор М.Б.Кроль в виде описания рефлекса, выявленного доктором М.Сирейским. В их основе лежат нервно-рефлекторные взаимоотношения.
Некоторые из пациентов во время консультации обращают внимание на появившуюся сухость кожи, выпадение волос, изменение состояния ногтевых пластин. Другие, получив предварительные знания о проявлениях заболеваний щитовидной железы, напрямую обращают внимание врачей на сухость и огрубление кожи на локтевых сгибах. Все эти признаки связаны преимущественно с нарушением обменных процессов в коже.
В случае появления у пациентов с гипотиреозом (недостаточным обеспечением организма гормонами щитовидной железы) восковой бледности и небольшой желтизны кожи можно предполагать дефицит в организме витамина А. Обычно это связано с нарушением образования витамина А в печени.
Гипотиреоз часто сопровождается сухостью кожи, которая связана с уменьшением выделения секретов сальными и потовыми железами кожи. Такое состояние кожи способствует шелушению и даже огрублению кожи.
При гипертиреозе преимущественно характерны бархатистые и гладкие покровы тела. Кожа хорошо кровоснабжается. В этом случае характерна некоторая влажность кожи. Для гипертиреоза (тиреотоксикоза) характерно утончение и большая мягкость волос, по сравнению со здоровым состоянием. Возможно незначительная распространенная разреженность волос головы или их локальное (участками) выпадение.
При выраженной слабости щитовидной железы замедляется рост волос и ногтей. Волосы становятся тусклыми и ломкими. Легко и в большем количестве выпадают.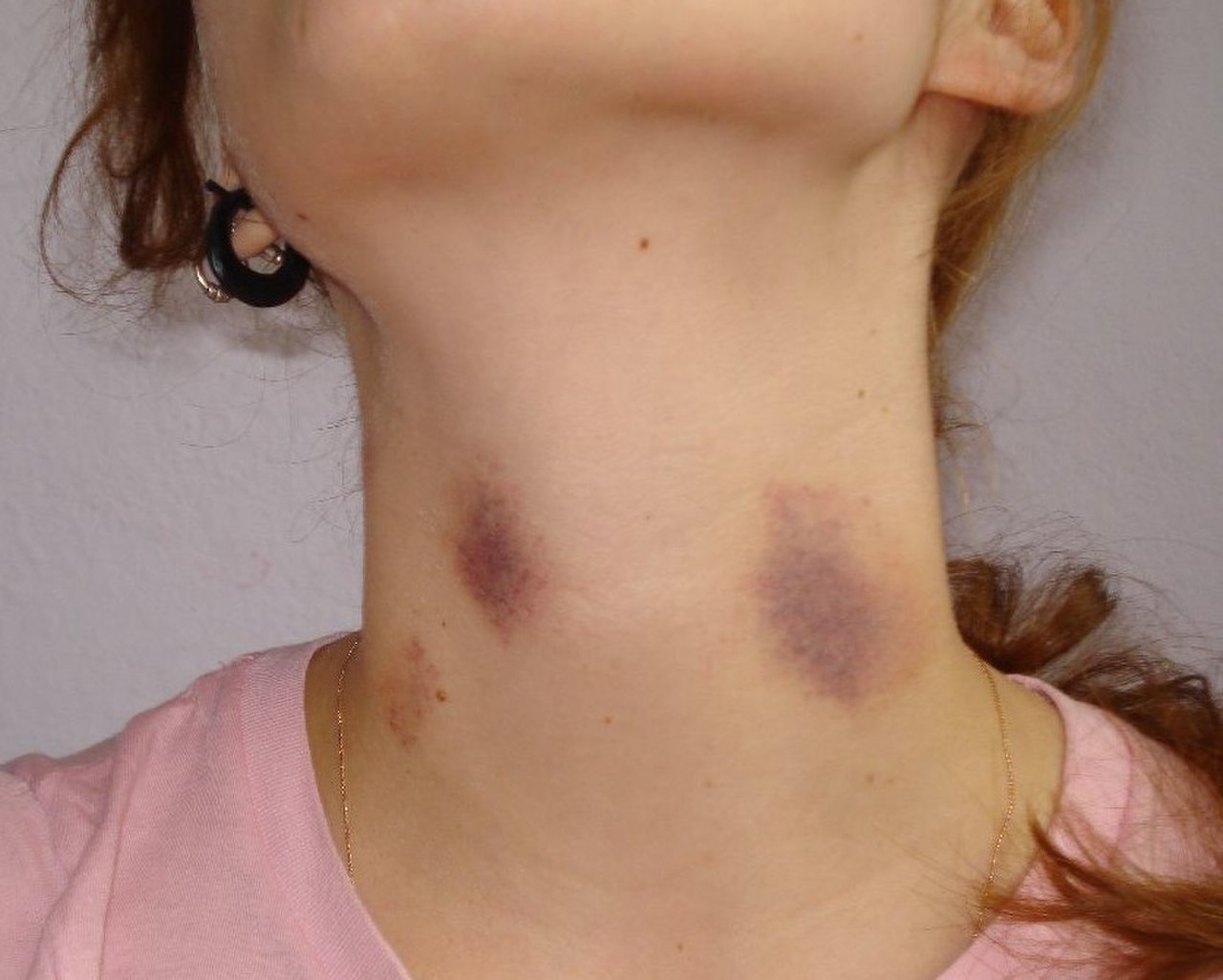 При длительно текущих заболеваниях пациенты могут приобретать выраженное разрежение волос головы. В ряде случаев уменьшается количество волос бровей (преимущественно по их внешним краям), в подмышечных впадинах и на лобковой области.
При длительно текущих заболеваниях пациенты могут приобретать выраженное разрежение волос головы. В ряде случаев уменьшается количество волос бровей (преимущественно по их внешним краям), в подмышечных впадинах и на лобковой области.
При гипотиреозе ногти могут приобретать ломкость, исчерченность, желобки, луночки и белые пятнышки.
Большинство этих кожных нарушений обратимо в случае адекватного лечения.
+7 (495) 346 20 38
Ответы на вопросы
≡
Преимущества
Диагностика
Диагностика в Клинике
Способы диагностики
Симптомы
КонсультацииЛечениеЗаболеванияКниги
≡
Преимущества
Диагностика
Диагностика в Клинике
Способы диагностики
Симптомы
КонсультацииЛечениеЗаболеванияКниги
Контактный дерматит Информация | Гора Синай
Дерматит — контактный; Аллергический дерматит; Дерматит – аллергический; Раздражающий контактный дерматит; Кожная сыпь — контактный дерматит
Контактный дерматит — это состояние, при котором кожа краснеет, болит или воспаляется после прямого контакта с веществом.
Сыпь ядовитого дуба на руке. Некоторые растения выделяют токсины, вызывающие кожную реакцию. Это появление ядовитого дубового дерматита. Обратите внимание на типичные линейные полосы, образующиеся при царапании или прикосновении к растению. (Изображение предоставлено Центрами по контролю и профилактике заболеваний.)
Аллергия на изделия из латекса может проявляться простым дерматитом или более серьезной реакцией всего организма, анафилаксией. Термин дерматит описывает воспалительную реакцию кожи, вызванную контактом с аллергенами или раздражителями, такими как латекс в хирургических перчатках или презервативах. Контакт с латексом может вызвать зудящую сыпь, покраснение, волдыри и шелушение или может вызвать более серьезную анафилаксию. Анафилаксия представляет собой серию симптомов, включая падение артериального давления, отек горла и языка и затрудненное дыхание.
Контакт с латексом может вызвать зудящую сыпь, покраснение, волдыри и шелушение или может вызвать более серьезную анафилаксию. Анафилаксия представляет собой серию симптомов, включая падение артериального давления, отек горла и языка и затрудненное дыхание.
Термин дерматит описывает воспалительную реакцию кожи, вызванную контактом с аллергенами или раздражителями, воздействием солнечного света или нарушением кровообращения, даже стрессом. Примером контактного дерматита является реакция кожи чувствительного человека на ядовитый плющ, дуб или сумах. Контакт с этими растениями, которые содержат химическое вещество под названием урушиол, вызывает зудящую сыпь, покраснение, волдыри и шелушение. ИЗБЕГАЙТЕ ЦАРАПАН. Расчесывание сыпи может распространить воспаление, привести к инфекции и даже оставить шрамы.
Металл, никель, может вызывать воспаление (эритему), сыпь и зуд. Никелевый дерматит является относительно распространенным явлением, его можно увидеть на запястье из-за нержавеющей задней крышки часов, на мочках ушей из-за никелированных серег или в других местах на теле из-за застежек. Этот человек контактировал с чем-то, сделанным из никеля или содержащим соли никеля.
Этот человек контактировал с чем-то, сделанным из никеля или содержащим соли никеля.
На этом снимке показано воспаление кожи (дерматит), вызванное контактом с материалом, вызывающим у этого человека аллергическую реакцию. Контактный дерматит является относительно распространенным заболеванием и может быть вызван многими веществами.
Это пример кожной аллергической реакции (аллергический дерматит), вызванной краской для волос. Кожа на шее красная (эритематозная), утолщенная (лихенифицированная), шелушащаяся и покрытая корками.
На этом снимке изображен человек с воспалением кожи (дерматитом) на щеке, вызванным контактом с веществом, вызвавшим аллергическую реакцию (аллерген). Контактный дерматит вызывает покраснение, зуд и небольшие волдыри (везикулы).
Это крупный план реакции дерматита. Он состоит из большого красного (эритематозного) поражения (бляшки) с многочисленными небольшими участками, заполненными гноем (пустулы).
Это типичное раннее появление сыпи ядовитого плюща, расположенной на колене. Эти ранние поражения состоят из множества маленьких волдырей (везикул), часто на линии, где кожа соприкасается с растением ядовитого плюща. Затем человек может распространить токсин на другие участки тела, расчесываясь.
Это типичное раннее появление сыпи ядовитого плюща, расположенной на ноге. Эти ранние поражения состоят из множества маленьких волдырей, часто на линии, где кожа соприкасается с растением ядовитого плюща. Сыпь возникает в результате контакта кожи с маслянистым соком (смолой) этих растений. Маслянистая смола обычно быстро проникает в кожу и редко передается от человека к человеку. Сыпь не вызвана жидкостью из волдырей. Таким образом, после того как человек смыл масло с кожи, сыпь обычно не заразна.
Этот человек чувствителен к химическим веществам, используемым в парфюмерии, и теперь у него появляется сыпь при воздействии света (фотоконтактный дерматит). Эти духи включают масло бергамота, масло, которое также содержится в некоторых цитрусовых и диких растениях. Это приводит к полосатому покраснению (эритеме) и пигментным изменениям.
Эти духи включают масло бергамота, масло, которое также содержится в некоторых цитрусовых и диких растениях. Это приводит к полосатому покраснению (эритеме) и пигментным изменениям.
Причины
Существует 2 типа контактного дерматита.
Раздражающий дерматит: Это самый распространенный тип. Это вызвано не аллергией, а реакцией кожи на раздражающие вещества или трение. Раздражающие вещества могут включать кислоты, щелочные материалы, такие как мыло и моющие средства, кондиционеры для белья, растворители или другие химические вещества. Сильно раздражающие химические вещества могут вызвать реакцию уже после короткого периода контакта. Более мягкие химические вещества также могут вызвать реакцию после повторного контакта.
Люди с атопическим дерматитом подвержены повышенному риску развития раздражающего контактного дерматита.
Общие материалы, которые могут раздражать вашу кожу, включают в себя:
- Цемент
- .
 Эта форма состояния возникает, когда ваша кожа вступает в контакт с веществом, которое вызывает у вас аллергическую реакцию.
Эта форма состояния возникает, когда ваша кожа вступает в контакт с веществом, которое вызывает у вас аллергическую реакцию.Общие аллергены включают:
- Клей, в том числе используемый для накладных ресниц или париков.
- Антибиотики, такие как неомицин, втирают в кожу.
- Перуанский бальзам (используется во многих продуктах личного пользования и косметике, а также во многих продуктах питания и напитках).
- Ткани и одежда, включая материалы и красители.
- Ароматизаторы в парфюмерии, косметике, мыле и увлажняющих средствах.
- Лак для ногтей, краски для волос и растворы для перманентной завивки.
- Никель или другие металлы (содержится в украшениях, ремешках для часов, металлических молниях, крючках для бюстгальтеров, пуговицах, перочинных ножах, держателях губной помады и пудреницах).
- Ядовитый плющ, ядовитый дуб, ядовитый сумах и другие растения.
- Резиновые или латексные перчатки или обувь.
- Консерванты, обычно используемые в рецептурных и безрецептурных лекарствах для местного применения.

- Формальдегид, который используется в большом количестве промышленных изделий.
У вас не будет реакции на вещество при первом контакте с ним. Однако у вас сформируется реакция после будущих экспозиций. Вы можете стать более чувствительным и развить реакцию, если будете использовать его регулярно. Это вещество можно терпеть годами или даже десятилетиями, прежде чем разовьется аллергия. Если у вас разовьется аллергия, вы будете аллергиком на всю жизнь.
Реакция чаще всего возникает через 24–48 часов после воздействия. Сыпь может сохраняться в течение нескольких недель после прекращения воздействия.
Некоторые продукты вызывают реакцию только при воздействии на кожу солнечного света (фотосенсибилизация). К ним относятся:
- лосьоны для бритья
- Солнцезащитные кремы
- СУЛЬФА лак или спрей от инсектицида также могут вызывать контактный дерматит.
Симптомы
Симптомы различаются в зависимости от причины и от того, вызван ли дерматит аллергической реакцией или раздражителем.
 У одного и того же человека могут быть разные симптомы с течением времени.
У одного и того же человека могут быть разные симптомы с течением времени.Аллергические реакции могут возникать внезапно или развиваться после нескольких месяцев или лет воздействия.
Контактный дерматит часто возникает на руках. Средства для ухода за волосами, косметика и парфюмерия могут вызывать кожные реакции на лице, голове и шее. Украшения также могут вызывать проблемы с кожей в области под ними.
Зуд является распространенным симптомом. В случае аллергического дерматита зуд может быть сильным.
У вас может появиться красная полосатая или пятнистая сыпь в местах контакта вещества с кожей. Аллергическая реакция часто задерживается, поэтому сыпь может появиться только через 24–48 часов после воздействия.
Сыпь может:
- иметь красные бугорки, которые могут образовывать влажные, мокнущие пузыри может также вызвать жжение или боль, а также зуд. Раздражающий дерматит часто проявляется сухой, красной и грубой кожей. На руках могут образовываться порезы (трещины).
 Кожа может воспалиться при длительном воздействии.
Кожа может воспалиться при длительном воздействии.Обследования и анализы
Ваш лечащий врач поставит диагноз на основании внешнего вида кожи и задав вопросы о веществах, с которыми вы, возможно, соприкасались.
Аллергические тесты с кожными пластырями (называемые патч-тестами) могут быть необходимы для определения того, что вызывает реакцию. Патч-тестирование используется для некоторых людей с длительным или повторяющимся контактным дерматитом. Для этого требуется не менее 3 посещений офиса, и его должен проводить врач, умеющий правильно интерпретировать результаты.
- При первом посещении на кожу наносятся небольшие участки возможных аллергенов. Эти пластыри удаляются через 48 часов, чтобы увидеть, произошла ли реакция.
- Третье посещение, примерно через 2 дня, проводится для выявления каких-либо отсроченных реакций. Для определенных аллергенов, таких как металлы, может потребоваться последний визит на 10-й день.
- Если вы уже протестировали материал на небольшом участке кожи и заметили реакцию, вам следует взять материал с собой.
Другие тесты могут быть использованы для исключения других возможных причин, включая биопсию поражения кожи или культуру поражения кожи.
Лечение
Ваш врач порекомендует лечение в зависимости от причины проблемы. В некоторых случаях лучшее лечение — ничего не делать с этим участком.
Часто лечение включает промывание области большим количеством воды, чтобы избавиться от любых следов раздражителя, оставшихся на коже.
 Следует избегать дальнейшего воздействия вещества.
Следует избегать дальнейшего воздействия вещества.Смягчающие или увлажняющие средства помогают поддерживать влажность кожи, а также помогают коже восстанавливаться. Они защищают кожу от повторного воспаления. Они являются ключевой частью профилактики и лечения раздражающего контактного дерматита.
Местные кортикостероидные препараты обычно используются для лечения контактного дерматита.
- Актуальный означает, что вы наносите его на кожу. Вам пропишут крем или мазь. Местные кортикостероиды также могут называться местными стероидами или местными кортизонами.
- НЕ принимайте больше лекарств и не принимайте их чаще, чем рекомендует вам ваш врач.
Ваш лечащий врач может также прописать другие кремы или мази, такие как такролимус или пимекролимус, для использования на коже.
В тяжелых случаях может потребоваться прием кортикостероидных таблеток. Ваш врач назначит вам высокую дозу, и ваша доза будет медленно снижаться в течение примерно 12 дней.
 Вы также можете получить укол кортикостероидов.
Вы также можете получить укол кортикостероидов.Влажные повязки и успокаивающие противозудные лосьоны могут быть рекомендованы для уменьшения других симптомов.
Актуальные кортикостероиды следует использовать только в течение коротких периодов времени. Длительное использование увеличивает риск развития более раздражающего контактного дерматита.
Перспективы (Прогноз)
Контактный дерматит в большинстве случаев проходит без осложнений через 2-3 недели. Однако он может вернуться, если вещество, вызвавшее его, не может быть найдено или устранено.
Возможно, вам придется сменить работу или рабочие привычки, если расстройство вызвано воздействием вредных факторов на работе. Например, работа, требующая частого мытья рук, может быть плохим выбором для людей с дерматитом рук.

Иногда аллерген, вызывающий реакцию аллергического контактного дерматита, так и не идентифицируют.
Возможные осложнения
Могут возникнуть бактериальные кожные инфекции.
Когда обращаться к медицинскому работнику
Свяжитесь со своим врачом, если:
- У вас есть симптомы контактного дерматита.
- Кожная реакция сильная.
- Вам не становится лучше после лечения.
- Признаки инфекции, такие как болезненность, покраснение, повышение температуры или лихорадка.

Динулос JGH. Контактный дерматит и патч-тест. В: Динулос JGH, изд. Клиническая дерматология Хабифа. 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 4.
Джеймс В. Д., Элстон Д. М., Трит М. Р., Розенбах М. А., Нойхаус И. М. Контактный дерматит и лекарственная сыпь. В: Джеймс В. Д., Элстон Д. М., Трит Дж. Р., Розенбах М. А., Нойхаус И. М., ред. Болезни кожи Эндрюса: клиническая дерматология. 13-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 6.
Никсон Р.Л., Мовад К.М., Маркс Дж.Г. Аллергический контактный дерматит. В: Болонья Дж. Л., Шаффер Дж. В., Черрони Л., ред. Дерматология. 4-е изд. Филадельфия, Пенсильвания: Elsevier; 2018:глава 14.
Последнее рассмотрение: 14.08.2021
Рецензировано: Эликой Хосс, доктором медицины, старшим младшим консультантом клиники Майо, Скоттсдейл, Аризона.
 Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.
Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакционная коллегия.Детская розеола — Better Health Channel
Резюме
Прочитать полный информационный бюллетень- Розеола — одно из очень распространенных легких вирусных заболеваний, поражающих детей в возрасте от шести месяцев до трех лет.
- Мелкая, приподнятая, красная кожная сыпь и высокая температура могут сохраняться от нескольких часов до трех-пяти дней.
- Сыпь иногда можно спутать с корью или краснухой.
- Основной проблемой, которая может возникнуть в результате розеолы, является риск фебрильных судорог, вызванных лихорадкой.
- Варианты лечения включают обильное питье, парацетамол, отдых и уход на дому.
Детская розеола, чаще называемая просто розеолой, является одним из очень распространенных легких вирусных заболеваний, которые могут вызывать лихорадку и сыпь у младенцев и детей младшего возраста (в возрасте от шести месяцев до трех лет).

Розеола развивается примерно через 5-15 дней после контакта и обычно не вызывает проблем у ребенка, хотя иногда она может вызывать у ребенка плохое самочувствие. Высокая температура и мелкая, приподнятая красная сыпь на коже могут сохраняться от нескольких часов до трех-пяти дней. Розеола также известна как шестая болезнь или субитумная экзантема.
Симптомы розеолы
Симптомы включают:
- У ребенка появляется высокая температура до 40ºC (возможно и выше), которая обычно длится несколько часов, но может длиться от трех до пяти дней.
- При понижении температуры появляется приподнятая красная сыпь – сначала на теле и шее, а затем на лице, руках и ногах.
- Сыпь длится от нескольких часов до одного-двух дней.
- Розеола также может вызывать лихорадку без сыпи.
- Дети с розеолой полностью выздоравливают, обычно в течение недели.
Розеола относится к семейству герпесов
Розеола вызывается одним из вирусов группы герпеса, но этот вирус не может вызывать другие герпесные инфекции, такие как герпес.
 Неизвестно, как распространяется вирус, хотя есть подозрение, что он передается через слюну.
Неизвестно, как распространяется вирус, хотя есть подозрение, что он передается через слюну.Розеола наиболее заразна, пока ребенок нездоров – с начала лихорадки и до появления сыпи. Большинство детей были в контакте с этим вирусом к тому времени, когда им исполнилось три года.
Лечение розеолы
Лечение розеолы включает:
- Парацетамол лечит лихорадку выше 38,5 ºC, следуя инструкциям по дозировке для возраста и веса вашего ребенка.
- Предлагайте ребенку много воды и напитков.
- Лучше всего держать любого больного ребенка дома из детского сада или яслей, потому что больной ребенок нуждается в дополнительном внимании, а другие дети в детском саду или яслях не должны подвергаться воздействию инфекции.
Осложнения розеолы
Розеола обычно не вызывает никаких проблем. Некоторые из осложнений могут включать:
- Сыпь иногда можно спутать с корью или краснухой.
- Иногда розеола может привести к ушным инфекциям.
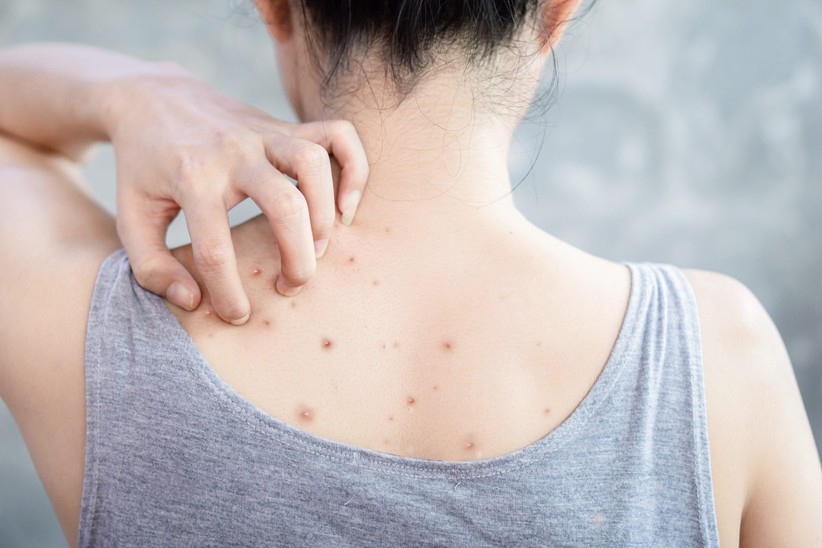
- Основной проблемой является возможность фебрильных судорог (припадков, вызванных высокой температурой), так как температура у ребенка может повышаться очень быстро. Они редко вызывают постоянные проблемы.
Другие осложнения розеолы очень редки.
Обратитесь к врачу
Если вы беспокоитесь о своем ребенке, всегда обращайтесь к врачу за информацией, советом и лечением. Вам также следует обратиться к врачу, если вы беременны, а у вашего ребенка или кого-то, с кем вы находитесь в тесном контакте, наблюдается сыпь. Это делается для того, чтобы убедиться, что вы не подвержены риску заражения краснухой или парвовирусом B19.инфекции, так как их трудно отличить от розеолы без лабораторных тестов.
Где можно получить помощь
- Ваш семейный врач
- Дерматолог
- Медицинская сестра матери и ребенка
- Фармацевт
- Служба охраны материнства и детства работает круглосуточно Тел. 132 229.
- РозеолаВнешняя ссылка, Medline Plus, Национальный институт здравоохранения, США.

- При первом посещении на кожу наносятся небольшие участки возможных аллергенов. Эти пластыри удаляются через 48 часов, чтобы увидеть, произошла ли реакция.
- иметь красные бугорки, которые могут образовывать влажные, мокнущие пузыри может также вызвать жжение или боль, а также зуд. Раздражающий дерматит часто проявляется сухой, красной и грубой кожей. На руках могут образовываться порезы (трещины).
