Какие продукты можно и нельзя есть при панкреатите. Как составить правильное меню на неделю. Какие методы лечения применяются при остром и хроническом панкреатите. Что вызывает обострения заболевания.
Основные правила питания при панкреатите
При панкреатите крайне важно соблюдать правильную диету, так как без нее лекарственная терапия будет малоэффективна. Специалисты разработали ряд правил, которых необходимо придерживаться:
- При остром панкреатите лечение начинают с голодания в течение 2-4 дней
- Питаться нужно часто, небольшими порциями, в одно и то же время
- Исключить переедание
- Ограничить употребление кондитерских изделий
- Блюда должны быть протертыми, не раздражающими слизистую
- Ежедневная норма жира не более 80 г
- Ограничить соль до 10 г в сутки
- Минимизировать потребление сахара
Диета №5 при панкреатите
Диета №5, разработанная диетологом М. Певзнером, считается эффективным средством при лечении панкреатита. Ее основные принципы:

- Нормальное содержание белков и углеводов
- Ограничение жирных блюд
- Ограничение соли до 10 г в день
- Исключение жареных блюд
- Ограничение свежего хлеба и сдобы
- Не более 1 яйца в день
Рекомендуемые продукты при диете №5:
- Некислые фрукты
- Суфле, пудинги, запеканки
- Некрепкий чай
- Соки и отвар шиповника
- Богатые клетчаткой овощи — морковь, свекла
Питание при остром панкреатите
При остром панкреатите требуется комплексный подход к лечению, так как это опасное заболевание. Важно соблюдать диету, иначе может потребоваться хирургическое вмешательство.
Основные правила питания при остром панкреатите:
- Начало лечения с голодания в течение 2-4 дней
- Разрешается пить только жидкости — некрепкий чай, отвар шиповника, негазированную минеральную воду
- Далее переход на диету №5 с низкой калорийностью, без соли и жира
- Все блюда должны быть в жидкой форме
- Постепенное расширение рациона согласно списку разрешенных продуктов
Питание при хроническом панкреатите
При хроническом панкреатите важно улучшить работу пораженного органа с помощью правильного питания. Рекомендуется придерживаться диеты №5.

Основные рекомендации:
- Принимать теплую пищу и напитки
- Питаться 5-6 раз в день небольшими порциями
- Избегать переедания
- Не делать больших перерывов между приемами пищи
- Уменьшить количество сахара
- Исключить свежий хлеб
- Запрещено жарить блюда
Разрешенные и запрещенные продукты при панкреатите
Разрешенные продукты:
- Хлебобулочные изделия: сухари, подсушенный хлеб, галеты
- Каши на воде с небольшим количеством молока
- Нежирное мясо на пару или в духовке
- Нежирная рыба
- Нежирные супы и супы-пюре
- Некислые и нежирные молочные продукты
- Овощи без грубой клетчатки
- Некислые фрукты
- Не более 1 яйца в день
- Сливочное масло до 30 г в сутки
- Растительное масло до 2 ст. ложек в день
- Некислые разбавленные соки
- Некрепкий чай
Запрещенные продукты:
- Свежий хлеб, сдоба, изделия из слоеного теста
- Жирные сорта мяса и рыбы
- Жирные молочные продукты
- Острые соусы и пряности
- Овощи с грубой клетчаткой
- Грибы и бобовые
- Газированные напитки
- Алкоголь
- Кофе
- Шоколад
Эндоскопические методы лечения хронического панкреатита
С 70-х годов XX века эндоскопические технологии успешно применяются для лечения хронического панкреатита. Они направлены на устранение протоковой панкреатической гипертензии и напряженных кистозных образований для облегчения боли.

Показания к эндоскопическому лечению:
- Сдавление общего желчного протока увеличенной головкой поджелудочной железы
- Стеноз большого дуоденального соска
- Камни в главном протоке поджелудочной железы
- Свищи поджелудочной железы
- Кисты, расположенные вблизи двенадцатиперстной кишки или желудка
Хирургическое лечение хронического панкреатита
Основная задача оперативного вмешательства при хроническом панкреатите — устранение болевого синдрома и сохранение максимально возможной функции экзокринной и эндокринной систем поджелудочной железы.
Причины развития панкреатита
Самая распространенная причина хронического панкреатита — злоупотребление алкоголем. Другие возможные причины:
- Желчнокаменная болезнь
- Нарушение выработки и оттока желчи
- Заболевания печени, желудка и 12-перстной кишки
- Наследственная предрасположенность
- Нарушения иммунной системы
- Проблемы с кровоснабжением органа
- Фоновые заболевания (вирусные гепатиты, гемохроматоз, муковисцидоз)
Осложнения хронического панкреатита
При отсутствии лечения хронический панкреатит может привести к серьезным осложнениям:

- Сахарный диабет
- Недостаточность витаминов (A, E, D)
- Повышенная хрупкость костей
- Холестаз
- Воспалительные осложнения (абсцесс, киста)
- Подпеченочная портальная гипертензия
- Выпотной плеврит
- Сдавление двенадцатиперстной кишки
- Рак поджелудочной железы
Как ускорить выздоровление при панкреатите?
Чтобы ускорить выздоровление при панкреатите, необходимо:
- Строго соблюдать назначения врача
- Принимать все прописанные лекарства
- Соблюдать диету с низким содержанием жиров
- Отказаться от алкоголя и курения
- Обеспечить достаточный отдых
- Избегать физических нагрузок
- Пить много жидкости
- Выполнять легкие физические упражнения (ходьба)
Что вызывает обострение панкреатита?
Основные причины обострения панкреатита:
- Камни в желчном пузыре
- Злоупотребление алкоголем
- Некоторые лекарства (антибиотики, гипотензивные препараты)
- Высокий уровень холестерина
- Аутоиммунные заболевания
- Диета с высоким содержанием жиров
- Диета с низким содержанием клетчатки
Можно ли есть яйца при панкреатите?
Яйца могут быть частью диеты при панкреатите, но с некоторыми ограничениями:
- Яичный белок хорошо переносится, так как содержит легкоусвояемый белок и мало жира
- Лучше употреблять вареные яйца или яйца-пашот
- Яичный желток лучше исключить, так как он богат жирами и холестерином
- При легком панкреатите можно употреблять небольшие порции яичного белка
- При тяжелом панкреатите лучше отказаться от яиц или сильно ограничить их употребление
Подходит ли пицца при панкреатите?
Пицца не рекомендуется людям с панкреатитом по нескольким причинам:
- Содержит много жира, что трудно для переваривания
- Высококалорийная, что может ухудшить состояние
- Тесто, мясо и сыр могут спровоцировать обострение
Если все же хочется съесть пиццу, можно попробовать следующие варианты:
- Выбрать основу из цельнозерновой муки
- Использовать овощную начинку (оливки, артишоки, помидоры)
- Отказаться от сыра
- Выбрать нежирный соус, например, томатный
Однако даже с этими модификациями пицца остается не лучшим выбором при панкреатите. Лучше придерживаться рекомендованной диеты для снижения риска обострений и улучшения состояния.
Какая диета при панкреатите необходима для улучшения здоровья
В последнее время количество больных панкреатитом растет. Врачи, диетологи уверяют, что для улучшения здоровья обязательно следует скорректировать рацион питания. Возникает вопрос, какая диета при панкреатите способствует выздоровлению? Как правильно питаться при этой болезни? Есть ли продукты, которые могут ухудшить состояние? Что нужно кушать, чтобы улучшить здоровье?
Содержание
- Основные правила питания при панкреатите
- Что такое диета №5
- Как питаться при остром панкреатите
- Как питаться при хроническом панкреатите
- Диета при панкреатите у детей
- Меню на 7 дней для больных хроническим панкреатитом
- Рецепты блюд при панкреатите
- Что можно есть при панкреатите
- Эндоскопические методы лечения при хроническом панкреатите
- Показания для выполнения эндоскопических вмешательств при хроническом панкреатите:
- Хирургическое лечение при хроническом панкреатите
- Питание при панкреатите поджелудочной железы: основные правила
- Когда назначается диета при панкреатите
- Причины развития панкреатита
- Осложнения хронического панкреатита
- Отчего развивается панкреатит, если я не пью?
Основные правила питания при панкреатите
Для тех, кто страдает панкреатитом, диета является обязательной, так как без нее лекарства не смогут помочь.
Были разработаны правила, которые необходимо соблюдать специалистами.
- если болезнь носит острый характер, то следует диету начинать с голодания, оно длится от 2 до 4 дней;
- кушать нужно часто, в одно и то же время;
- порции должны быть небольшими;
- не допускать переедания;
- уменьшить количество кондитерских изделий;
- блюда должны включать протертые продукты, не вызывающие раздражение слизистой;
- ежедневная норма жира не более 80 г;
- уменьшить количество соли до 10 г;
- сократить до минимума потребление сахара.
Ежедневное меню составляется в соответствии с данными правилами.
Что такое диета №5
Специальная диета №5, разработанная и проверенная диетологом М. Певзнером, является эффективным средством для лечения панкреатита. В течение многих лет она помогает победить болезнь.
Больной должен получать обычное количество белков и углеводов в течение дня. Диета требует сокращения количества жирных блюд. Кроме того, соли должны быть ограничены до 10 г в день.
Кроме того, соли должны быть ограничены до 10 г в день.
При лечении необходимо исключить определенные продукты.
Жареные блюда все запрещены. Хлеб только сухой, никакой свежей сдобы. В день допустимо только одно яйцо.
При соблюдении Диеты №5 следует употреблять такие продукты в питании:
- фрукты, с низким содержанием кислоты;
- суфле, пудинги, запеканки;
- чай заваривать некрепкий;
- соки;
- из шиповника готовить отвар;
- больше моркови, свеклы.
Методика питания, созданная М. Певзнером, помогает многим людям, снимая нагрузку с больных органов.
Как питаться при остром панкреатите
Необходимо принимать комплексные меры для улучшения состояния при остром панкреатите, потому что это опасное заболевание. Следует помнить о необходимости соблюдения диеты, иначе возможно хирургическое вмешательство.
В начале лечения нужно не есть в течение нескольких дней. Продолжительность отказа от пищи составляет от 2 до 4 дней.
Разрешается пить только жидкости. Можно употреблять не крепкий чай, настои из шиповника и минеральную воду без газа.
Далее идет этап диеты №. Еда имеет низкую калорийность, не допускается использование соли и жира, которые могут вызвать новый приступ. Все блюда должны быть приготовлены в жидкой форме. Подсолить можно немного.
При составлении меню следует руководствоваться списком полезных и вредных продуктов.
Просмотр видео о режиме питания при панкреатите рекомендуется.
Без соблюдения правильного рациона питания пациент не сможет ощутить улучшения своего состояния.
Как питаться при хроническом панкреатите
При данном заболевании важно улучшить работу пораженного органа с помощью правильного питания. Рекомендовано следовать рекомендациям Диеты №.
Рекомендации по питанию при хроническом панкреатите:
- еда и жидкости, поступающие в организм должны быть теплыми;
- в течение дня планируйте не менее 5 приемов пищи;
- избегать переедания;
- не делать больших перерывов между приемами пищи;
- уменьшить количество сахара;
- убрать свежий хлеб.

Готовка блюд путем обжаривания категорически запрещена.
Необходимо знать, какие продукты полезны для оздоровления и какие могут негативно влиять на здоровье, чтобы сформировать правильный рацион питания.
Список разрешенных и запрещенных продуктов:
- хлебобулочные изделия: сухари, подсушенный вчерашний хлеб, галеты;
- каши, приготовленные на воде, с небольшим количеством молока;
- мясо, приготовленное нас пару, в духовке, отварные курица, индейка, нежирная говядина;
- рыба нежирных сортов, протертая, измельченная;
- первые блюда: не жирные, овощные, супы-пюре;
- молочные продукты: можно все некислое, нежирное;
- овощи: без грубых волокон клетчатки;
- фрукты некислые;
- яйца не более 1 в день;
- сливочное масло не больше 30 г в сутки;
- растительное масло не более 2 столовых ложек;
- соки некислые, разбавленные водой;
- чай не крепкий, можно с лимоном, молоком;
- хлебобулочные изделия: свежий хлеб, сдоба, изделия из слоеного теста;
- супы, приготовленные на крепком бульоне;
- мясо жирных сортов;
- молочные продукты с большим количеством жира;
- соусы;
- пряности;
- жирные сорта рыбы;
- яйца жареные;
- овощи с грубой клетчаткой;
- грибы;
- бобовые культуры;
- газированные напитки;
- алкоголь;
- кофе;
- шоколад.

Рекомендуется обсудить использование продуктов с лечащим врачом при возникновении вопросов.
Диета при панкреатите у детей
- еду и питье давать теплым, больше кормить измельченными блюдами, например, пюре;
- рацион питания должен содержать все компоненты, необходимые для нормального роста и развития;
- даже после снятия острого состояния необходимо обязательно придерживаться ограничений в питании;
- запретить детям пить газированные напитки;
- блюда фастфуда.
Рекомендуется протирать и измельчать пищу для больного ребенка, если ему не исполнилось 3 лет. Исключите из рациона цитрусовые и свежевыжатые соки. Не давайте ягоды с мелкими семенами и грубой оболочкой. Свежие овощи не рекомендуются.
Дети старше трех лет ходят в детские учебные заведения и общаются со сверстниками. Основное внимание следует уделить питанию в школе и детском саду. Для этого нужно обсудить вопрос с медицинским работником и проинформировать учителей и воспитателей.
Защитить ребенка от вредной еды, такой как газировки и чипсы, является наиболее трудным. Если вы посещаете дни рождения и детские праздники, необходимо обеспечить, чтобы ребенок не нарушал свой режим питания. Важно объяснить малышу, почему он должен ограничивать свое питание.
Меню на 7 дней для больных хроническим панкреатитом
Пациентам следует заранее составлять меню, чтобы обеспечить сбалансированное питание и улучшить свое здоровье.
- куриное мясо, отвар шиповника;
- каша овсяная, чай;
- суп-пюре из тыквы, рыба на пару, кисель;
- баночка детского питания;
- тушеные кабачки, морковь, филе курицы из духовки, сок;
- рисовая каша, чай с медом;
- пюре тыквенное, компот;
- суп-пюре из овощей, куриные тефтели, кисель;
- чай, сухарик;
- пудинг манный и киселем;
- каша овсяная, кисель;
- запеченное яблоко с творогом, отвар шиповника;
- суп-пюре из овощей, паровая рыба, компот;
- творог, чай;
- отварная рыба, чай;
- рисовая каша, сухарик, отвар шиповника;
- пюре из тыквы, чай;
- бульон на овощах, кусочек отварной рыбы, картофельное пюре, компот;
- чай с медом, галеты;
- пудинг рисовый, кисель;
- овсяная каша, чай;
- творог, запеченное яблоко, отвар шиповника;
- суп-пюре из овощей, фрикадельки из курицы, компот;
- чай, сухое печенье;
- запеченная в духовке рыба, отвар шиповника.

- манная каша, чай;
- запеченное яблоко, отвар шиповника;
- бульон на овощах с кусочком говядины, пюре из овощей, компот;
- чай, сухарики;
- омлет, приготовленный на пару, кисель;
- рисовая каша, сухарик, отвар шиповника;
- творог с измельченным яблоком, чай;
- суп-пюре из овощей, куриные фрикадельки, кисель;
- творог, чай, галеты;
- манный пудинг, кисель.
При знании основных требований к блюдам возможно самостоятельно составлять меню.
Рецепты блюд при панкреатите
Знание основных правил диеты позволяет изменять меню. В условиях ограниченного питания хочется насладиться вкусным блюдом. Специалисты в области диетологии разработали рецепты блюд, пригодных для употребления при панкреатите.
- У вымытых яблок удалить сердцевину, стараясь не протыкать нижнюю часть плода.
- В яблоко положить мед.
- Сверху добавить корицу.
- Запечь в духовке.
- Остудить.

Рецепт приготовления свекольного салата:
- Отварить 1 свеклу среднего размера, охладить, измельчить с помощью терки.
- 2 яблока сладких сортов очистить, порезать небольшими кубиками.
- Грецкие орехи измельчить на терке, необходимо приблизительно столовую ложку.
- Все компоненты соединить, перемешать, немного посолить.
- Заправить оливковым маслом.
Представляется рецепт пудинга из манки с киселем, приготовленного из ягод.
- Приготовить на воде густую манную кашу, вылить в глубокие формочки, дать остыть.
- Ягоды клубники залить небольшим количеством воды, проварить, вынуть, измельчить, положить обратно в отвар.
- Насыпать сахар, нагреть до кипения.
- Подготовить крахмал, размешать в холодной воде, аккуратно вылить в клубничный отвар, проварить, не давая закипеть. Снять с огня, охладить.
- При подаче загустевший манный пудинг разрезать на кусочки, сверху полить киселем.
К любой диете можно добавить вкусные и здоровые блюда, если есть желание.
Смотрите видео о том, какие продукты можно и нельзя употреблять при панкреатите.
При панкреатите важно соблюдать диету, которая предписывает определенные продукты и правила приготовления блюд. Необходимо знать, что можно есть, а что следует исключить из рациона. Рекомендации по питанию также имеют значение.
Что можно есть при панкреатите
К разрешенным продуктам относят:
- нежирные сорта мяса и птицы (курица, баранина, телятина, кролик, индейка) — мясо нужно готовить на пару или варить, если имеются жировые прослойки, их следует срезать;
- манная, гречневая, пшеничная, овсяная крупа, рис;
- нежирная рыба;
- овощи;
- не сильно сладкие и не кислые фрукты, сухофрукты;
- пшеничный хлеб;
- нежирные молочные продукты;
- галетное, несдобное печенье;
- домашние соки;
- компоты, кисели, некрепкий листовой чай, настой шиповника;
- минеральная вода;
- куриные яйца.

Эндоскопические методы лечения при хроническом панкреатите
Начиная с 70-х годов XX века, эндоскопические технологии успешно применяются для лечения больных ХП. Эндоскопические вмешательства при ХП направлены на устранение протоковой панкреатической гипертензии и напряженных кистозных образований для облегчения боли.
Показания для выполнения эндоскопических вмешательств при хроническом панкреатите:
сдавление общего желчного протока увеличенной плотной головкой поджелудочной железы (дистальный стеноз холедоха) с нарушением оттока желчи и развитием желтухи;
стеноз большого дуоденального соска (папиллостеноз), его рубцовое сужение; множественные и одиночные камни в главном протоке поджелудочной железы;
свищи поджелудочной железы, связанные с главным протоком железы;
кисты или псевдокисты, расположенные вблизи двенадцатиперстной кишки или желудка, оказывающие давление или выпячивающие стенку органа.
Хирургическое лечение при хроническом панкреатите
Основная задача оперативного вмешательства при хроническом панкреатите — ликвидация болевого синдрома в брюшной полости и сохранение максимально возможной функции экзокринной и эндокринной систем поджелудочной железы.
Питание при панкреатите поджелудочной железы: основные правила
При панкреатите можно соблюдать правила диеты, чтобы она была вкусной и разнообразной.
- Сократите потребление жирной пищи и продуктов, богатых углеводами.
- Откажитесь от жареного, соленого и копченого.
- Готовьте блюда на пару.
- Ешьте меньше, но чаще – распределите дневной рацион на 5-6 приемов.
- Избегайте излишне холодной и очень горячей пищи, блюда должны быть теплыми.
- Ешьте не спеша, не глотайте еду крупными кусками, отдавайте предпочтение пюре и супам-пюре.
- Прием еды и напитков нужно строго разделять: не запивайте пищу.
Когда назначается диета при панкреатите
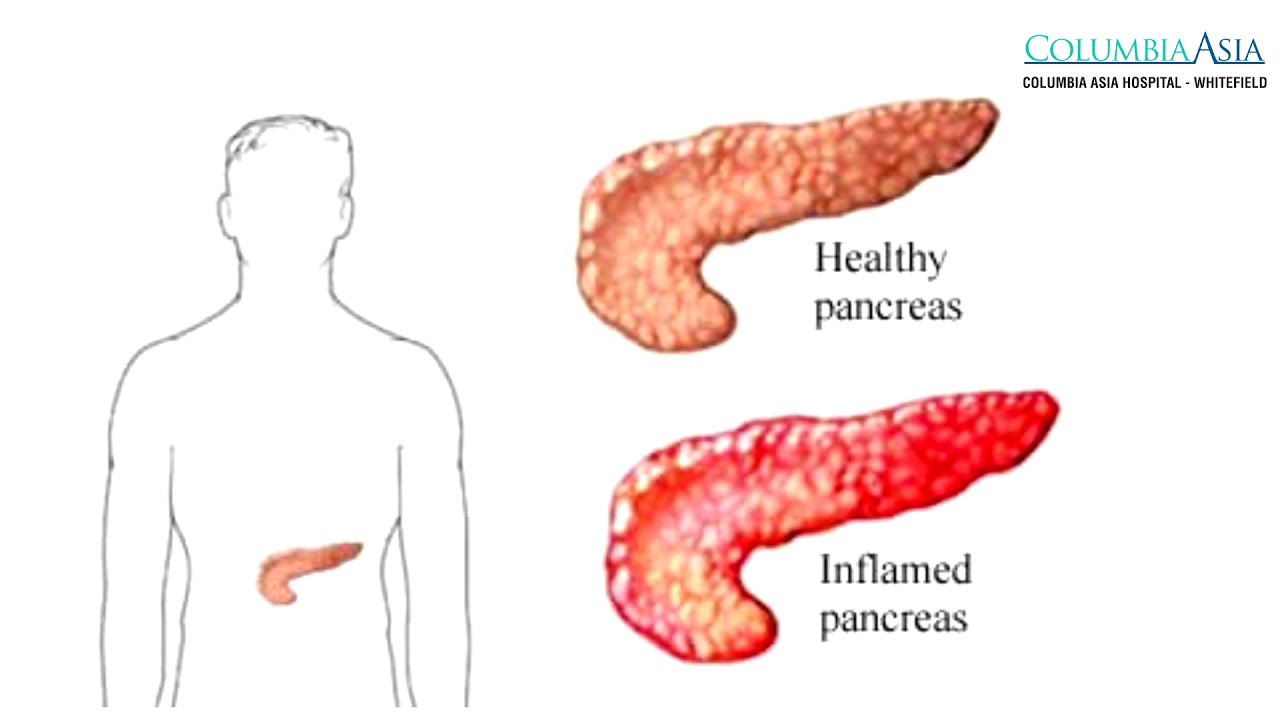
При лечении панкреатита большое значение имеет правильный режим питания. Эта патология затрагивает ПЖ, который отвечает за синтез ферментов, участвующих в переваривании пищи. Воспаление ПЖ нарушает процессы пищеварения, вызывая различные кишечные расстройства. Для решения этой проблемы пациентам назначают специальную диету.
Причины развития панкреатита
Самая распространенная причина хронического панкреатита — употребление алкоголя, независимо от качества и исходного сырья напитка.
Осложнения хронического панкреатита
Неприятные последствия хронического панкреатита могут возникнуть в случае, если не будет проведено лечение.
- сахарный диабет
- недостаточность витаминов (преимущественно А, Е, D)
- повышенная хрупкость костей
- холестаз (с желтухой и без желтухи)
- воспалительные осложнения (воспаление желчных протоков, абсцесс, киста и т.д.)
- подпеченочная портальная гипертензия (накопление жидкости в брюшной полости, увеличение селезенки, расширение вен передней брюшной стенки, пищевода, нарушение работы печени)
- выпотной плеврит (скопление жидкости в оболочках легких)
- сдавление двенадцатиперстной кишки с развитием кишечной непроходимости
- рак поджелудочной железы.
Отчего развивается панкреатит, если я не пью?
Панкреатит чаще всего вызывается алкоголем, но есть и другие причины, такие как желчнокаменная болезнь, нарушение выработки и оттока желчи, заболевания печени, желудка и 12-перстной кишки, наследственность, нарушение иммунной системы, проблемы с кровоснабжением органа, а также фоновые заболевания, такие как вирусные гепатиты, гемохроматоз и муковисцидоз.
Какие блюда полезны при панкреатите?
При панкреатите лучше всего подходят блюда с низким содержанием жиров, высоким содержанием углеводов и умеренным содержанием белка. Цельнозерновые продукты, такие как коричневый рис, овес и лебеда, содержат необходимые углеводы и минералы.
Примеры белка могут включать нежирную птицу, такую как курица и индейка, рыба и моллюски, семена и нежирные молочные продукты, такие как йогурт и творог. Фрукты и овощи могут содержать клетчатку, витамины и минералы, однако некоторых из них, например, овощей семейства крестоцветных, перца, лука, чеснока и цитрусовых, следует избегать.
Другие продукты, которые могут быть полезными, включают тофу, бобы, яйца и ореховое масло.
При приготовлении пищи важно использовать здоровые методы приготовления пищи вместо жарки во фритюре или жирных блюд, таких как бекон, колбаса и сыр. Выбор пищи с небольшим содержанием соли или без нее, использование трав и специй для придания вкуса пище вместо соли, отказ от обработанных полуфабрикатов и ограничение потребления алкоголя — все это может способствовать улучшению лечения и выздоровлению.
Кроме того, употребление чая с мягким вкусом, например, ромашкового или имбирного, во время еды может помочь пищеварению. Употребление нескольких небольших приемов пищи в течение дня, а не 3 больших приема пищи, также может помочь обеспечить питание, не перегружая поджелудочную железу.
Содержание
Помогает ли прием пищи при панкреатите?
Нет, прием пищи обычно не помогает при панкреатите. Панкреатит — это серьезное заболевание, при котором поджелудочная железа воспаляется и может препятствовать ее правильному функционированию. Общие симптомы включают боль в животе, тошноту и рвоту.
Панкреатит — это серьезное заболевание, при котором поджелудочная железа воспаляется и может препятствовать ее правильному функционированию. Общие симптомы включают боль в животе, тошноту и рвоту.
Прием пищи может усугубить эти симптомы и ухудшить состояние. В некоторых случаях панкреатит может вызвать проблемы с пищеварением и недоедание из-за закупорки протока поджелудочной железы. Важно сначала проконсультироваться с врачом, прежде чем начинать какие-либо диетические изменения, так как панкреатит может быть очень серьезным и лучше всего лечиться под руководством врача.
Они также могут предоставить рекомендации по привычкам питания, которые помогут свести к минимуму симптомы панкреатита. Кроме того, пища с высоким содержанием жира, употребление алкоголя и курение могут увеличить риск развития панкреатита или усугубить его течение.
Поэтому важно изменить образ жизни, в том числе бросить курить, ограничить потребление алкоголя и соблюдать здоровую диету, чтобы облегчить симптомы, связанные с панкреатитом.
Какой самый быстрый способ вылечить панкреатит?
Самый быстрый способ вылечить панкреатит — выявить и устранить основную причину заболевания, которая может варьироваться в зависимости от человека. Лечение зависит от тяжести и типа панкреатита и обычно включает устранение любых факторов риска и/или медицинские вмешательства, такие как антибиотики.
В некоторых случаях для лечения может потребоваться госпитализация.
Другие методы лечения панкреатита могут включать: внутримышечные или пероральные препараты для уменьшения воспаления; заместительная терапия для восстановления водно-электролитного баланса; обезболивающие препараты; лечебные эндоскопические процедуры; пищевая поддержка; или хирургических вмешательств.
Также важно вести здоровый образ жизни, чтобы снизить риск развития и/или обострения панкреатита. Соблюдение здоровой сбалансированной диеты и отказ от курения могут помочь предотвратить панкреатит.
Ограничение употребления алкоголя и поддержание соответствующего веса также необходимы для профилактики и лечения панкреатита.
В большинстве случаев панкреатит можно лечить правильным сочетанием изменений образа жизни и медицинских вмешательств. Однако, если его не лечить, панкреатит может привести к серьезным осложнениям со здоровьем, включая смерть.
Поэтому, если вы подозреваете, что страдаете панкреатитом, важно как можно скорее обратиться к врачу.
Как ускорить выздоровление при панкреатите?
Чтобы ускорить выздоровление при панкреатите, важно следовать указаниям врача, включая прием любых назначенных лекарств, таких как обезболивающие и антибиотики, для уменьшения воспаления и риска заражения.
Также важно соблюдать правильную диету с низким содержанием жиров, избегая при этом употребления алкоголя и табака. Кроме того, важно много отдыхать, а также избегать действий, связанных с напряжением или поднятием тяжестей.
Обильное питье и регулярные физические упражнения, такие как ходьба, также могут помочь уменьшить симптомы и ускорить процесс выздоровления. Хотя важно следовать советам вашего врача, также важно быть в курсе и поддерживать открытый диалог с врачом на протяжении всего процесса восстановления.
Проходит ли панкреатит полностью?
Ответ на этот вопрос, в некоторых случаях, да. В зависимости от тяжести панкреатита и основных причин воспаление поджелудочной железы может полностью исчезнуть. Это может потребовать лечения для устранения основной причины, например, устранения обструкции или лечения инфекции, чтобы позволить поджелудочной железе зажить.
В некоторых случаях у людей с хроническим панкреатитом могут возникать обострения, которые могут нуждаться в лечении с помощью лекарств и изменения образа жизни, но воспаление поджелудочной железы может перейти в стадию ремиссии и не вернуться.
В других случаях у людей могут сохраняться некоторые симптомы, хотя и не такие тяжелые, как раньше. Важно обсудить с лечащим врачом возможность полной ремиссии и варианты лечения.
Что вызывает обострение панкреатита?
Панкреатит — это воспаление поджелудочной железы, вызванное острым или хроническим повреждением поджелудочной железы. Обострение панкреатита может произойти в любое время, и существует множество различных возможных причин.
Наиболее частой причиной обострения являются камни в желчном пузыре. Камни в желчном пузыре представляют собой твердые отложения холестерина и других веществ, которые могут блокировать проток, по которому пищеварительные ферменты передаются из поджелудочной железы в тонкую кишку.
Когда поток ферментов блокируется, поджелудочная железа не может правильно переваривать и усваивать питательные вещества, что приводит к воспалению и обострению панкреатита.
Другой возможной причиной обострений является злоупотребление алкоголем. Алкоголь может напрямую повредить нежные ткани поджелудочной железы и усилить воспаление. Злоупотребление алкоголем также может мешать пищеварению и усвоению питательных веществ, что приводит к обострениям.
Кроме того, алкоголь может спровоцировать выброс определенных гормонов, которые могут еще больше усугубить воспаление в поджелудочной железе.
Некоторые лекарства, такие как антибиотики и гипотензивные препараты, также могут вызывать обострения. Эти лекарства могут повлиять на функцию поджелудочной железы и изменить ее способность переваривать и усваивать питательные вещества.
Эти лекарства могут повлиять на функцию поджелудочной железы и изменить ее способность переваривать и усваивать питательные вещества.
Определенные медицинские состояния, такие как высокий уровень холестерина, кистозный фиброз и аутоиммунные заболевания, также могут подвергать человека повышенному риску обострений. Эти состояния могут повредить нежные клетки поджелудочной железы, что приведет к воспалению.
Наконец, диета может играть роль в возникновении обострений. Соблюдение диеты с высоким содержанием жирных продуктов может увеличить нагрузку на поджелудочную железу и привести к воспалению. Соблюдение диеты с низким содержанием клетчатки также может снизить эффективность пищеварения поджелудочной железы, что приведет к воспалению.
Усиливается ли боль при панкреатите после еды?
Ответ на этот вопрос зависит от типа вашего панкреатита. Острый панкреатит может вызывать сильную боль в животе, которая усиливается после еды, в то время как хронический панкреатит может вообще не вызывать боли или вызывать боль, усиливающуюся после еды.
Острый панкреатит может вызывать сильную боль в животе, которая усиливается после еды, в то время как хронический панкреатит может вообще не вызывать боли или вызывать боль, усиливающуюся после еды.
Острый панкреатит обычно вызывается камнями в желчном пузыре или злоупотреблением алкоголем и вызывает высвобождение ферментов, которые могут повредить поджелудочную железу и окружающие ткани. Симптомы могут включать боль в верхней части живота, тошноту и рвоту, лихорадку и учащенный пульс.
Боль при остром панкреатите обычно острая, внезапная и сильная, может усиливаться после еды.
Хронический панкреатит обычно вызывается длительным злоупотреблением алкоголем. Это прогрессирующее воспаление поджелудочной железы, которое со временем постепенно разрушает ее клетки. Симптомы могут включать боль в животе, потерю веса, маслянистый стул и диарею.
Боль при хроническом панкреатите обычно пульсирующая и может распространяться на спину. Обычно состояние ухудшается после еды из-за повышенного давления на поджелудочную железу при переваривании пищи.
Если вы испытываете боль в животе, которая усиливается после еды или длится более нескольких дней, вам следует обратиться к врачу, так как это может быть признаком панкреатита.
Можно ли есть яйца при панкреатите?
Панкреатит — это воспаление поджелудочной железы, крупного органа позади желудка, вырабатывающего пищеварительные ферменты и гормоны. Употребление яиц может быть частью диеты, благоприятной для панкреатита, хотя вы должны помнить о количестве и типе яиц, которые вы потребляете.
Яичный белок является источником высококачественного легкоусвояемого белка и обычно хорошо переносится людьми с панкреатитом. Яичные белки содержат мало жира и легко усваиваются, поэтому они могут быть хорошим выбором для людей с панкреатитом.
Сваренные вкрутую яйца или яйца-пашот являются лучшим выбором для людей с панкреатитом, поскольку яичница-глазунья или любые другие приготовленные яйца с добавлением жира или масла могут усугубить симптомы.
Яичные желтки, с другой стороны, содержат больше жира и могут вызывать пищеварительные симптомы, такие как тошнота, боль в животе и диарея. Яичный желток также богат холестерином и жиром, что может еще больше нагрузить и без того напряженную поджелудочную железу.
Соответственно, при панкреатите лучше избегать употребления желтка.
Если у вас легкий панкреатит, можно время от времени есть небольшие порции яичного белка. Поскольку они содержат мало жира и легко усваиваются, яичные белки могут быть хорошим источником белка в рамках диеты, благоприятной для лечения панкреатита.
Однако, если у вас тяжелый панкреатит или панкреатит в анамнезе, лучше избегать или ограничивать употребление яиц и переключиться на альтернативные источники белка.
Подходит ли пицца при панкреатите?
Вообще говоря, пицца не рекомендуется людям с панкреатитом. Это связано с тем, что он содержит определенные ингредиенты (тесто, мясо, сыр и даже некоторые овощные начинки), которые содержат много жира и могут быть трудны для обработки людьми с нарушенной пищеварительной системой, что может привести к обострению и другим неприятным симптомам.
Кроме того, пицца обычно содержит много калорий и может ухудшить состояние человека.
Тем не менее, если человек с панкреатитом решил съесть пиццу, есть несколько способов уменьшить ее негативные последствия. Например, люди могут выбрать пиццу из пшеничного теста как более легкий и питательный вариант.
Они также могут выбрать овощную начинку, такую как оливки, артишоки и помидоры; эти овощи богаты витаминами и минералами. Наконец, они могут отказаться от сыра и выбрать не слишком жирный соус, например, томатный соус.
Наконец, они могут отказаться от сыра и выбрать не слишком жирный соус, например, томатный соус.
Учитывая потенциальные риски, связанные с употреблением пиццы, важно, чтобы люди, страдающие панкреатитом, обсуждали свои индивидуальные потребности со своим врачом для получения более конкретных указаний. С помощью медицинского работника люди могут лучше составить план питания, чтобы наслаждаться продуктами, которые справляются с их панкреатитом.
Как уменьшить воспаление поджелудочной железы?
Одним из способов уменьшения воспаления в поджелудочной железе является противовоспалительная диета. Этот тип диеты фокусируется на употреблении цельных, необработанных продуктов, таких как фрукты, овощи, орехи, семена и бобовые, при минимизации продуктов с высоким содержанием сахара, вредных жиров и обработанных ингредиентов.
Этот тип диеты фокусируется на употреблении цельных, необработанных продуктов, таких как фрукты, овощи, орехи, семена и бобовые, при минимизации продуктов с высоким содержанием сахара, вредных жиров и обработанных ингредиентов.
Кроме того, определенные продукты могут помочь уменьшить воспаление в поджелудочной железе, например жирные кислоты омега-3 из рыбы и семян льна, имбирь, чеснок, куркума, кайенский перец, карри и овощи семейства крестоцветных.
В дополнение к здоровому питанию может быть полезно практиковать методы релаксации, такие как медитация и глубокое дыхание, так как это может помочь вашему телу расслабиться и уменьшить воспаление. Регулярная физическая активность также может помочь уменьшить воспаление в поджелудочной железе и других частях тела.
Кроме того, снижение уровня стресса важно для уменьшения воспаления и может быть достигнуто посредством занятий осознанностью, таких как йога или времяпрепровождение на природе. Наконец, важно избегать обезвоживания, поскольку обезвоживание может привести к воспалению.
Что я могу выпить, чтобы помочь моей поджелудочной железе?
Важно убедиться, что вы пьете достаточно жидкости в течение дня, чтобы помочь вашей поджелудочной железе. Адекватная гидратация жизненно важна для вашего общего состояния здоровья, и есть определенные напитки, которые могут быть особенно полезны для поддержки поджелудочной железы.
Включите в свой рацион следующие напитки, чтобы поддерживать оптимальную работу поджелудочной железы:
1. Вода. Вода — лучший напиток для общего состояния здоровья и увлажнения, а также для поддержки поджелудочной железы.
Вода. Вода — лучший напиток для общего состояния здоровья и увлажнения, а также для поддержки поджелудочной железы.
2. Травяные чаи. Считается, что травяные чаи, такие как ромашка, мята и одуванчик, обладают противовоспалительным действием и помогают поддерживать оптимальную работу поджелудочной железы.
3. Кокосовая вода. Кокосовая вода — это естественный способ стимулировать гидратацию и способствовать здоровому пищеварению, что делает ее полезной для здоровья поджелудочной железы.
4. Яблочный уксус. Это естественная помощь пищеварению, которая также может стимулировать поджелудочную железу к увеличению выработки пищеварительных ферментов.
5. Чай с имбирем. Имбирь обладает противовоспалительными свойствами, которые могут помочь уменьшить воспаление в поджелудочной железе, а имбирный чай — это простой способ насладиться преимуществами.
Хотя важно убедиться, что вы пьете достаточное количество нужной жидкости, не менее важно сократить потребление сладких напитков, таких как газированные напитки и другие сладкие напитки, поскольку они могут вызвать воспаление поджелудочной железы.
Как восстановить поджелудочную железу?
К сожалению, восстановить поджелудочную железу невозможно. Когда дело доходит до здоровья поджелудочной железы, профилактика имеет ключевое значение. Лучший способ поддержать поджелудочную железу — вести здоровый образ жизни и соблюдать диету, состоящую из фруктов и овощей, нежирного мяса и нежирных молочных продуктов, а также цельнозерновых продуктов.
Кроме того, регулярные физические упражнения и контроль уровня стресса могут помочь сохранить здоровье поджелудочной железы. Также важно избегать воздействия токсичных химических веществ, дыма и алкоголя, поскольку все это может нанести вред здоровью и функции поджелудочной железы.
Также важно избегать воздействия токсичных химических веществ, дыма и алкоголя, поскольку все это может нанести вред здоровью и функции поджелудочной железы.
Если у вас диагностировано заболевание поджелудочной железы, важно обсудить с врачом наилучшие методы лечения и изменения образа жизни, которые помогут справиться с вашим заболеванием.
Может ли поджелудочная железа восстановиться?
Да, поджелудочная железа способна к регенерации. Этот процесс, известный как регенеративная медицина поджелудочной железы, основан на регенерации клеток из окружающей ткани или стволовых клеток для регенерации поджелудочной железы.
Этот процесс, известный как регенеративная медицина поджелудочной железы, основан на регенерации клеток из окружающей ткани или стволовых клеток для регенерации поджелудочной железы.
Исследования механизмов регенерации поджелудочной железы ведутся уже много лет, так как заболевания поджелудочной железы являются одними из самых тяжелых и изнурительных хронических заболеваний. В последние годы научные достижения позволили лучше понять поджелудочную железу и то, как она может восстанавливаться, что привело к потенциальным методам лечения заболеваний поджелудочной железы.
Ученые разработали различные стратегии стимуляции регенерации поджелудочной железы, такие как использование факторов роста, антиоксидантов и других сигналов для инициации и стимулирования экспрессии генов, участвующих в процессе обновления клеток.
Кроме того, ранние клинические испытания показали способность некоторых препаратов стимулировать регенерацию поджелудочной железы. Регенерация поджелудочной железы происходит в основном за счет активации стволовых клеток, существующих в поджелудочной железе и в прилегающих тканях.
В некоторых случаях стволовые клетки также выделяют из других частей тела, таких как амниотическая жидкость, пуповинная кровь, жировая ткань или даже эмбриональные стволовые клетки, а затем повторно вводят в поврежденную поджелудочную железу.
В целом потенциал регенерации поджелудочной железы огромен и может революционизировать методы лечения заболеваний поджелудочной железы в будущем. Хотя необходимо провести дополнительные исследования, текущие данные являются многообещающими и могут привести к новым методам лечения и даже лекарствам от этих хронических и разрушительных заболеваний.
Как вылечить поджелудочную железу в домашних условиях?
Вылечить поджелудочную железу в домашних условиях может быть сложно, но некоторые изменения образа жизни и домашние средства могут быть полезными.
В первую очередь важно придерживаться здоровой сбалансированной диеты. Избегайте продуктов с высоким содержанием сахара, насыщенных жиров, обработанного мяса и трансжиров, так как все это может нанести вред вашей поджелудочной железе.
Выбирайте продукты с высоким содержанием клетчатки, полезных жиров и белков растительного происхождения. Убедитесь, что в вашем рационе также много фруктов, овощей, орехов и семян.
Вам также следует сократить потребление алкоголя, если вы его употребляете. Алкоголь может негативно повлиять на поджелудочную железу и усугубить любые существующие проблемы с поджелудочной железой.
Упражнения также являются важной частью здоровья поджелудочной железы. Рекомендуется как минимум 150 минут в неделю заниматься умеренными физическими упражнениями, такими как ходьба, езда на велосипеде или плавание.
Травяные добавки также могут быть полезны для лечения поджелудочной железы. Было доказано, что такие вещества, как расторопша, масло орегано и черный перец, помогают улучшить функцию поджелудочной железы. Вы должны обязательно поговорить со своим врачом, прежде чем принимать какие-либо растительные средства или добавки.
Вы должны обязательно поговорить со своим врачом, прежде чем принимать какие-либо растительные средства или добавки.
Наконец, важно много отдыхать и снижать уровень стресса. Йога, медитация и глубокое дыхание могут помочь улучшить общее состояние здоровья. Вы также должны обязательно поговорить со своим врачом, если у вас есть какие-либо опасения по поводу здоровья вашей поджелудочной железы.
Как очистить печень и поджелудочную железу естественным путем?
Естественная детоксикация печени и поджелудочной железы может быть достигнута путем изменения образа жизни.
Во-первых, важно сосредоточиться на улучшении своего питания. Включите в свой рацион больше продуктов с высоким содержанием антиоксидантов, таких как овощи, фрукты, орехи и семена. Кроме того, может быть полезным ограничение потребления обработанных пищевых продуктов и отказ от сахара и алкоголя.
Употребление пробиотиков и пребиотиков также может способствовать поддержанию здоровья печени.
Регулярные физические упражнения и достаточный сон также полезны для здоровья кишечника. Упражнения могут помочь поддержать процессы детоксикации в организме и улучшить общее состояние здоровья. Кроме того, достаточное количество сна важно для снижения уровня стресса, что может предотвратить повреждение поджелудочной железы и печени.
Некоторые растительные добавки, такие как куркума и расторопша, могут быть полезны для поддержания здоровья печени. Куркума содержит антиоксиданты, а расторопша помогает защитить и поддержать здоровье печени.
Наконец, важно сосредоточиться на управлении уровнем стресса и эмоциями для общего состояния здоровья. Снижение стресса с помощью осознанности и глубокого дыхания может быть полезным для достижения оптимального здоровья.
Снижение стресса с помощью осознанности и глубокого дыхания может быть полезным для достижения оптимального здоровья.
Выполняя описанные выше шаги, вы можете естественным образом очистить печень и поджелудочную железу и улучшить общее состояние здоровья.
Диета и план питания при остром панкреатите
Поджелудочная железа представляет собой большую железу, расположенную за желудком и рядом с тонкой кишкой. Он вырабатывает ферменты, которые в сочетании с желчью печени переваривают пищу и выделяют в кровоток гормоны инсулин и глюкагон. При воспалении ферменты внутри поджелудочной железы повреждают ее. Осложнения включают образование камней в желчном пузыре, которые могут потребовать хирургического удаления. Острый панкреатит возникает внезапно и обычно улучшается в течение нескольких дней при правильном лечении. Это может потребовать госпитализации для снятия боли, внутривенного введения жидкости и антибиотиков и удовлетворения особых потребностей в питании.
Диета для начального восстановления
Если больной достаточно болен, чтобы его госпитализировали, будьте готовы голодать в течение как минимум нескольких дней, чтобы поджелудочная железа оставалась неактивной и могла восстановиться. Если возникает рвота, через нос в желудок можно ввести трубку для удаления жидкости и воздуха. После того, как возобновить прием пищи станет безопасно, пациентам, возможно, потребуется кормить специальной жидкостью, подаваемой через трубку, которая вводится через нос и горло в желудок в течение нескольких недель, пока поджелудочная железа заживает.
После того, как пациенты смогут нормально питаться, им могут потребоваться синтетические ферменты поджелудочной железы, которые следует принимать с каждым приемом пищи, чтобы заменить те, которые поджелудочная железа еще не может вырабатывать. Эти синтетические ферменты помогают пациентам переваривать пищу и набирать вес, сообщает Национальный информационный центр по заболеваниям пищеварения (NDDIC).
- Если состояние больного достаточно велико, чтобы его госпитализировали, будьте готовы голодать в течение как минимум нескольких дней, чтобы поджелудочная железа оставалась неактивной и могла восстановиться.
- После того, как пациенты смогут нормально питаться, им могут потребоваться синтетические ферменты поджелудочной железы, которые следует принимать с каждым приемом пищи, чтобы заменить те ферменты, которые поджелудочная железа еще не может вырабатывать.
Постоянный план диеты
Диета после панкреатита
Узнать больше
Чтобы предотвратить дальнейшие приступы поджелудочной железы, придерживайтесь здоровой диеты с низким содержанием жиров и ешьте небольшими порциями несколько раз в день. Пациенты должны пить много воды; зеленый чай с высоким содержанием антиоксидантов также приемлем. Избегайте любого алкоголя; во многих случаях алкоголь может вызвать острый панкреатит. Напитки с кофеином вызывают обезвоживание и должны быть ограничены.
Употребление в пищу продуктов, богатых антиоксидантами, таких как ягоды, помидоры и зеленые овощи, может предотвратить приступы или облегчить симптомы, советует Медицинский центр Университета Мэриленда (UMMC) 1.
- Чтобы предотвратить дальнейшие приступы поджелудочной железы, придерживайтесь здоровой диеты с низким содержанием жиров. и есть небольшими порциями несколько раз в день.
- Пациенты должны пить много воды; зеленый чай с высоким содержанием антиоксидантов также приемлем.
Делайте упор на продукты с высоким содержанием антиоксидантов и низким содержанием жира. Завтрак может состоять из йогурта, который содержит ферменты, помогающие пищеварению и уменьшающие воспаление, поясняется на веб-сайте Nutralife, и черники или других фруктов. Вы можете добавить цельнозерновой тост с черничным джемом с низким содержанием сахара.
На обед попробуйте овощной суп с куриным или томатным бульоном, в который можно добавить коричневый рис, киноа или булгур.
Углеводы из цельного зерна, такие как упомянутые выше, могут дополнить трапезу. Больным, у которых панкреатит не связан с употреблением алкоголя, можно пить красное вино, богатое антиоксидантами. Тем, кому следует избегать алкоголя, можно есть красный виноград.
- Делайте упор на продукты с высоким содержанием антиоксидантов и низким содержанием жира.
- На обед попробуйте овощной суп с куриным или томатным бульоном, в который можно добавить коричневый рис, киноа или булгур.
Дополнительные источники питания
Список продуктов, которые нельзя есть при заболевании желчного пузыря
Узнать больше
Принимайте поливитамины и, возможно, другие добавки для восполнения дефицита питательных веществ, особенно после резкой потери веса. 
