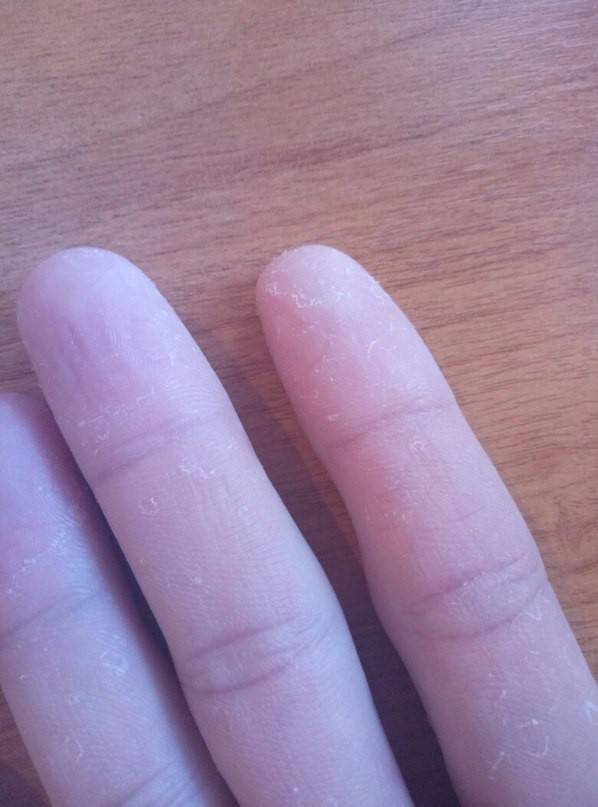
Почему шелушится кожа на пальцах рук. Какие заболевания могут вызывать шелушение кожи на руках. Как лечить и предотвратить шелушение кожи на пальцах. Когда необходимо обратиться к врачу при шелушении кожи на руках.
Основные причины шелушения кожи на пальцах рук
Шелушение кожи на пальцах рук — довольно распространенная проблема, которая может иметь различные причины. Рассмотрим наиболее частые из них:
- Сухость кожи из-за частого мытья рук или использования агрессивных моющих средств
- Аллергические реакции на косметические средства, химикаты, латекс и другие вещества
- Грибковые инфекции, такие как микоз
- Экзема и другие кожные заболевания
- Псориаз
- Нарушения работы эндокринной системы
- Авитаминоз и недостаток питательных веществ
- Стресс и нервное перенапряжение
Грибковые инфекции как причина шелушения кожи на руках
Одной из наиболее распространенных причин шелушения кожи на пальцах рук являются грибковые инфекции. Как определить, что шелушение вызвано именно грибком?
- Характерное шелушение и отслоение верхнего слоя кожи
- Зуд и жжение в пораженных местах
- Покраснение и воспаление кожи
- Появление мелких пузырьков с жидкостью
- Неприятный запах
При подозрении на грибковую инфекцию необходимо обратиться к дерматологу для точной диагностики и назначения лечения. Самолечение в данном случае может быть неэффективным или даже вредным.
Как лечить грибковые поражения кожи рук?
Лечение грибковых инфекций на руках обычно включает следующие методы:
- Применение местных противогрибковых препаратов (мази, кремы, растворы)
- В тяжелых случаях — прием системных антимикотических средств
- Соблюдение правил гигиены и ухода за кожей рук
- Дезинфекция личных вещей и предметов обихода
- Укрепление иммунитета
Аллергические реакции и шелушение кожи на пальцах
Аллергия также может вызывать шелушение и раздражение кожи на руках. Какие аллергены чаще всего провоцируют такую реакцию?
- Моющие и чистящие средства
- Косметические продукты (мыло, крем для рук и т.д.)
- Латексные перчатки
- Металлы (никель в ювелирных изделиях)
- Растения (например, ядовитый плющ)
- Химические вещества на рабочем месте
При аллергической реакции важно выявить и устранить контакт с аллергеном. Для снятия симптомов могут применяться антигистаминные препараты и местные противовоспалительные средства.

Экзема как причина шелушения кожи на руках
Экзема — хроническое воспалительное заболевание кожи, которое часто поражает руки. Каковы характерные признаки экземы на руках?
- Сухость, шелушение и зуд кожи
- Покраснение и отечность
- Появление мелких пузырьков с прозрачным содержимым
- Трещины и огрубение кожи при хроническом течении
- Усиление симптомов при контакте с раздражителями
Лечение экземы обычно комплексное и включает применение местных противовоспалительных средств, увлажнение кожи, соблюдение диеты и гипоаллергенного образа жизни.
Сухость кожи как причина шелушения
Чрезмерная сухость — одна из самых частых причин шелушения кожи на руках. Что может привести к пересушиванию кожи рук?
- Частое мытье рук с мылом
- Использование спиртосодержащих антисептиков
- Воздействие холодного воздуха и ветра
- Работа с водой и моющими средствами
- Недостаточное употребление жидкости
- Авитаминоз и дефицит питательных веществ
Для устранения сухости необходимо регулярно увлажнять кожу рук, использовать мягкие очищающие средства, носить защитные перчатки при работе с водой и химикатами.
Профилактика шелушения кожи на пальцах рук
Чтобы предотвратить шелушение и раздражение кожи на руках, рекомендуется соблюдать следующие правила:
- Использовать мягкое мыло и теплую воду для мытья рук
- После мытья тщательно вытирать руки мягким полотенцем
- Регулярно наносить увлажняющий крем для рук
- Носить защитные перчатки при контакте с водой и химикатами
- Ограничить использование спиртосодержащих антисептиков
- Поддерживать оптимальный уровень влажности в помещении
- Правильно и сбалансированно питаться
- Избегать контакта с аллергенами и раздражителями
Когда необходимо обратиться к врачу?
В большинстве случаев шелушение кожи на руках — не опасное состояние, которое можно устранить самостоятельно. Однако есть ситуации, когда необходима консультация специалиста. Когда стоит обратиться к врачу?
- Шелушение не проходит длительное время, несмотря на домашнее лечение
- Появились признаки инфекции (гной, сильное покраснение, отек)
- Шелушение сопровождается сильным зудом или болью
- Образовались глубокие трещины на коже
- Шелушение распространилось на другие участки тела
- Есть подозрение на аллергическую реакцию
Врач проведет осмотр, при необходимости назначит дополнительные исследования и подберет эффективное лечение с учетом причины шелушения.

Особенности ухода за кожей рук в разное время года
Уход за кожей рук должен меняться в зависимости от сезона. Какие особенности стоит учитывать?
Зимой:
- Использовать более жирные и питательные кремы
- Наносить крем за 30-40 минут до выхода на улицу
- Носить теплые перчатки
- Ограничить контакт с горячей водой
Летом:
- Применять солнцезащитные средства для рук
- Использовать легкие увлажняющие кремы
- Чаще мыть руки, но мягкими средствами
- Носить защитные перчатки при работе в саду
Народные средства для лечения шелушения кожи на руках
Многие используют народные методы для устранения шелушения и сухости кожи рук. Какие средства считаются наиболее эффективными?
- Маски из меда и оливкового масла
- Компрессы из отвара ромашки или календулы
- Ванночки с крахмалом или овсяной мукой
- Втирание сока алоэ или облепихового масла
- Маски из картофеля или огурца
Важно помнить, что народные средства не заменяют медицинского лечения при серьезных проблемах с кожей. Перед их применением лучше проконсультироваться с врачом.
Влияние профессии на состояние кожи рук
Некоторые профессии связаны с повышенным риском развития проблем с кожей рук. К таким профессиям относятся:
- Медицинские работники
- Парикмахеры и косметологи
- Строители и маляры
- Уборщики и работники клининговых служб
- Повара и работники общепита
- Механики и слесари
Людям этих профессий особенно важно уделять внимание защите и уходу за кожей рук, регулярно использовать защитные кремы и перчатки.
Панариций | Хирургия | Заболевания
Панариций — общее название разнообразных острых гнойных воспалительных процессов в мягких тканях и костях пальцев рук (реже – пальцев ног). Панариции встречаются весьма часто. Причиной возникновения панарициев является проникновение в ткани пальцев различных микробов. Они обычно проникают через ссадины, мелкие ранки, уколы, царапины, порезы, которые выглядят незначительными и порой могут оставаться незамеченными и вовремя не обработанными. Учитывая особенности строения кожи и кровоснабжения кисти, небольшой раневой канал закрывается очень быстро. Поэтому инфекция остается в ране, приводя к образованию гноя. Гной, не имея возможности вытечь из раны наружу, устремляется вглубь по перемычкам подкожно-жирового слоя, вовлекая в воспалительный процесс мышцы, связки, сухожилия, суставы и кости.
- поверхностные панариции: кожный, подкожный, ногтевой, околоногтевой или паронихия и подногтевой;
-
глубокие панариции: сухожильный, костный, суставной и пандактилит, при котором поражаются все ткани пальца.

Глубокие панариции являются в основном осложнением поверхностных панарициев.
Кожный панариций — самая легкая форма, при которой гнойник формируется в толще кожи в области ногтевой фаланги. При кожном панариции — кожа краснеет, затем в центре покраснения образуется пузырь, наполненный мутной или серовато-желтой жидкостью, просвечивающей через кожу. Вначале боли нерезкие, затем они постепенно усиливаются, становятся пульсирующими.
Подкожный панариций — встречается наиболее часто. При подкожном панариции острогнойный процесс развивается в подкожной клетчатке при инфицировании небольших, но глубоких колотых ранок (укол — шипом растения, шилом, рыбьей костью, иглой и т. д.). Вначале появляется небольшое покраснение и локальная боль. В течение нескольких часов боль усиливается, становится пульсирующей, палец отекает. Иногда значительная боль в пальце причиняет сильные страдания больному и даже лишает его сна. Отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия). Такая ситуация требует срочного обращения к врачу.
Отмечаются ознобы и повышение температуры до 38 градусов и выше. При отсутствии лечения возможно распространение гнойного процесса на глубокие анатомические образования (кости, суставы, сухожилия). Такая ситуация требует срочного обращения к врачу.
Околоногтевой панариций (паронихия) — это гнойное воспаление валика, окружающего ноготь. Часто такой процесс развивается после неудачного маникюра. Отмечается локальный отек и покраснение, затем формируется гнойник, просвечивающий через тонкую кожу этой области. Возникают сильные боли в области воспаления, однако общее состояние почти не страдает. Возможно самопроизвольное вскрытие гнойника, однако при прогрессировании процесса гной может прорваться под основание ногтя, распространиться в подкожную клетчатку, на кость и даже сустав.
Подногтевой панариций. Обычно является осложнением паронихии, но может развиваться в результате занозы, колотой ранки в области свободного края ногтя. Появляется отёк ногтевой фаланги, под ногтем просвечивает гной. Так как гнойник в этой области «придавлен» ногтевой пластиной, то для подногтевого панариция характерны интенсивные боли, значительное повышение температуры, общее недомогание.
Так как гнойник в этой области «придавлен» ногтевой пластиной, то для подногтевого панариция характерны интенсивные боли, значительное повышение температуры, общее недомогание.
Костный панариций — является вторичным процессом, при распространении гнойно-воспалительного процесса на кость. Чаще всего он развивается на фоне предшествующего подкожного панариция. После вскрытия подкожного гнойника уходит отек, боль притупляется и становится постоянной. Из раневой поверхности отделяется гнойное содержимое. Постепенно фаланга отекает и палец приобретает колбообразный вид. Прикосновения приносят сильную болезненность, но боль носит разлитой характер и невозможно определить участок максимальной болезненности. Отмечается озноб и лихорадка, пациент не может спать.
Суставной панариций — серозно-гнойное воспаление межфаланговых и пястно-фаланговых суставов. Инфекция в сустав может попасть первично — в результате проникающего ранения или открытых внутрисуставных переломов, или вторично — путем распространения гнойного процесса (при сухожильном, подкожном и костном панариции). Для суставного панариция характерны болезненные ощущения в пальцах, деформация сустава (палец приобретает вид веретена), выраженный отёк на тыльной поверхности пальца и покраснение. При пальпации определяется напряжение капсулы сустава, возможно образование свища на тыле пальца.
Для суставного панариция характерны болезненные ощущения в пальцах, деформация сустава (палец приобретает вид веретена), выраженный отёк на тыльной поверхности пальца и покраснение. При пальпации определяется напряжение капсулы сустава, возможно образование свища на тыле пальца.
Первичные панариции могут заканчиваться выздоровлением, при вторичных исходом может стать ампутация или анкилоз сустава.
Сухожильный панариций – гнойное воспаление сухожильных влагалищ сгибателей пальцев рук. Одна из наиболее тяжелых и опасных форм гнойного воспаления пальца в плане лечения и прогноза. Это обусловлено тем, что гной быстро распространяется по сухожильным влагалищам, переходя на мышцы, кости, мягкие ткани ладони и даже предплечья. При отсутствии лечения сухожилие полностью расплавляется, и палец теряет свою функцию.
Сухожильный панариций, как и другие виды панариция, может развиться как при прямом проникновении инфекции — колотые раны (иглой, гвоздем), так и при ее распространении из других отделов пальца. При сухожильном панариции наблюдается утолщение и покраснение всего пальца, движения резко болезненны, палец становится сосискообразным. Припухлость может распространяться не только на ладонь, но и на тыльную сторону руки. Положение руки вынужденное, она находится в полусогнутом состоянии. При движениях возникает очень сильная боль. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
При сухожильном панариции наблюдается утолщение и покраснение всего пальца, движения резко болезненны, палец становится сосискообразным. Припухлость может распространяться не только на ладонь, но и на тыльную сторону руки. Положение руки вынужденное, она находится в полусогнутом состоянии. При движениях возникает очень сильная боль. Отмечается значительное повышение температуры, слабость, отсутствие аппетита. Возможны спутанность сознания и бред.
При запущенном панариции, когда гнойное воспаление охватывает всю толщу пальца, говорят о пандактилите. Пандактилит трудно поддается лечению и часто приводит к ампутации пальца.
При обнаружении у себя симптомов панариция необходимо обязательно обратится к врачу. Лечением панарициев занимаются хирурги. При поверхностных формах пациенту лечение проводится амбулаторно, при глубоких необходима госпитализация.
В Медико-хирургической Клинике «Андромеда» квалифицированные хирурги окажут вам консультативную и хирургическую помощь.
Шелушение кожи пальцев рук, что это? | Дискуссионные форумы DIS Disney
короткое замыкание
Peacenik<
- #1
У моего 14-летнего сына шелушится кожа на пальцах. Это похоже на микоз, за исключением того, что он говорит, что они не чешутся и не горят. Я сказал ему, чтобы его руки были чистыми и сухими. DH звонит, чтобы назначить ему подходящего врача. Он футбольный вратарь и использует прошлогодние перчатки — начал использовать их всего две недели назад. Перчатки — единственное, что мы можем точно определить. Ни ожогов, ни свежих мозолей, ни волдырей, ни изменений цвета. Скорее всего, ему придется сказать запасному вратарю, чтобы тот взял себе перчатки. Любые другие идеи?
Скорее всего, ему придется сказать запасному вратарю, чтобы тот взял себе перчатки. Любые другие идеи?
Диснейдор
ДИС Ветеран
- #2
Есть вероятность, что он прикасался к руде, используя крепкий уксус?
Таинственная машина
Восход солнца у меня дома. :+)
- #3
Контактный excema, я думаю.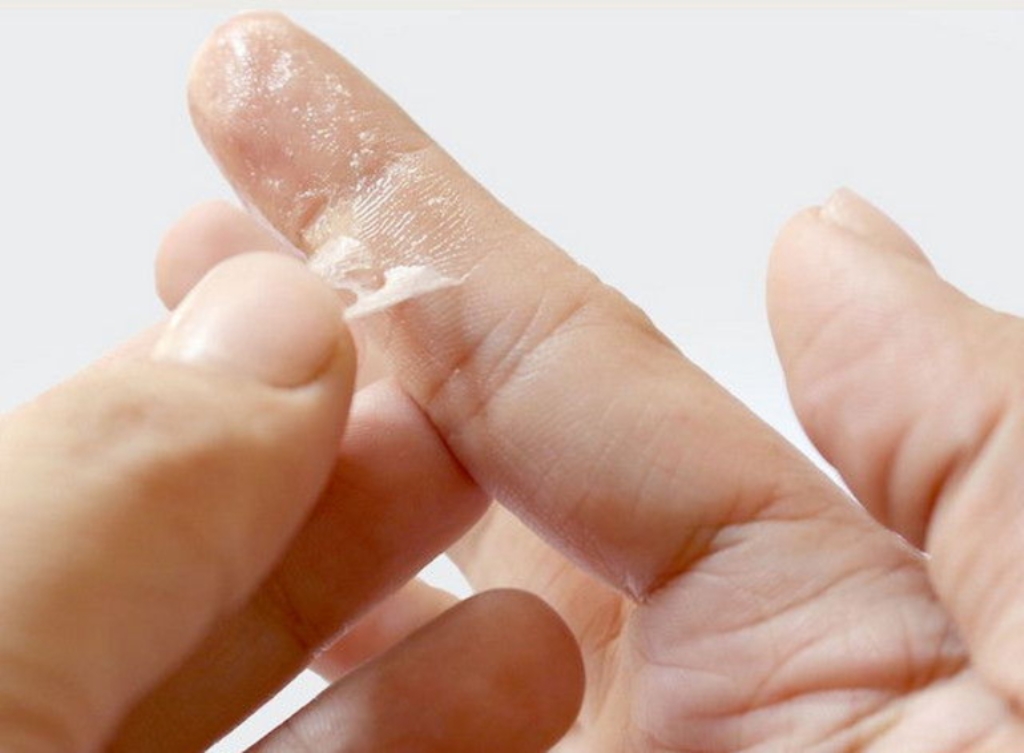
XYSRUS
ДИС Ветеран
- #4
Вероятно, Excema. Держите их чистыми и увлажненными. Это сезон.
ява
Я обнимаю индейку B- #5
Он моет руки как сумасшедший. Мои дети так напуганы всей информацией о свином гриппе, что дезинфицируют, моют маньяков. Возможно, у него просто сохнут руки.
Возможно, у него просто сохнут руки.
Русалка02
ДИС Ветеран
- #6
шортбан сказал:
У моего 14-летнего сына шелушится кожа на пальцах. Это похоже на микоз, за исключением того, что он говорит, что они не чешутся и не горят. Я сказал ему, чтобы его руки были чистыми и сухими. DH звонит, чтобы назначить ему подходящего врача. Он футбольный вратарь и использует прошлогодние перчатки — начал использовать их всего две недели назад. Перчатки — единственное, что мы можем точно определить. Ни ожогов, ни свежих мозолей, ни волдырей, ни изменений цвета.
Скорее всего, ему придется сказать запасному вратарю, чтобы тот взял себе перчатки. Любые другие идеи?
Нажмите, чтобы развернуть…
Шелушение пальцев также является симптомом стрептококка……..
посреди хаоса
ДИС Ветеран
- #7
Думаю, это перчатки. убедитесь, что они высыхают между использованиями.
debster812
ДИС Земной Ангел!- #8
среди хаоса сказал:
Думаю, это перчатки. убедитесь, что они высыхают между использованиями.
Нажмите, чтобы развернуть…
Я согласен с тем, что среди хаоса, если это прошлогодние перчатки, и они сидят с прошлого сезона, они могут быть подозреваемыми.
Мы набиваем перчатки вратаря DS газетой после тренировок и игр, чтобы помочь им высохнуть.
МИГрандма
Живет посередине рукавицы.
- #9
У меня такое случилось с некоторыми пальцами, когда я работала официанткой.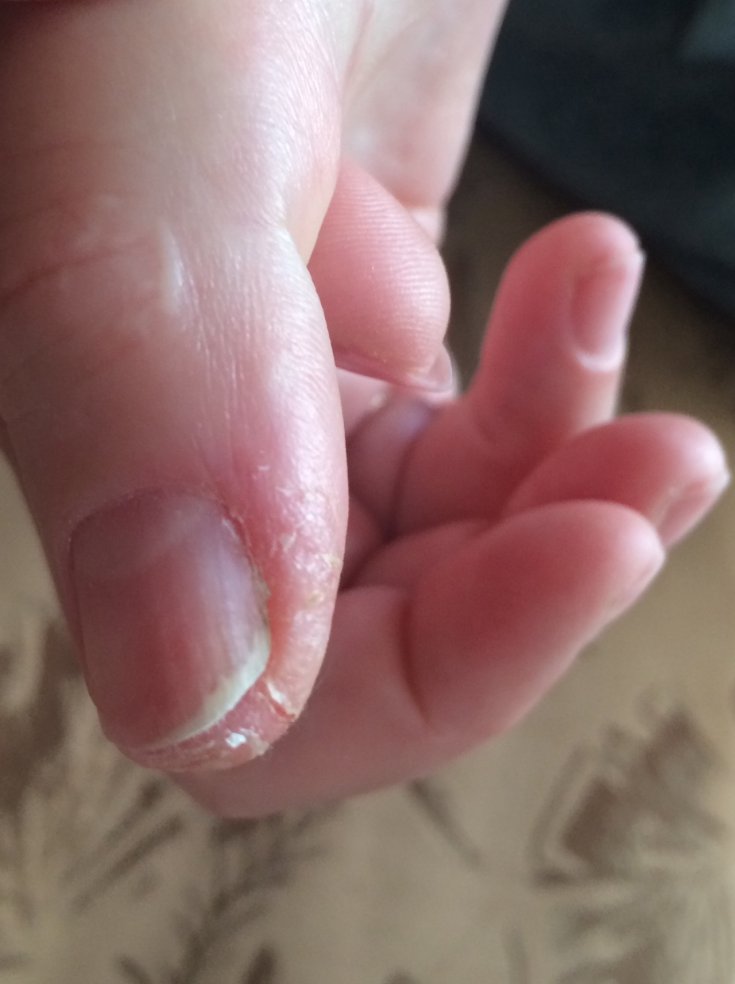 Я объяснил это тем, что мои руки так часто были в мыльной воде для мытья посуды, когда я полоскал и выжимал тряпки, которыми мы протирали столы.
Я объяснил это тем, что мои руки так часто были в мыльной воде для мытья посуды, когда я полоскал и выжимал тряпки, которыми мы протирали столы.
В выходные они бы сошлись, а вот при работе (особенно несколько дней подряд) облезала кожа.
Поскольку я там больше не работаю, проблем не было уже почти год.
водоворот
ДИС Ветеран
- #10
Эксфолиативный кератолиз.
Дженнасис
Жизнь DIS продолжается
- #11
Мозоли? У меня есть некоторые, которые слезли на моем большом пальце и ладони (от использования вил в моем сарае в течение всего дня каждый день).
МэриАннDVC
«Кобыла», снят с учета с 99 года; предпочитает быть без тегов
- #12
Я также слышал, что это может быть от стрептококка.
И я категорически не позволил бы ему делиться своими вратарскими перчатками… бактерии, которые, должно быть, живут в этих вещах. И вонь!
Я набиваю перчатки газетами после их использования и убеждаюсь, что они высохли. Может быть, в них тоже использовать пудру? И иметь два комплекта перчаток (я знаю, что они могут быть очень дорогими). Мой сын играет в обороне, так что наш единственный опыт — с мокрыми вонючими бутсами. Футбол — вонючий вид спорта. Мы берем газеты с собой на турниры с тех самых дождливых выходных, когда в отеле досрочно распродали ежедневную газету.
Может быть, в них тоже использовать пудру? И иметь два комплекта перчаток (я знаю, что они могут быть очень дорогими). Мой сын играет в обороне, так что наш единственный опыт — с мокрыми вонючими бутсами. Футбол — вонючий вид спорта. Мы берем газеты с собой на турниры с тех самых дождливых выходных, когда в отеле досрочно распродали ежедневную газету.
короткое замыкание
Peacenik<
- №13
Это грибок. Док тоже проверил горло. Старых перчаток больше нет, а новыми делиться не будут. Мы прислушаемся к вашему совету и будем набивать бумагу между использованиями — ежедневно.

