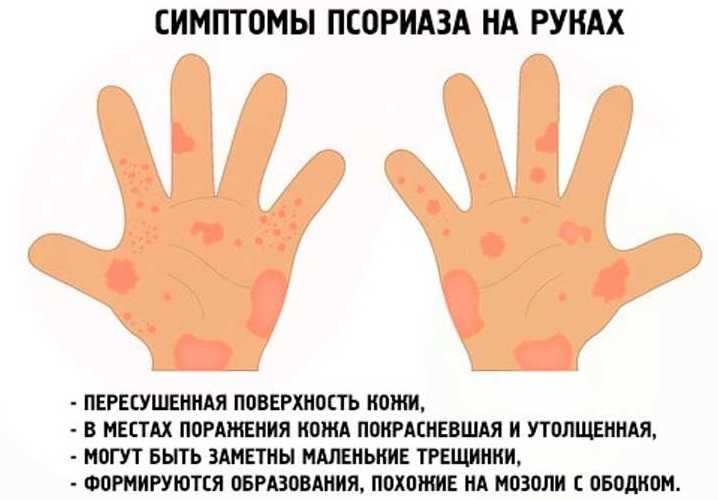
Почему чешутся и трескаются ладони. Какие заболевания могут вызывать зуд на руках. Как лечить и предотвратить зуд и трещины на ладонях. Когда необходимо обратиться к врачу при зуде рук.
Основные причины зуда и трещин на ладонях
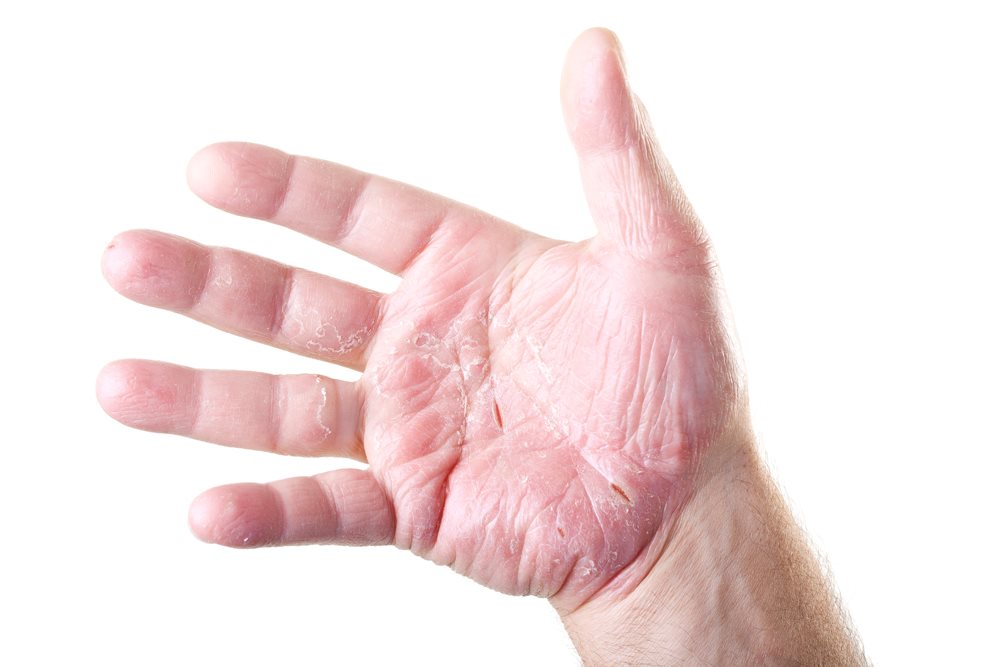
Зуд и трещины на ладонях могут вызывать дискомфорт и мешать выполнению повседневных дел. Существует несколько распространенных причин возникновения этих симптомов:
1. Экзема рук
Экзема рук — одна из наиболее частых причин зуда и трещин на ладонях. По статистике, около 10% населения страдает от этого заболевания. При экземе рук наблюдаются следующие симптомы:
- Зуд
- Покраснение кожи
- Сухость
- Образование трещин
- Появление волдырей
Факторы риска развития экземы рук включают:
- Работа в сфере общественного питания, уборки, парикмахерского дела, здравоохранения
- Частый контакт рук с водой и агрессивными химическими веществами
- Наследственная предрасположенность
2. Аллергические реакции

Распространенные аллергены и раздражители включают:
- Металлы (кольца и другие украшения)
- Парфюмерию
- Латексные перчатки
- Мыло
- Дезинфицирующие средства
- Антисептики
- Пыль и почву
- Сильно хлорированную воду
3. Диабет
При диабете высокий уровень сахара в крови может вызывать сухость кожи и зуд, в том числе на ладонях. Исследования показывают, что около 11% пациентов с диабетом жалуются на кожный зуд.
Причины зуда при диабете:
- Диабетическая невропатия
- Осложнения со стороны печени и почек
- Аллергические реакции на лекарства
4. Реакции на лекарства
Зуд ладоней может возникать как побочный эффект приема некоторых лекарственных препаратов. Это связано с накоплением гистамина в руках и ногах при легкой аллергической реакции на новое лекарство.
5. Заболевания печени
При некоторых заболеваниях печени, например первичном билиарном холангите, может возникать зуд и появление пятен на ладонях. Это связано с накоплением желчи в печени из-за поражения желчных протоков.
6. Неврологические заболевания
Повреждение нервов рук при таких состояниях, как диабет или синдром запястного канала, может вызывать зуд ладоней. При синдроме запястного канала зуд и дискомфорт обычно усиливаются ночью.

Лечение зуда и трещин на ладонях
Методы лечения зависят от причины возникновения симптомов. Основные способы устранения зуда и трещин на ладонях включают:
Прохладные компрессы
Прикладывание прохладной влажной ткани или пакета со льдом на ладони на 5-10 минут помогает уменьшить ощущение зуда.
Стероидные мази
Кортикостероидные мази и кремы уменьшают зуд и воспаление. Их можно приобрести без рецепта или по назначению врача. Важно не злоупотреблять стероидными средствами, так как они могут вызвать истончение кожи.
Увлажнение кожи
Регулярное использование увлажняющих кремов помогает устранить сухость и зуд. Рекомендуется наносить увлажняющие средства сразу после мытья рук. Хранение крема в холодильнике усиливает его охлаждающий эффект.
Ультрафиолетовая терапия
При тяжелых формах экземы рук может применяться терапия ультрафиолетовым излучением типа А. Это помогает уменьшить воспаление и зуд.
Профилактика зуда и трещин на ладонях
Для предотвращения появления зуда и трещин на ладонях рекомендуется:

- Избегать контакта с известными аллергенами и раздражителями
- Использовать хлопчатобумажные перчатки вместо синтетических
- Мыть руки теплой водой, избегая слишком горячей или холодной
- Применять мыло и моющие средства без отдушек
- Наносить увлажняющий крем сразу после мытья рук
- Носить защитные перчатки при работе с химикатами и моющими средствами
- Ограничить использование спиртосодержащих антисептиков для рук
Когда обратиться к врачу
Необходимо проконсультироваться с врачом в следующих случаях:
- Зуд ладоней сопровождается затрудненным дыханием или другими тревожными симптомами
- Причина зуда неизвестна и симптомы не проходят
- Зуд и трещины на ладонях мешают повседневной деятельности
- Есть подозрение на аллергическую реакцию или заболевание
Врач поможет установить точную причину зуда и трещин на ладонях и назначит эффективное лечение. При своевременном обращении за медицинской помощью можно быстро устранить неприятные симптомы и предотвратить осложнения.
Болезни, из-за которых чешутся ладони
Бывают случаи, когда на зуд в ладонях необходимо обратить серьезное внимание и пойти на прием к врачу — вот несколько таких примеров.
Каролина Плавина
Теги:
Вопрос-ответ
Болезни
Что значат эти симптомы?
Freepik
Народная примета утверждает, что когда чешутся ладони, человека ожидает финансовая прибыль. Но на самом деле причина кроется в другом, причем в некоторых случаях игнорировать это явление опасно для здоровья.
Не занимайтесь самолечением! В наших статьях мы собираем последние научные данные и мнения авторитетных экспертов в области здоровья. Но помните: поставить диагноз и назначить лечение может только врач.
1. Сухая кожа
Зуд из-за сухой кожи чаще встречается с возрастом, так как наша кожа естественным образом становится более сухой.
2. Контактный дерматит
Кожа реагирует на прикосновение к некоторым веществам, вызывающим раздражение — моющие средства, растения, шерсть животных, синтетические материалы перчаток и другие. Это создает порочный круг, когда сухая воспаленная кожа на руках чешется и еще больше воспаляется от зуда.
3. Аллергия
Зуд может возникнуть в ответ на что-то, что вы съели или с чем соприкоснулись, и обычно проходит, когда устраняется провоцирующая причин — аллерген. Часто при аллергии чешутся не только ладони, но и другие участки тела. Аллергия может проявиться только через несколько часов после воздействия.
4. Заражение
Реже причиной зуда рук может быть чесотка. Чесотку вызывают крошечные клещи, которые откладывают яйца на коже, оставляя серебристые линии с точкой на одном конце. Затем это превращается в сыпь в виде мелких красных пятен. Зуд обычно усиливается ночью. Верным признаком часто являются царапины, начинающиеся между пальцами.
Затем это превращается в сыпь в виде мелких красных пятен. Зуд обычно усиливается ночью. Верным признаком часто являются царапины, начинающиеся между пальцами.
5. Психологические причины зуда рук
Мы все можем обнаружить, что чешемся больше, когда нервничаем или подвергаемся стрессу, и это может быть просто по привычке. Генерализованная тревога, депрессия и обсессивно-компульсивное расстройство могут проявляться в виде такого симптома.
6. Синдром запястного канала
Это неврологическое заболевание называют также туннельным синдромом и он может вызывать онемение, боль или даже ощущение зуда в местах иннервации срединного нерва (указательный и средний пальцы).
7. Диабет
При тяжелом диабете может возникать ощущение зуда. Обычно оно проявляется при полиневропатии — поражении периферических нервов.
8.
 Злокачественные опухоли
Злокачественные опухолиРаковые клетки, которые стремительно размножаются, способны заставить кожу зудеть. Как правило эта патология заметна невооруженным глазом — она отличается по форме от остальной кожи, имеет нечеткие очертания и быстро увеличивается в размерах.
Не занимайтесь самодиагностикой. Если вас беспокоит зуд в ладонях, лучше обратиться к врачу, который назовет истинную причину этого явления.
Изменения состояния кожных покровов при лечении рака
Какие побочные эффекты со стороны кожи возможны?
Лечение рака, в том числе лучевая и химиотерапия, могут спровоцировать ряд кожных проблем. К наиболее распространенным изменениям относятся покраснение, сыпь, сухость, шелушение и зуд. Кожа может менять цвет, местами становиться светлее или темнее. Кроме того, у онкологических пациентов часто появляются язвы или трещины на коже. Эти побочные эффекты могут вызвать дискомфорт и повысить риск инфекции.
Пациенты с онкологическим заболеванием и их родственники должны следить за признаками нарушения кожных покровов и предпринимать дополнительные меры для защиты кожи. Помочь могут даже самые простые действия: увлажняйте сухую кожу, используйте солнцезащитный крем и обращайте внимание на появление признаков инфекции.
Распространенные кожные проблемы при лечении рака
- Покраснение
- Зуд
- Сухость, шелушение
- Жжение, пощипывание или покалывание
- Сыпь или угреподобные образования
- Трещины или нарушения целостности кожи
- Изменение цвета
- Образование волдырей или шелушение
- Хрупкая, тонкая кожа
- Изменение состояния ногтевых пластин
- Повышенная чувствительность к солнечному излучению
- Медленное заживление ран
- Выпадение волос
Побочные эффекты лучевой терапии со стороны кожи (лучевой дерматит)
Изменения состояния кожных покровов при лучевой терапии встречаются весьма часто. Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Почти у всех пациентов, проходящих лучевую терапию, наблюдаются те или иные временные изменения состояния кожи в области облучения. Возможны покраснение, зуд, сухость или обесцвечивание кожи. Кожа может шелушиться или на ней могут появиться волдыри. Кроме того, в облученной области может наблюдаться выпадение волос.
Как правило, побочные эффекты облучения со стороны кожи развиваются медленно в течение первых нескольких недель лечения и проходят после завершения лучевой терапии. Однако облученные участки кожи будут более чувствительны к солнечному излучению как во время, так и после лечения. Кроме того, на облученных участках после курса химиотерапии может развиться реакция (т. н. реактивация лучевых ожогов).
Во время лучевой терапии кожа требует особого ухода. Важно соблюдать рекомендации врача. Узнайте больше об уходе за кожей во время лучевой терапии.
что такое реактивация лучевых ожогов?
Реактивация лучевых ожогов — это кожная реакция, которая может развиваться при назначении определенных химиотерапевтических препаратов после лучевой терапии. Кожа в облученной области может покраснеть, воспалиться и выглядеть как сильный солнечный ожог. Симптомы реактивации лучевого ожога проходят после завершения химиотерапии.
Кожа в облученной области может покраснеть, воспалиться и выглядеть как сильный солнечный ожог. Симптомы реактивации лучевого ожога проходят после завершения химиотерапии.
Побочные эффекты химиотерапии со стороны кожи
Химиотерапия целенаправленно поражает быстрорастущие раковые клетки. Однако препараты, назначенные в рамках химиотерапии, могут также повредить другие виды клеток, в том числе клетки кожи. К распространенным изменениям состояния кожных покровов во время химиотерапии относят сыпь, покраснение, зуд и сухость кожи. Помимо этого, при применении определенных препаратов нередко наблюдается выпадение волос. Некоторые химиопрепараты вызывают потемнение или другие изменения цвета кожи, ногтей или волос. Поврежденные участки кожи зачастую становятся обесцвеченными; например, у пациента могут появиться темные полосы на месте расчесов кожи при зуде. Иногда может наблюдаться отслоение ногтей от ногтевого ложа на пальцах рук и ног. Это состояние называется «онихолизис». Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Химиотерапия может также вызывать светочувствительность. Это значит, что кожа становится более чувствительной к солнечному излучению, и при этом возрастает риск тяжелых солнечных ожогов.
Некоторые лекарственные препараты могут вызывать раздражение кожи вокруг места инъекции, а в случае попадания препарата на кожу на ней могут образоваться язвы. Если в ходе инфузионной терапии пациент чувствует покалывание или жжение, необходимо сообщить об этом врачу или медсестре.
Вероятность возникновения той или иной кожной проблемы зависит от конкретного назначенного противоопухолевого препарата. Врачи могут рассказать семье пациента, какие именно изменения кожных покровов наиболее вероятны, когда они обычно возникают и когда должны исчезнуть.
Побочные эффекты таргетной терапии со стороны кожи
Таргетная терапия воздействует на определенные показатели, контролирующие рост раковых клеток. Тем не менее, применяемые при таргетной терапии препараты могут также оказывать влияние на клетки кожи или клетки других тканей организма, провоцируя побочные эффекты. Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Как правило, проблемы с кожей во время таргетной терапии менее выражены и зависят от типа и дозы препарата. Одним из основных побочных эффектов таргетной терапии со стороны кожи является сыпь, похожая на акне. Среди других частых изменений состояния кожных покровов отмечаются зуд, сухость, чувствительность к солнечному излучению и изменение цвета кожи.
Некоторые препараты могут вызвать кожную реакцию под названием «ладонно-подошвенный синдром», при которой из-за трения или давления на коже образуются болезненные волдыри или мозоли. При этом также может возникать онемение, пощипывание, жжение или повышенная чувствительность кистей и стоп к высокой температуре.
что такое ладонно-подошвенный синдром?
Ладонно-подошвенный синдром, также известный как ладонно-подошвенная эритродизестезия — это кожная реакция, которая развивается на ладонях рук и подошвах стоп после лечения некоторыми противоопухолевыми препаратами. Возможно также поражение кожи на других частях тела.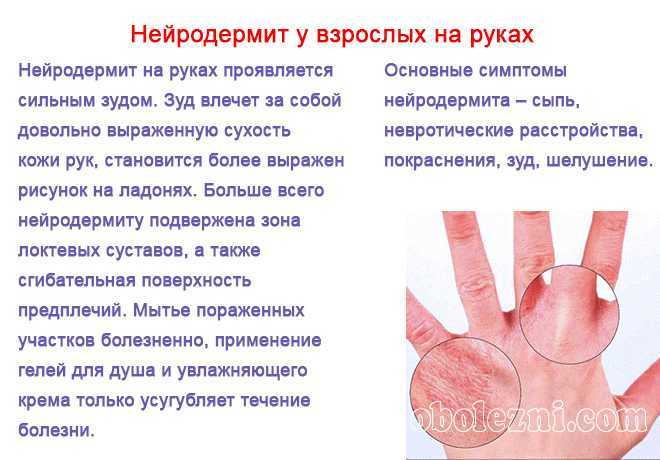
Среди симптомов выделяют покалывание, онемение, покраснение, отечность, шелушение, болезненность и образование волдырей. Это состояние может быть и умеренным, и ярко выраженным. При ярко выраженном ладонно-подошвенном синдроме может возникать сильная боль и затруднение при ходьбе или хватании предметов.
Риск развития ладонно-подошвенного синдрома возрастает при назначении определенных препаратов для химиотерапии или таргетной терапии. Ладонно-подошвенный синдром является побочным эффектом следующих лекарственных препаратов:
- блеомицин
- клофарабин
- цитарабин
- доксорубицин
- фторурацил
- брентуксимаб
- пазопаниб
- сорафениб
- сунитиниб
Ладонно-подошвенный синдром может проявляться через несколько недель или даже месяцев лечения. Как правило, симптомы слабеют или проходят в течение нескольких недель после отмены препарата.
Пациентам с ладонно-подошвенным синдромом следует ограничить занятия, связанные с избыточным трением или давлением на пораженные области. Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Необходимо беречь кожу от чрезмерных воздействий, ограничить контакт с горячей водой и избегать ходьбы босиком. Кроме того, пациенту следует избегать занятий спортом и деятельности, связанной с бегом, прыжками и хватанием предметов.
Лечение ладонно-подошвенного синдрома подразумевает применение кортикостероидов, увлажняющих средств и обезболивающих препаратов. При сильно выраженном ладонно-подошвенном синдроме в план лечения могут быть внесены изменения с целью снизить дозу или временно отменить препарат, вызывающий это состояние.
Побочные эффекты иммунотерапии со стороны кожи
Иммунотерапия — это метод лечения, при котором для борьбы с раком задействуется собственная иммунная система организма. Однако иммунная система может атаковать и здоровые клетки, провоцируя побочные эффекты. К частым побочным эффектам иммунотерапии со стороны кожи относят такие проблемы, как сыпь и зуд. Иногда могут наблюдаться обесцвечивание кожи и образование бугорков или волдырей. Кроме того, у пациента могут выпадать волосы на небольших участках либо по всему телу. Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты иммунотерапии со стороны кожи могут развиваться после нескольких недель или даже месяцев лечения.
Побочные эффекты со стороны кожи после трансплантации стволовых клеток
У пациентов, перенесших трансплантацию стволовых клеток (другое название — трансплантация гемопоэтических стволовых клеток или костного мозга), зачастую развиваются побочные эффекты со стороны кожи вследствие химиотерапии или облучения. Кроме того, у некоторых пациентов могут появиться проблемы с кожей из-за реакции «трансплантат против хозяина» (РТПХ). РТПХ может проявляться в острой или хронической форме.
К распространенным симптомам при острой РТПХ относятся кожная сыпь, бугорки или покраснение. Зачастую сыпь сначала появляется на шее, ушах, плечах, ладонях рук или подошвах стоп. Может наблюдаться зуд или жжение. При тяжелой форме РТПХ на коже могут появляться язвы или волдыри.
При хронической РТПХ у пациента может быть сыпь с зудом или жжением. Кожа может шелушиться. Могут появляться бугорки, язвы или волдыри. Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
Может наблюдаться выпадение волос и повреждение или потеря ногтей на пальцах рук. Кожа может потемнеть или посветлеть. Текстура кожи может утолщаться или уплотняться, что вызывает чувство стянутости и затрудняет движения в суставах.
РТПХ может протекать тяжело и развиваться спустя месяцы после трансплантации. При подозрении на РТПХ необходимо немедленно связаться с врачом.
Узнайте больше о хронической РТПХ кожи.
Лечение побочных эффектов со стороны кожи
Лечение побочных эффектов со стороны кожи зависит от конкретных симптомов, тяжести их проявления и причины возникновения. Врач будет учитывать такие факторы:
- Степень поражения кожи
- Степень дискомфорта и влияние на ежедневную активность
- Улучшение или ухудшение симптомов
- Риск возникновения инфекции и иных осложнений
Общие правила ухода за кожей при онкологическом заболевании подразумевают очищение и увлажнение кожи, защиту от раздражения, повреждения и инфекций. В зависимости от проблемы врач может назначить такие лекарственные препараты, как кортикостероиды, антибиотики или антигистаминные средства. Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Эти препараты могут применяться перорально или в форме крема. При тяжелом поражении кожи план лечения онкологического заболевания может быть изменен до тех пор, пока симптомы не ослабнут. Для диагностики и лечения кожных проблем может потребоваться консультация дерматолога.
Борьба с побочными эффектами со стороны кожи: помощь семье
Зачастую при лечении рака кожа становится более чувствительной и подверженной раздражению. Семья пациента должна сообщать врачу о любых изменениях состояния кожных покровов.
Рекомендации по уходу за кожей при онкологическом заболевании:
- Используйте только продукты по уходу за кожей, рекомендованные медицинскими специалистами.
- Фотографируйте кожу, чтобы лучше следить за изменениями ее состояния.
- Бережно ухаживайте за кожей. Старайтесь не тереть, не скрести и не расчесывать раздраженную кожу. Это может усугубить раздражение и спровоцировать инфицирование.
- Увлажняйте сухую кожу в соответствии с рекомендациями врача.
 Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны.
Убедитесь, что используемые средства не содержат спирта, отдушек и гипоаллергенны. - Используйте мягкие, не содержащие отдушек мыло, шампунь, очищающие средства и средства для стирки.
- Носите мягкую свободную одежду.
- Убедитесь, что одежда, обувь и медицинские устройства не натирают и не раздражают кожу.
- Принимайте ванну или душ с теплой (не горячей) водой.
- Следует пить много жидкости, чтобы поддерживать водный баланс в организме.
- Защищайте кожу от солнца. Используйте солнцезащитный крем с индексом SPF 30+, носите закрытую одежду и по возможности избегайте воздействия солнечных лучей.
- Ограничьте использование декоративной косметики на раздраженной коже.
- Избегайте применения средств для лечения акне, отпускаемых без рецепта. Хотя бугорки и сыпь могут быть похожи на акне, такие препараты могут вызывать сухость и раздражение и, следовательно, усугубить кожные проблемы.
Родственники пациента должны немедленно сообщить врачу или медсестре, если лекарственный препарат или средство по уходу за кожей вызывает пощипывание или жжение, если появляется сыпь или зуд, если симптомы ухудшаются или если отмечаются признаки инфекции. Перед применением нового средства для кожи всегда консультируйтесь с врачом.
Перед применением нового средства для кожи всегда консультируйтесь с врачом.
—
Дата изменения: апрель 2019 г.
6 причин, лечение и профилактика
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Medical News Today показывает только бренды и продукты, которые мы поддерживаем.
Наша команда тщательно изучает и оценивает рекомендации, которые мы делаем на нашем сайте. Чтобы установить, что производители продукта соблюдали стандарты безопасности и эффективности, мы:
- Оцените ингредиенты и состав: Могут ли они причинить вред?
- Проверьте все утверждения о пользе для здоровья: Соответствуют ли они существующим научным данным?
- Оцените бренд: Работает ли он добросовестно и соответствует ли он лучшим отраслевым практикам?
Мы проводим исследования, чтобы вы могли найти надежные продукты для вашего здоровья и хорошего самочувствия.
Зуд ладоней часто вызывается обычными кожными заболеваниями, но также может указывать на более серьезную проблему.
Согласно суеверию, зудящие левая и правая ладони символизируют, что человек собирается отдать или получить деньги.
Однако существуют законные медицинские причины, по которым у человека могут начать чесаться ладони.
В этой статье мы рассмотрим шесть возможных причин зуда ладоней:
- экзема рук
- аллергические реакции
- диабет
- реакции на лекарства
- цирроз печени
- нервные расстройства
В статье также обсуждаются способы облегчения ощущения зуда и предотвращения его повторного появления.
Зуд может раздражать независимо от того, где он возникает. Это может особенно раздражать руки, так как это может мешать выполнению повседневных задач.
Следующие состояния являются одними из наиболее распространенных причин зуда ладоней.
1. Экзема рук
По данным Национальной ассоциации по борьбе с экземой, около 10 процентов людей в Соединенных Штатах страдают экземой рук.
Это незаразное состояние может вызывать зуд ладоней, покраснение кожи, растрескивание, сухость и иногда образование волдырей.
Существует подтип экземы рук, называемый дисгидротической экземой, при которой у человека появляются маленькие зудящие волдыри, особенно на руках, а иногда и на ногах.
Люди, наиболее подверженные экземе рук, включают тех, кто работает в определенных профессиях, где руки подвергаются воздействию чрезмерной влаги или агрессивных химикатов.
Профессии, подверженные риску экземы рук, включают:
- общественное питание
- уборка
- парикмахерское дело
- здравоохранение
- механик
Лица с семейной историей экземы рук также подвержены повышенному риску заболевания.
2. Аллергические реакции
Иногда зуд ладоней является результатом многократного воздействия раздражителя или химического вещества, что в конечном итоге приводит к аллергической реакции. Это называется контактным дерматитом.
Это называется контактным дерматитом.
Аллергическая реакция может появиться через 48–96 часов после контакта с аллергеном.
Common allergens or irritants include:
- metals, such as rings and other jewelry
- perfumes
- latex gloves
- soaps
- disinfectants
- antiseptics or antibacterial substances
- dust and soil
- highly chlorinated water
Может потребоваться многократное воздействие, прежде чем разовьется аллергическая реакция. Это связано с тем, что через несколько раз организм начинает выделять вызывающие зуд гистамины, которые раздражают кожу.
3. Диабет
Если у человека диабет, слишком высокий уровень сахара в крови может вызвать сухость кожи и зуд.
Этот кожный зуд может проявляться с красными или телесными бугорками или без них на ладонях и других участках тела.
4. Реакции на лекарства
Иногда зуд ладоней может появиться в результате того, что человек проглотил, а не чего-то, с чем его руки соприкасались.
Когда у человека возникает легкая аллергическая реакция на новое лекарство, гистаминовые реакции в организме могут вызывать зуд.
Ладони, в частности, могут чесаться в этих случаях, потому что гистамин имеет тенденцию накапливаться в больших количествах в руках и ногах.
Человек должен поговорить со своим врачом перед прекращением приема рецептурного лекарства, если симптомы не являются серьезными.
5. Цирроз печени
Аутоиммунное заболевание, называемое первичным билиарным холангитом или первичным билиарным циррозом (ПБЦ), может вызывать зуд и появление пятен на ладонях.
ПБХ поражает желчные протоки, соединяющие печень с желудком. Желчь, которая перемещается между этими двумя органами, накапливается в печени, вызывая ее повреждение и рубцевание.
В дополнение к зуду ладоней у человека с этим расстройством могут наблюдаться:
- пятна на ладонях
- тошнота
- боль в костях
- диарея
- женщины темная моча
- желтуха чаще
24 Нет известной причины.

Больной ПБЦ может принимать рецептурное лекарство холестирамин (Questran) для уменьшения симптомов зуда.
6. Заболевания нервной системы
Иногда повреждение нервов рук в результате таких состояний, как диабет, может вызывать зуд ладоней.
Другие дисфункции нервов кисти могут иметь аналогичные последствия, включая синдром запястного канала.
При синдроме запястного канала давление на срединный нерв в руке вызывает онемение, слабость, зуд и боль в руках. Зуд или дискомфорт обычно начинаются в ладонях и чаще всего возникают ночью.
При подозрении на синдром запястного канала следует обратиться к врачу. Врач может порекомендовать избегать повторяющихся действий или носить бандаж для запястья. В крайних случаях хирургическое вмешательство позволяет уменьшить давление на срединные нервы.
Люди часто связывают последствия диабета с зудом ладоней и стоп.
Одно исследование 2010 года показало, что зуд является распространенным симптомом у людей с диабетом.
 Около 11,3% участников исследования, страдающих диабетом, сообщили о кожном зуде, но только 2,9% из выборки без диабета сообщили о том же.
Около 11,3% участников исследования, страдающих диабетом, сообщили о кожном зуде, но только 2,9% из выборки без диабета сообщили о том же.Диабет может вызвать кожный зуд по нескольким причинам:
- Диабетическая невропатия, тип повреждения нервов, с которым могут столкнуться люди с диабетом, может привести к повреждению нервных волокон в руках и ногах. Прежде чем произойдет это повреждение, организм высвобождает воспалительные химические вещества, называемые цитокинами, которые вызывают зуд.
- Осложнения диабета включают печеночную и почечную недостаточность, и обе они могут вызывать кожный зуд в качестве симптома.
- У человека может возникнуть аллергическая реакция на новое лекарство от диабета, что приведет к усилению зуда.
Если у человека с диабетом возникает кожный зуд, ему следует как можно скорее обратиться за лечением. Раздраженная, зудящая кожа более подвержена инфекциям, а диабет снижает способность человека бороться с инфекцией, если она возникает.
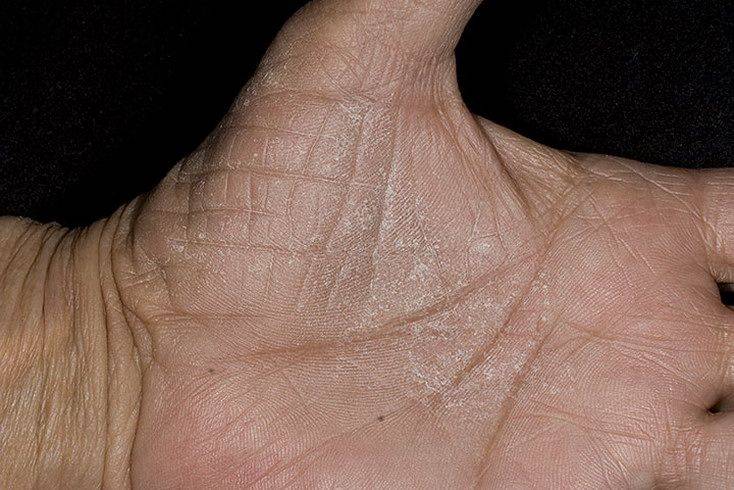
Поделиться на PinterestВажно поддерживать кожу рук увлажненной, особенно после их мытья.
Лечение зависит от основной причины зуда ладоней. Некоторые рекомендуемые процедуры включают:
Прохладная влажная ткань
Положив прохладную влажную ткань на ладони на 5-10 минут, можно уменьшить ощущение зуда. Пакет со льдом также может быть эффективным.
Стероиды для местного применения
Кортикостероиды могут уменьшить зуд и покраснение ладоней во время обострения. Их можно купить без рецепта или получить по рецепту.
Избегайте слишком регулярного использования стероидных кремов, так как они могут вызвать истончение кожи.
Частое увлажнение
Частое увлажнение помогает уменьшить зуд. Хранение увлажняющего крема в холодильнике может сделать эту процедуру еще более эффективной.
Если зуд вызван экземой, увлажнение может быть особенно важным после мытья или когда руки становятся особенно сухими.

Национальная ассоциация по борьбе с экземой перечисляет на своем веб-сайте некоторые рекомендуемые увлажняющие продукты, солнцезащитные кремы и бытовые чистящие средства.
Увлажняющие средства можно приобрести в супермаркетах, аптеках и в Интернете.
Терапия ультрафиолетовым светом
Человек с экземой рук или сильным раздражением может реагировать на терапию ультрафиолетовым светом. Помещение рук под специальное освещение, испускающее ультрафиолетовые лучи типа А, может помочь уменьшить симптомы.
Поделиться на Pinterest Ношение перчаток поможет защитить руки от химикатов и моющих средств.
Если у человека имеется такое заболевание, как контактный дерматит или экзема рук, избегание известных триггеров этого состояния может помочь предотвратить обострение.
Если причина зуда неизвестна, возможно, стоит провести кожный тест перед использованием любых новых лосьонов или кремов для рук. Нанесите продукт на небольшой участок кожи и оставьте на ночь, чтобы убедиться, что он не вызывает реакции.

Другие шаги, которые могут предотвратить зуд ладоней, включают:
- Избегайте использования перчаток из синтетических тканей. Хлопковые перчатки должны мягче воздействовать на кожу.
- Мытье рук теплой водой. Избегайте слишком горячей или холодной воды.
- Использование мыла или моющих средств без запаха для мытья рук.
- Нанесение увлажняющего крема сразу после сушки рук. Те, у которых более высокое содержание масла, с большей вероятностью удерживают влагу.
- Использование увлажняющего крема, рекомендованного Национальным обществом по борьбе с экземой.
- Ношение защитных перчаток при выполнении работ по дому или при работе с химикатами или моющими средствами. Человек может носить хлопчатобумажные перчатки внутри латексных перчаток, чтобы предотвратить раздражение от латекса.
- Избегайте дезинфицирующих средств для рук на гелевой основе, так как они часто содержат высокие концентрации высушивающего спирта.
Увлажнение кожи и избегание раздражителей может помочь при большинстве причин зуда ладоней.

Если человек испытывает зуд в ладонях наряду с такими симптомами, как затрудненное дыхание, ему следует немедленно обратиться к врачу. Это может указывать на кожную реакцию, которая приводит к анафилаксии или затрудненному дыханию.
Если причина зуда ладоней неизвестна, следует обратиться к врачу, чтобы выяснить причину. Затем врач может порекомендовать лучший курс лечения.
Зуд предплечий: причины и методы лечения
Зуд предплечий обычно не вызывает беспокойства. Предплечья могут чесаться из-за аллергической реакции, или зуд может быть симптомом основного заболевания, такого как псориаз или экзема.
Лучшее средство от зуда предплечий зависит от причины дискомфорта. Если человек не уверен в причине, ему следует обратиться к врачу.
Несколько распространенных проблем могут вызвать зуд предплечий. Продолжайте читать, чтобы узнать больше о возможных причинах и способах их лечения.
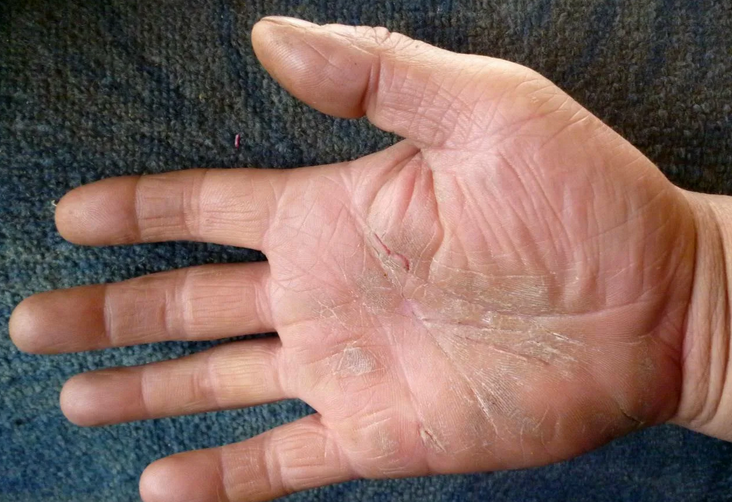
Поделиться на Pinterest Брахиорадиальный зуд — возможная причина зуда предплечий.
Брахиорадиальный зуд — это хроническое состояние, вызывающее ощущение жжения или зуда в предплечьях. В редких случаях эти ощущения могут распространяться на шею и плечи.
Хотя плечелучевой зуд может возникнуть у любого человека, он чаще всего встречается у белых женщин среднего возраста.
Медицинское сообщество до сих пор не знает, что вызывает это состояние, но исследования показывают, что плечелучевой зуд возникает либо из-за повторяющихся солнечных повреждений, либо из-за защемления нервных корешков, вызванного дегенеративным заболеванием позвоночника.
Продолжительное воздействие солнечных лучей в течение короткого периода времени может вызвать симптомы. Люди, живущие в более холодном климате, часто находят облегчение от симптомов в более прохладные месяцы, когда меньше солнечного света.
Брахиорадиальный зуд не вызывает следов или пятен на коже. Однако это может привести к тому, что человек будет много чесаться, что может привести к изменениям кожи, таким как потемнение и утолщение кожи.
Лечение
Любой человек с брахиорадиальным зудом должен ограничить воздействие солнечного света. Могут помочь местные кремы и мази, например, содержащие кортикостероиды или капсаицин.
человек также может извлечь выгоду из пероральных препаратов, таких как:
- Габапентин
- Гидроксизин (атаракс)
- Амитриптилин (elavil)
- Рисперидон (Risperdal)
- CHLORPROMAZAZAZINE (LARGACTIL)
. .... - .
- . (FDA) не одобрило какие-либо методы лечения брахиорадиального зуда, и врачам и исследователям еще предстоит полностью понять это состояние.
В результате любой, кто использует лекарство, указанное выше, для лечения брахиорадиального зуда, будет делать это не по прямому назначению.
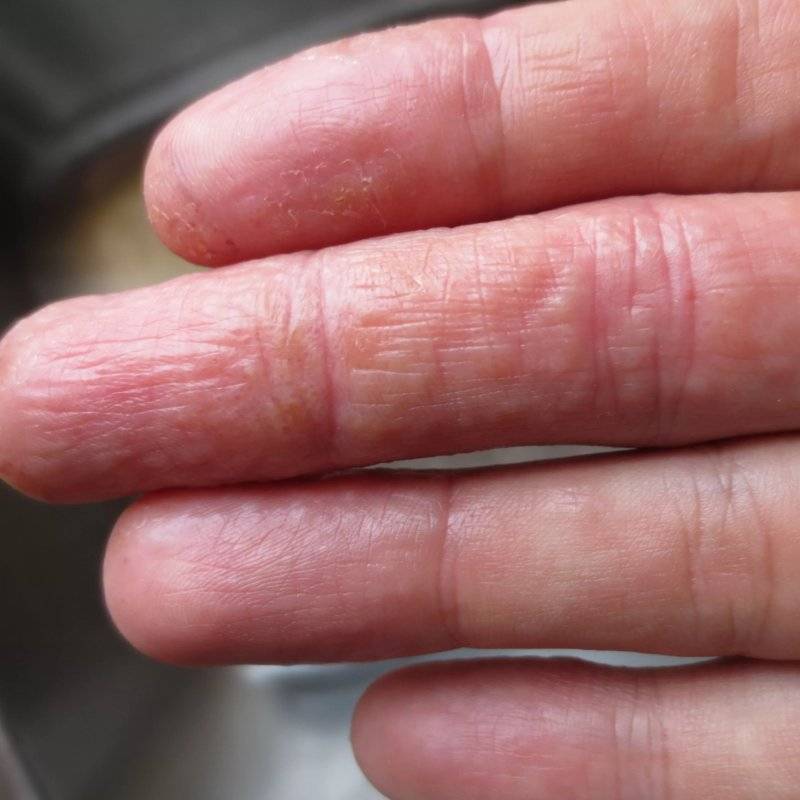
Поделиться на PinterestУ человека с псориазом кожа может быть сухой, чешуйчатой и красной.
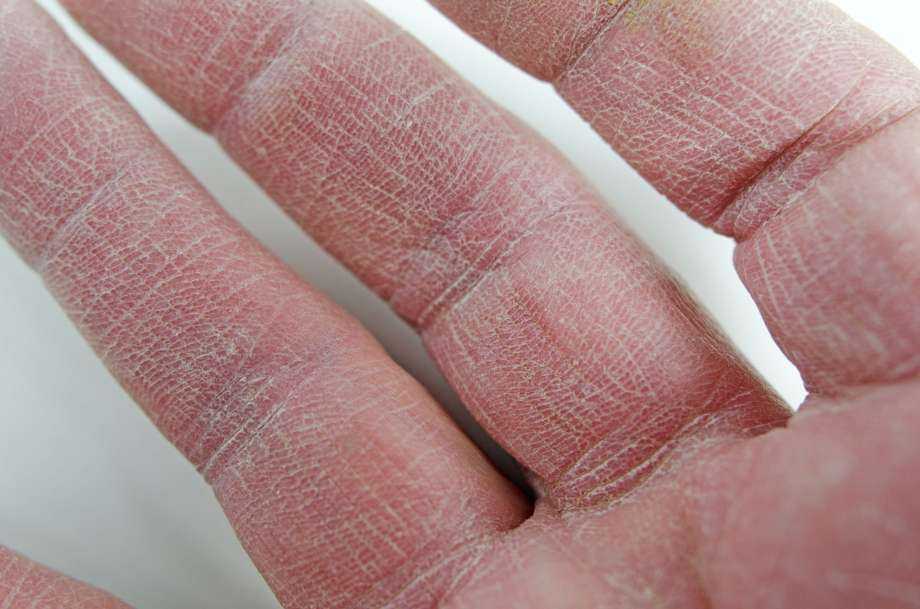
Псориаз — это хроническое воспалительное заболевание, возникающее в результате нарушения функции иммунной системы.
Псориаз вызывает резкое увеличение выработки клеток кожи в организме, что приводит к образованию сухих, шелушащихся и красных бляшек на коже. Бляшки иногда зудят.
Хотя это чаще всего встречается вокруг коленей, локтей, нижней части спины и кожи головы, оно также может появиться на предплечьях.
Помимо воздействия на кожу, псориаз может вызывать появление ямок и другие изменения ногтей. Кроме того, он может поражать суставы и вызывать псориатический артрит.
Лечение
Лечение псориаза может включать комбинацию кремов, гелей или мазей для местного применения, светотерапии и пероральных или инъекционных препаратов.
Some typical oral medications for psoriasis include:
- acitretin (Soriatane)
- cyclosporine (Neoral)
- methotrexate
- apremilast (Otezla)
Some typical topical treatments include:
- corticosteroids
- calcineurin inhibitors
- аналоги витамина D, такие как кальципотриен (Дайвонекс)
- ретиноиды для местного применения, такие как тазаротен (Тазорак)
Люди должны учитывать, что лечение псориаза ингибиторами кальциневрина представляет собой использование не по назначению.
Биологические препараты или биопрепараты также являются популярными средствами лечения псориаза. Некоторые варианты включают:
- адалимумаб (Хумира)
- секукинумаб (Козентикс)
- иксекизумаб (Тальц)
- устекинумаб (Стелара)
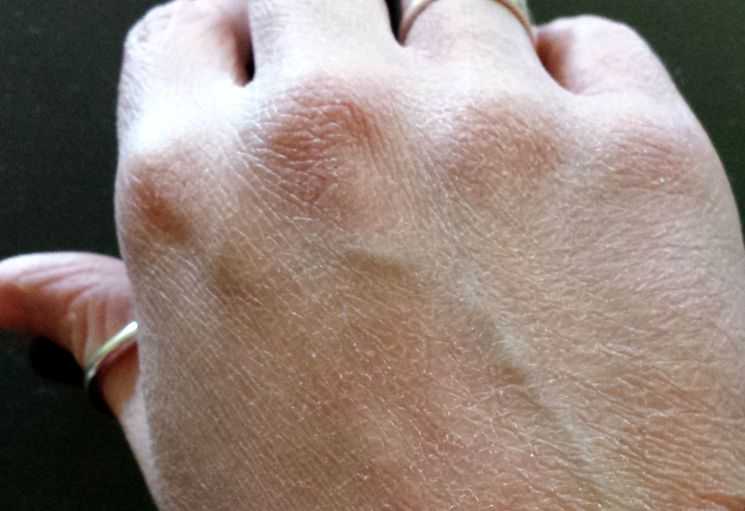
Экзема, также известная как атопический дерматит, представляет собой состояние, при котором кожа краснеет и зудит.
Если человек поцарапает пораженную кожу, она утолщается, краснеет и может усилиться зуд.
Экзема не заразна и может длиться долго. Люди с экземой могут также страдать астмой и сенной лихорадкой.
Исследователям еще предстоит установить точную причину экземы. Однако они считают, что это может быть связано с факторами окружающей среды и генетическими факторами.
Лечение
Человек часто может облегчить некоторые симптомы экземы с помощью:
- использования мягкого мыла
- ограничения продолжительности душа и ванны
- купания в прохладной или теплой воде увлажняющий крем
- регулярное увлажнение кожи
Тем не менее, местные стероиды являются основой лечения экземы.
 Другие методы лечения включают световую терапию, пероральные иммунодепрессанты и инъекционный препарат под названием дупилумаб (Dupixent).
Другие методы лечения включают световую терапию, пероральные иммунодепрессанты и инъекционный препарат под названием дупилумаб (Dupixent).Контактный дерматит вызывает появление зудящей, опухшей, красной сыпи на коже. Это может быть:
- раздражающий контактный дерматит, когда он возникает в результате контакта с раздражителем
- аллергический контактный дерматит, когда сыпь является реакцией на аллерген
Раздражителем может быть вода, если человек моет руки также часто, например.
Ядовитый плющ является примером аллергического контактного дерматита. В зависимости от причины аллергический контактный дерматит может пройти в течение 1–3 недель, если человек избегал контакта с аллергеном.
Некоторые дополнительные симптомы могут включать:
- волдыри
- сухость кожи
- ощущение жжения или зуда
- трещины на коже
Лечение
. Основными методами лечения являются местные стероиды и избегание контакта с аллергеном.
Лечение раздражающего контактного дерматита включает устранение раздражителя, лечение воспаления местными стероидами и восстановление кожного барьера с помощью другого местного продукта, такого как мазь на основе вазелина.
Некоторым людям также помогают пероральные препараты, в том числе:
- антигистаминные препараты, вызывающие сонливость
- кортикостероиды
- антибиотики, если инфекция возникла в результате повреждения кожи на месте сыпи обратиться за медицинской помощью, если они испытывают спутанность сознания или затрудненное дыхание.
Причина зуда предплечий редко бывает серьезной.
Однако, если у человека наблюдаются какие-либо из следующих симптомов, ему следует обратиться за неотложной медицинской помощью, поскольку у него может быть тяжелая аллергическая реакция.
Симптомы, на которые следует обратить внимание, включают:
- отек лица или горла
- спутанность сознания
- затрудненное дыхание
Человек также может захотеть обратиться к врачу, если он не знает причину зуда.