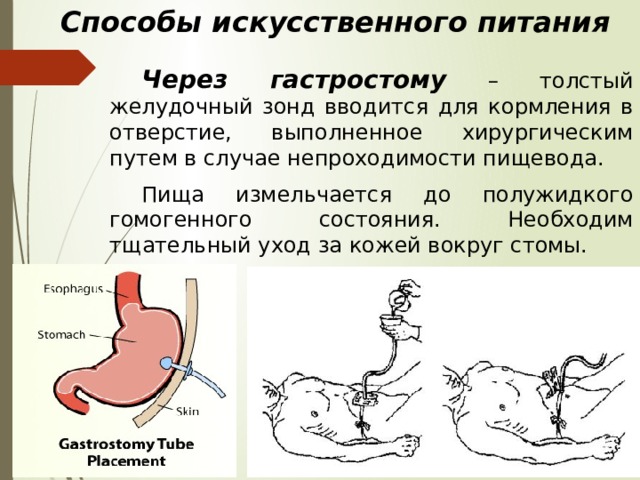
Что такое зондовое питание. Какие бывают виды зондов для кормления. Когда показано зондовое питание. Как устанавливают различные типы зондов. Какие возможны осложнения при зондовом кормлении.
Что такое зондовое питание
Зондовое питание — это способ обеспечения пациента питательными веществами с помощью специальных трубок (зондов), введенных в желудочно-кишечный тракт. Оно применяется, когда человек не может принимать пищу обычным способом через рот или не получает достаточно питательных веществ.
Виды зондов для кормления
Существует несколько основных видов зондов для кормления:
- Назогастральный зонд — вводится через нос в желудок
- Назоеюнальный зонд — вводится через нос в тонкий кишечник
- Гастростомический зонд — устанавливается непосредственно в желудок через переднюю брюшную стенку
- Еюностомический зонд — устанавливается напрямую в тонкий кишечник
Выбор типа зонда зависит от состояния пациента и предполагаемой длительности зондового питания.
Показания к зондовому питанию
Основные показания для установки зонда и проведения энтерального питания:
- Нарушения глотания (например, после инсульта)
- Тяжелая степень истощения
- Обширные ожоги
- Травмы головы и шеи
- Кома или бессознательное состояние
- Болезнь Паркинсона, Альцгеймера
- Некоторые хирургические вмешательства
- Химиотерапия и лучевая терапия
Техники установки зондов для питания
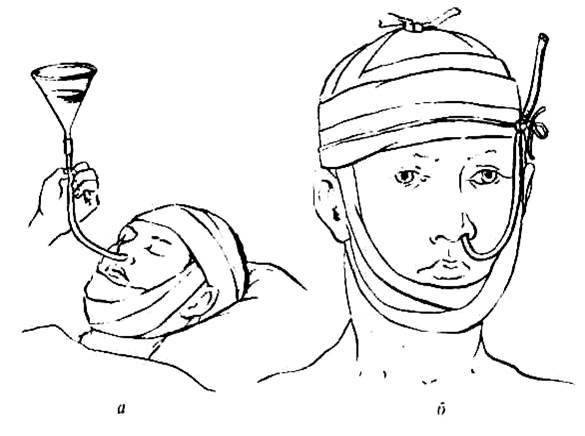
Установка назогастрального зонда
Это наиболее простой способ. Гибкая трубка вводится через носовой ход, проводится по пищеводу и устанавливается в желудке. Правильность положения проверяется рентгенологически.
Чрескожная эндоскопическая гастростомия (ЧЭГ)
При этой процедуре:
- Проводится эндоскоп через рот в желудок
- Желудок наполняется воздухом
- На передней брюшной стенке делается небольшой разрез
- Через разрез в желудок вводится гастростомическая трубка
- Положение трубки фиксируется изнутри и снаружи
Открытая гастростомия
Выполняется хирургическим путем через разрез на животе. Часть желудка подшивается к передней брюшной стенке и в нее вставляется трубка для кормления.
Возможные осложнения зондового питания
При проведении зондового питания могут возникнуть следующие осложнения:
- Инфекция в месте установки зонда
- Смещение или закупорка зонда
- Аспирационная пневмония
- Повреждение слизистой оболочки пищевода или желудка
- Кровотечение
- Нарушение электролитного баланса
Для минимизации рисков осложнений необходим тщательный уход за зондом и контроль его положения.
Преимущества зондового питания
Несмотря на возможные осложнения, зондовое питание имеет ряд важных преимуществ:
- Обеспечивает полноценное питание при невозможности естественного приема пищи
- Позволяет избежать тяжелого истощения
- Способствует более быстрому выздоровлению
- Улучшает качество жизни пациентов с нарушениями глотания
- Дает возможность вводить лекарства, если пациент не может их глотать
Уход за зондом для кормления
Правильный уход за зондом крайне важен для предотвращения осложнений:
- Ежедневная обработка кожи вокруг места установки зонда
- Промывание зонда до и после каждого кормления
- Контроль положения зонда перед каждым кормлением
- Поддержание полусидячего положения пациента во время и после кормления
- Регулярная замена зонда согласно рекомендациям врача
Особенности питания через зонд
При проведении зондового питания важно учитывать следующие моменты:
- Использование специальных смесей для энтерального питания
- Постепенное увеличение объема и концентрации смеси
- Соблюдение скорости введения питательной смеси
- Контроль баланса жидкости и электролитов
- Мониторинг состояния пациента и его массы тела
Роль медицинского персонала в проведении зондового питания
Успешное проведение зондового питания требует слаженной работы медицинской команды:
- Врач назначает зондовое питание и контролирует его проведение
- Медсестры осуществляют уход за зондом и проводят кормление
- Диетолог рассчитывает необходимый состав и объем питательной смеси
- Логопед оценивает возможность возвращения к обычному приему пищи
Заключение
Зондовое питание — эффективный метод нутритивной поддержки пациентов, которые не могут питаться естественным путем. При правильном проведении оно позволяет обеспечить организм необходимыми питательными веществами и способствует выздоровлению. Однако этот метод требует тщательного контроля и соблюдения всех правил ухода за зондом для минимизации возможных осложнений.
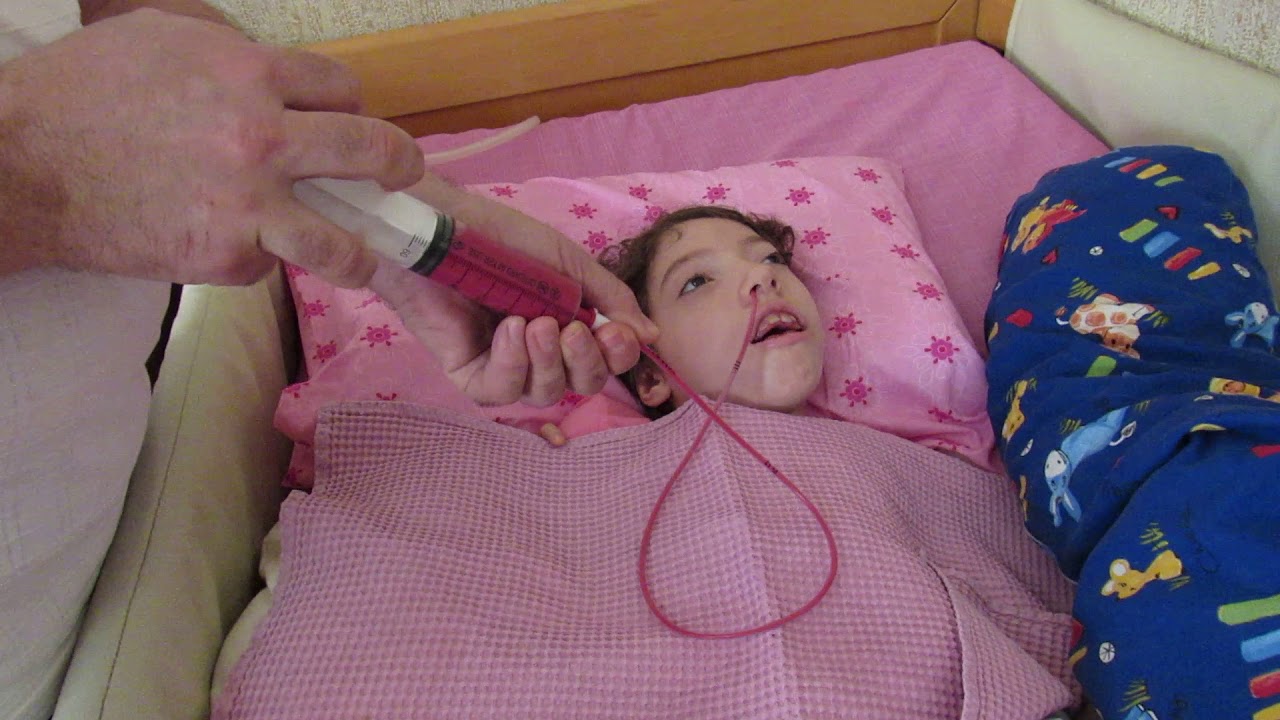
Кормление через зонд лежачих и тяжелобольных пациентов в Екатеринбурге
У маломобильных и лежачих пациентов, перенесших тяжелое заболевание, нередко нарушены глотательная и жевательная функции. Недостаток питания приводит к осложнениям, замедляя процесс реабилитации. Чтобы не допустить усугубления критического состояния, врачи рекомендуют организовать кормление через зонд.
Показания для питания лежачего через зонд
Питание для лежачих больных необходимо при следующих показаниях:
- крайняя степень истощения;
- обширные ожоги тела;
- психические расстройства, при которых человек не употреблял пищу более 7 дней;
- осложнения инсульта;
- перенесенные черепно-мозговые травмы, повреждения шейного отдела;
- кома;
- бессознательное сознание;
- болезнь Паркинсона, Альцгеймера;
- хирургические вмешательства;
- резекция кишечника.
Принятие пищи через зонд абсолютно безопасно для человека. Несмотря на то, что пациент не способен временно питаться самостоятельно, он получает весь комплекс питательных веществ, включая витамины и минералы.
Несмотря на то, что пациент не способен временно питаться самостоятельно, он получает весь комплекс питательных веществ, включая витамины и минералы.
Процесс зондового питания
Питание через зонд может проводиться только в условиях стационара под наблюдением специалиста. Процесс выглядит следующим образом:
- Пациента усаживают вертикально под углом в 30°.
- Гибкая трубка вводится через нос или двенадцатиперстную кишку.
- Смесь поддается частями или вливается непрерывно (положение зонда непрерывно контролируется).
- После завершения приема пищи зонд промывается водой.
- Больной остается в вертикальном положении 60 минут (это необходимо для предупреждения развития пневмонии).
Многие осложнения при кормлении лежачих пациентов проходят бессимптомно. Поэтому состояние больного нужно постоянно контролировать.
Рацион питания в паллиативном центре «Забота
Паллиативный центр «Забота» заботится о состоянии постояльцев и использует для питания специализированные смеси:
- Питательные модули.
 Содержат стандартный состав, включающий белки, жиры, углеводы. Могут использоваться самостоятельно или дополняться другими смесями.
Содержат стандартный состав, включающий белки, жиры, углеводы. Могут использоваться самостоятельно или дополняться другими смесями. - Полимерные смеси. Полностью обеспечивают организм питательными веществами. Существуют лактозные и безлактозные рационы.
- Специализированные рационы. Применяются для больных, имеющие трудности с усвоением сложного белка. Содержат в своей основе гидролизованный белок или аминокислоты.
Тип кормления подбирается врачом. Учитывается состояние пациента, его возраст, наличие нарушений всасываемости.
Врачи центра «Забота» помогут ускорить реабилитацию тяжелобольного, подобрав оптимальный состав смеси. Организованное питание лежачих больных позволит избежать критических состояний и повысить выживаемость. Обратитесь за помощью сегодня.
Помогите своему близкому
Оставьте свой номер, мы вам перезвоним и ответим на все вопросы по поводу платной паллиативной помощи
Как к Вам обратиться
Ваш номер телефона
Я соглашаюсь с условиями обработки персональных данныхПитание через зонд (установленный, в основном, через нос в желудок или непосредственно в желудок) у людей с муковисцидозом
 Пожалуйста, нажмите здесь, чтобы увидеть последнюю версию этого обзора на английском языке.
Пожалуйста, нажмите здесь, чтобы увидеть последнюю версию этого обзора на английском языке.Вопрос обзора
Мы планировали провести обзор доказательств о влиянии зондового кормления (либо через нос, либо через желудок) у людей с муковисцидозом.
Актуальность
Муковисцидоз — наследственное заболевание, которое приводит к повреждению легких и поджелудочной железы (орган, необходимый для получения химических веществ, которые помогают переваривать пищу). Людям с муковисцидозом часто необходимо больше калорий для того, чтобы достигнуть хорошего статуса питания, так как у них пища недостаточно хорошо усваивается, и они сжигают больше энергии в покое и при дыхании, чем люди, которые не имеют муковисцидоза. У них также часто плохой аппетит. Добавки часто дают через зонд, который устанавливают либо через нос в желудок (назогастральное питание), либо непосредственно в желудок (питание через гастростому), часто в течение ночи, но иногда в течение дня тоже.
Дата поиска
Мы провели последний поиск доказательств 13 февраля 2015 года.
Характеристика исследований
Мы нашли 38 испытаний, но ни одно из испытаний не распределило добровольцев в различные группы лечения полностью рандомизированно для сравнении эффектов зондового питания с его отсутствием по крайней мере в течение месяца.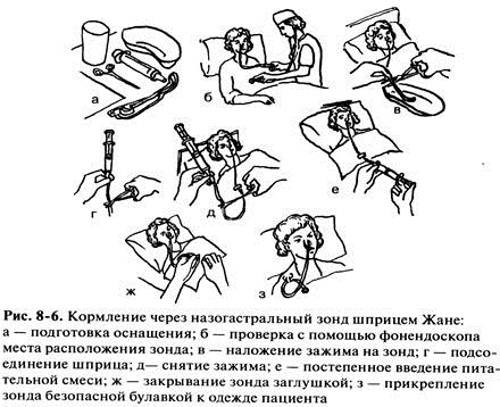 Поэтому мы не включили ни одно испытание в этот обзор.
Поэтому мы не включили ни одно испытание в этот обзор.
Основные результаты
В идеале необходимы дополнительные исследования для сравнения зондового питания с приемом пероральных добавок и с нормальной диетой. Новые испытания должны также обратить внимание на то, когда должно быть начато зондовое питание для достижения наилучших результатов. Эти испытания могут быть трудны для проведения, так как можно нанести вред, не обеспечив людей дополнительными калориями, которые им необходимы, и когда они им необходимы.
Заметки по переводу:
Перевод: Кораблева Анна Александровна. Редактирование: Зиганшина Лилия Евгеньевна. Координация проекта по переводу на русский язык: Cochrane Russia — Кокрейн Россия (филиал Северного Кокрейновского Центра на базе Казанского федерального университета). По вопросам, связанным с этим переводом, пожалуйста, обращайтесь к нам по адресу: [email protected]
Зонд для питания — StatPearls — NCBI Bookshelf
Продолжение обучения
Зонды для питания — это трубки, которые вводятся в желудочно-кишечный тракт для обеспечения пациента энтеральным питанием или для декомпрессии. Трубки бывают разных размеров, длины и материалов, в зависимости от долговечности трубки, способа размещения и местоположения. В этом упражнении описываются различные типы зондов для кормления и рассматривается роль межпрофессиональной команды в оценке и лечении пациентов, которым вводятся зонды для кормления.
Трубки бывают разных размеров, длины и материалов, в зависимости от долговечности трубки, способа размещения и местоположения. В этом упражнении описываются различные типы зондов для кормления и рассматривается роль межпрофессиональной команды в оценке и лечении пациентов, которым вводятся зонды для кормления.
Цели:
Описание различных типов процедур с использованием зонда для питания и конкретных показаний к ним.
Опишите различия между различными методами установки зонда для питания.
Кратко опишите возможные осложнения при установке зонда для питания.
Опишите стратегии межпрофессиональной команды для улучшения координации помощи и коммуникации, чтобы улучшить уход за пациентами с зондовым питанием и улучшить их результаты.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Питательные зонды представляют собой зонды, которые в основном вводятся в желудочно-кишечный тракт (ЖКТ) для обеспечения пациента энтеральным питанием, хотя их также можно использовать для декомпрессии желудочно-кишечного тракта.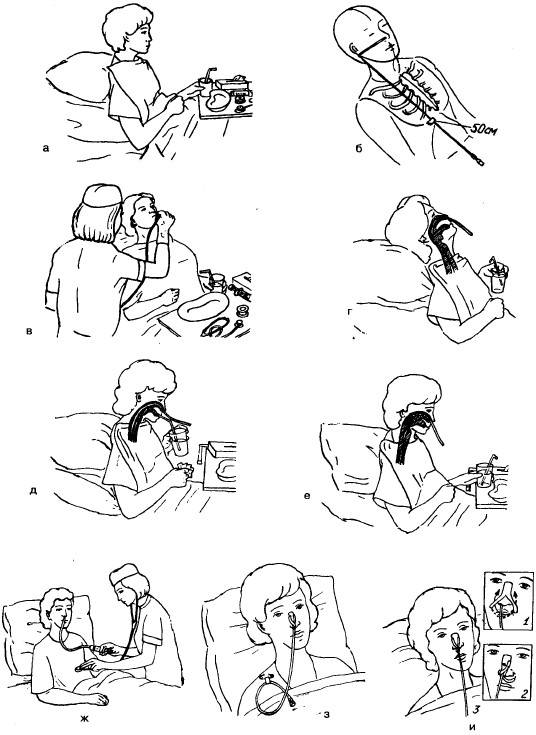 Трубки бывают разных размеров, длины и материалов, в зависимости от долговечности трубки, способа размещения и местоположения. Когда пациент не может принимать какие-либо или достаточно калорийные продукты через рот, может возникнуть тяжелая недостаточность питания, которая в конечном итоге будет препятствовать заживлению и способствовать развитию критического состояния. Зонд для питания является отличным вариантом для обеспечения пациента энтеральным питанием и может быть выполнен разными способами.
Трубки бывают разных размеров, длины и материалов, в зависимости от долговечности трубки, способа размещения и местоположения. Когда пациент не может принимать какие-либо или достаточно калорийные продукты через рот, может возникнуть тяжелая недостаточность питания, которая в конечном итоге будет препятствовать заживлению и способствовать развитию критического состояния. Зонд для питания является отличным вариантом для обеспечения пациента энтеральным питанием и может быть выполнен разными способами.
Анатомия и физиология
Перед установкой чрескожной или открытой гастростомы важно, чтобы практикующий врач рассмотрел анатомию желудка и окружающих областей. Желудок разделен на различные анатомические части. Гастроэзофагеальное соединение – это точка, в которой пищевод встречается с желудком. Дно желудка — верхняя часть, лежащая ближе всего к диафрагме. Привратник — это клапан, который ведет из желудка в двенадцатиперстную кишку. Рядом с привратником находится антральный отдел, а остальная часть тела называется телом.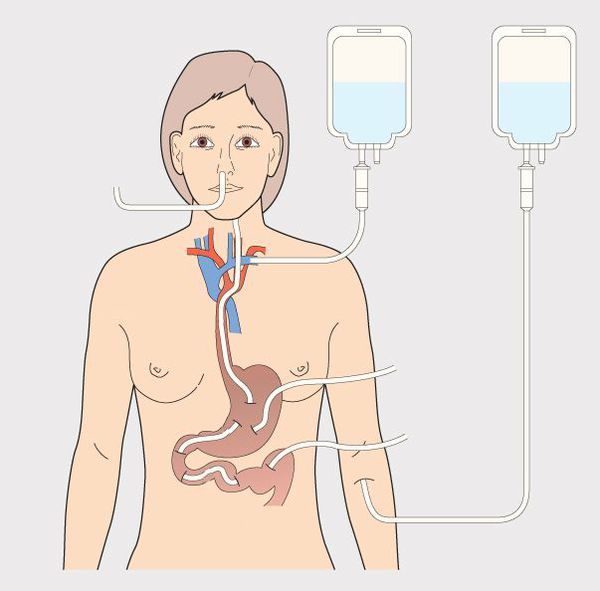 В идеале зонд для кормления помещают в переднюю часть тела желудка.
В идеале зонд для кормления помещают в переднюю часть тела желудка.
К большой кривизне прикрепляется большой сальник, который образует желудочно-ободочную связку и прикрепляется к поперечно-ободочной кишке. Близость к которому необходимо учитывать, особенно при установке чрескожной гастростомической трубки.
Чрезвычайно важна не только нормальная анатомия, но и рассмотрение вариантов нормы. У человека с гепатомегалией левая доля печени может пересекать среднюю линию. Хотя предоперационная визуализация не требуется, при наличии предыдущей визуализации рекомендуется просмотреть ее перед выполнением процедуры с зондом для питания. Кроме того, крайне важно, чтобы практикующий врач ознакомился с хирургическим анамнезом пациента и провел тщательный осмотр брюшной полости.
Показания
В первую очередь следует определить продолжительность периода времени, в течение которого пациенту потребуется зонд для энтерального питания. Если пациент будет нуждаться в энтеральном питании только в течение короткого периода времени или если продолжительность времени неизвестна, может быть установлена временная трубка для питания. Это чаще всего используется для обеспечения энтерального питания пациентов, которым требуется интубация и искусственная вентиляция легких и, следовательно, которые не могут глотать. Эта трубка чаще всего представляет собой гибкую трубку диаметром 8-12 французских каналов, вводимую перорально или через ноздрю, кончик которой заканчивается в желудке или тощей кишке. Расположение дистального кончика чаще всего подтверждается обычным рентгеновским снимком.
Это чаще всего используется для обеспечения энтерального питания пациентов, которым требуется интубация и искусственная вентиляция легких и, следовательно, которые не могут глотать. Эта трубка чаще всего представляет собой гибкую трубку диаметром 8-12 французских каналов, вводимую перорально или через ноздрю, кончик которой заканчивается в желудке или тощей кишке. Расположение дистального кончика чаще всего подтверждается обычным рентгеновским снимком.
Необходимость в длительном энтеральном питании, обычно более 30 дней, часто устраняется установкой гастростомической трубки. Дисфагия или неспособность глотать без аспирации перорального приема пищи является одной из наиболее распространенных причин этого, а также недоедания от умеренной до тяжелой степени.[1] Реже используют гастростому для фиксации или пексии желудка к передней брюшной стенке после вправления или пластики парапищеводной грыжи для предотвращения вклинения желудка в грудную клетку.
Гастростомические трубки короче описанных выше назоэнтеральных трубок, но имеют больший диаметр 18-20 фр. Гастростомические трубки обычно изготавливаются из более гибкого материала, поскольку их можно оставлять на месте в течение более длительного времени.
Гастростомические трубки обычно изготавливаются из более гибкого материала, поскольку их можно оставлять на месте в течение более длительного времени.
Гастроеюнальные трубки представляют собой двухпросветные трубки, один из которых заканчивается в желудке, а другой — в тощей кишке. Они часто показаны, если пациенту требуется декомпрессия желудочного отдела и кормление через просвет тощей кишки. Чаще всего они устанавливаются под рентгеноскопическим контролем, но могут быть выполнены с помощью эндоскопии в руках опытного врача.
Тощекишечное или постпилорическое кормление также показано при анатомических изменениях, таких как операции Бильрота II или Уиппла, обструкция выходного отдела желудка, гастропарез, рецидивирующая аспирация, тяжелый панкреатит, гиперемезис беременных, проксимальный тонкокишечный свищ, послеоперационный анастомотический стеноз желудочно-кишечного тракта. ]
Противопоказания
Нежелание пациента или семьи дать согласие всегда является абсолютным противопоказанием для любой плановой процедуры.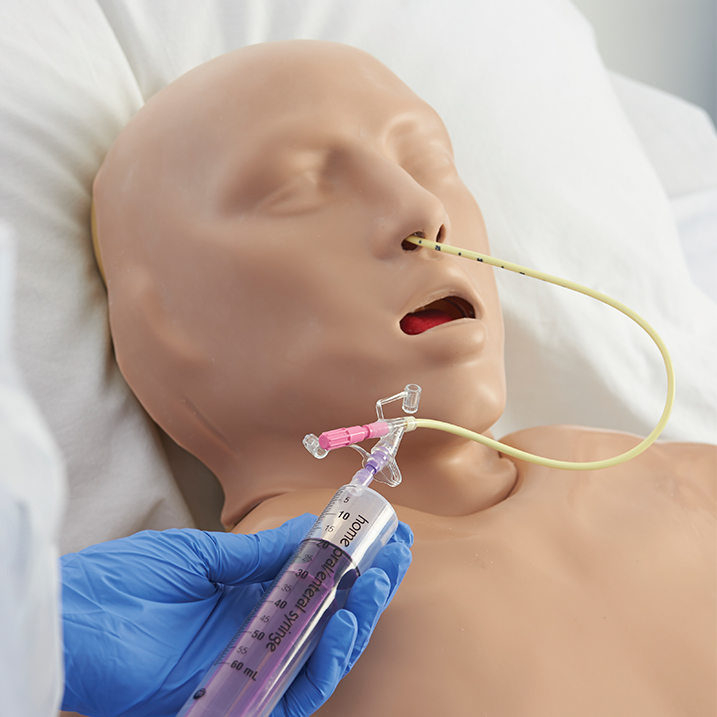 Другие противопоказания включают гемодинамическую нестабильность, сепсис, серьезное нарушение свертывания крови, которое не поддается коррекции, тяжелый асцит, перитонит, инфекцию брюшной стенки вблизи места планируемого введения и перитонеальный карциноматоз.
Другие противопоказания включают гемодинамическую нестабильность, сепсис, серьезное нарушение свертывания крови, которое не поддается коррекции, тяжелый асцит, перитонит, инфекцию брюшной стенки вблизи места планируемого введения и перитонеальный карциноматоз.
Если у пациента имеется обструкция выходного отдела желудка, тяжелый гастропарез или изменения анатомии в анамнезе, такие как предшествующая операция по Ру или гастрэктомия, хирургу следует рассмотреть постпилорический энтеральный доступ, поскольку гастростомия противопоказана [1].
Подготовка
Установка зонда для питания обычно является плановой процедурой. Может быть несколько случаев, когда хирург решит установить зонд для питания одновременно с неотложной процедурой, если ожидается длительное кормление через зонд, но это не так часто. Таким образом, пациент должен быть оптимизирован с медицинской точки зрения, по возможности, должна проводиться антикоагулянтная терапия. Перед процедурой анестезиолог должен осмотреть и оценить состояние пациента, поскольку эти пациенты обычно находятся на дому, что позволяет решить любые предоперационные проблемы до процедуры. Пациент должен быть оставлен после полуночи перед процедурой. Если пациент получает питание через назоэнтеральный или ротоэнтеральный зонд, то и это кормление через зонд следует приостановить.
Пациент должен быть оставлен после полуночи перед процедурой. Если пациент получает питание через назоэнтеральный или ротоэнтеральный зонд, то и это кормление через зонд следует приостановить.
Техника
Открытая гастростомия Штамма
Выполняется надпупочный разрез, обычно по средней линии. Визуализируется передняя париетальная брюшина желудка. Место на передней части желудка выбирают таким образом, чтобы желудок можно было подтянуть к передней брюшной стенке без натяжения. Затем отделяют сальник от большой кривизны, чтобы уменьшить натяжение вниз. Накладывают 2-3 концентрических кисетных шва толстым постоянным швом на место, выбранное на желудке для гастростомы, и создают гастростому.[3] Разрез делается на передней брюшной стенке в соответствующем месте для питательного зонда; питательная трубка проводится через разрез и гастростому.
Несъемные швы также могут быть наложены для фиксации желудка к передней брюшной стенке. Затем брюшную полость закрывают и к коже прикрепляют зонд для кормления.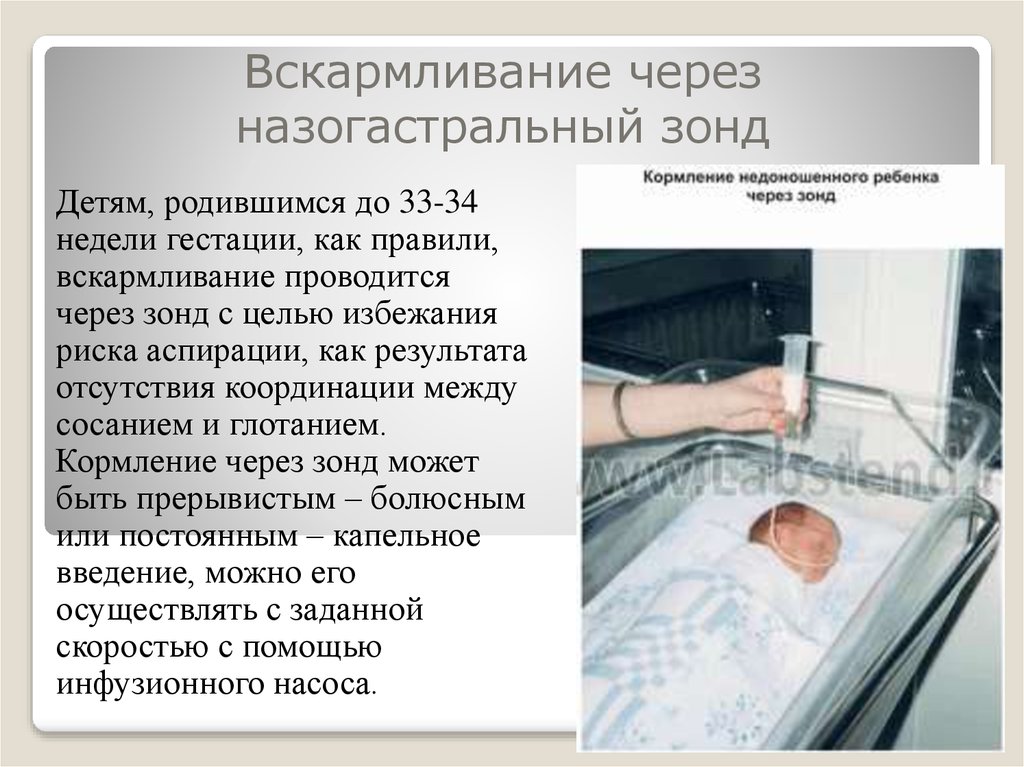
Открытая еюностомия по Витцелю
Описаны многочисленные варианты техники еюностомического зондового питания; тем не менее, еюностомический питательный зонд Witzel является наиболее общепринятым методом. Выявляется связка Трейца, что свидетельствует о переходе двенадцатиперстной кишки в тощую кишку. Сегмент тощей кишки примерно на 30 см дистальнее связки Трейтца затем выбирается для создания еюностомического питательного зонда; петля кишки должна быть подвижной. Затем питательную трубку проводят через разрез передней брюшной стенки в выбранном месте. На противобрыжеечном крае тощей кишки накладывают кисетный шов и производят энтеротомию с выводом трубки в просвет дистально. Затем создается туннель Витцеля с узловыми постоянными швами, при этом серозно-мышечные швы накладываются перпендикулярно питательной трубке, чтобы изолировать стенку кишечника над питательной трубкой. Затем тощую кишку прикрепляют к брюшной стенке в месте входа катетера.
Размещение лапароскопической трубки для питания
Описано множество вариантов лапароскопических подходов.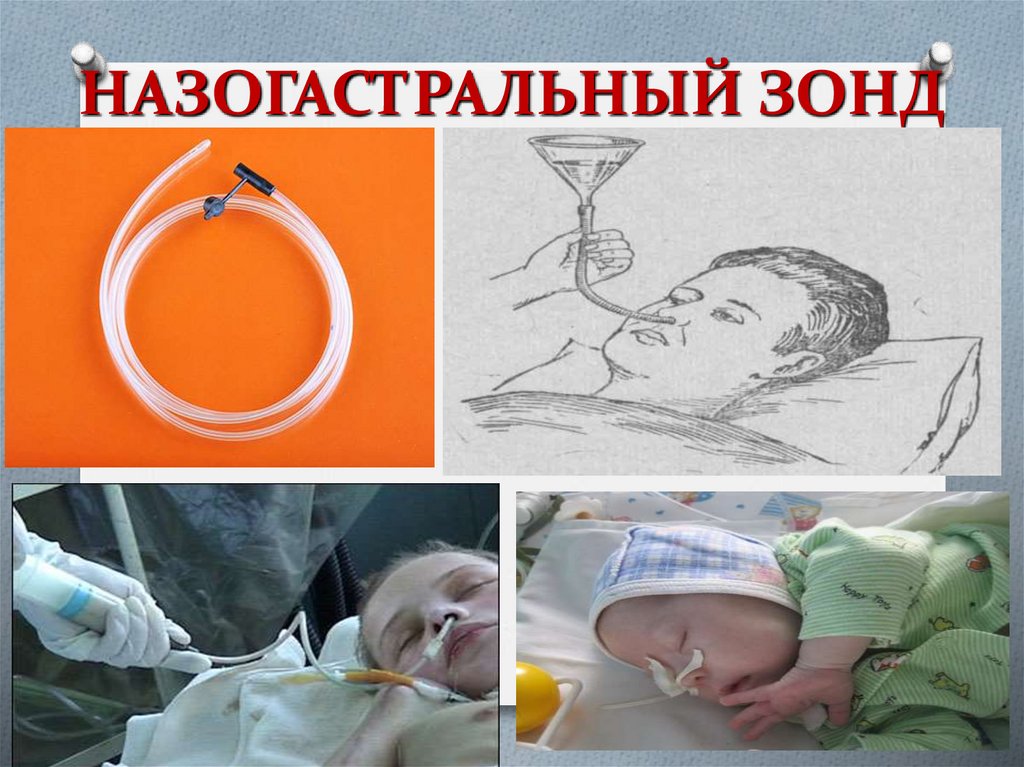 Устанавливаются порты и достигается пневмоперитонеум. Затем желудок подтягивают к передней брюшной стенке и выбирают место для размещения трубки. Затем с помощью шелкового шва 2-0 формируют кисетную нить вокруг этой области. Затем с помощью электрокоагуляции делают небольшую гастротомию в центре кисетного шнура. Затем питательную трубку вводят через переднюю брюшную стенку в гастротомию, туго завязывая кисетный шов вокруг трубки. Далее желудок снова подтягивают к брюшной стенке и подшивают на место к фасции.
Устанавливаются порты и достигается пневмоперитонеум. Затем желудок подтягивают к передней брюшной стенке и выбирают место для размещения трубки. Затем с помощью шелкового шва 2-0 формируют кисетную нить вокруг этой области. Затем с помощью электрокоагуляции делают небольшую гастротомию в центре кисетного шнура. Затем питательную трубку вводят через переднюю брюшную стенку в гастротомию, туго завязывая кисетный шов вокруг трубки. Далее желудок снова подтягивают к брюшной стенке и подшивают на место к фасции.
Также можно лапароскопически установить еюностомическую питательную трубку. Процедуру начинают аналогично описанной выше лапароскопической гастростомической трубке; однако выбирается подвижная часть тощей кишки дистальнее связки Трейца. На переднюю брыжеечную сторону накладывают кисетный шнур, делают энтеротомию, питательную трубку проводят через разрез передней брюшной стенки и завязывают швами. Затем тощая кишка фиксируется к брюшной стенке в четырех квадрантах. Также рекомендуется дополнительная фиксация дистального отдела тощей кишки к передней брюшной стенке; считается, что это снижает вероятность перекрута тощей кишки.
Трубка для чрескожной гастростомы
Чрескожные гастростомические питательные трубки могут быть установлены рентгенологически с помощью рентгеноскопии или эндоскопически. Частота осложнений для каждой процедуры одинакова, хотя и различается по типу осложнений.[5] Таким образом, выбор между двумя процедурами обычно зависит от учреждения и ресурсов.
Установка эндоскопической чрескожной гастростомической трубки
Техника преорального натяжения по Понски является наиболее распространенной техникой, используемой для выполнения чрескожной эндоскопической установки гастростомической трубки. Эндоскопический зонд проводят через ротоглотку и интубируют пищевод. Прицел вводят через пищевод в желудок. После инсуффляции и просвечивания желудка выбирают место для установки штифта, обычно на 2 см медиальнее края реберной дуги и на 2 см ниже мечевидного отростка. Кожу локализуют и делают небольшой разрез для введения иглы через разрез в желудок, что визуализируется на эндоскопической камере.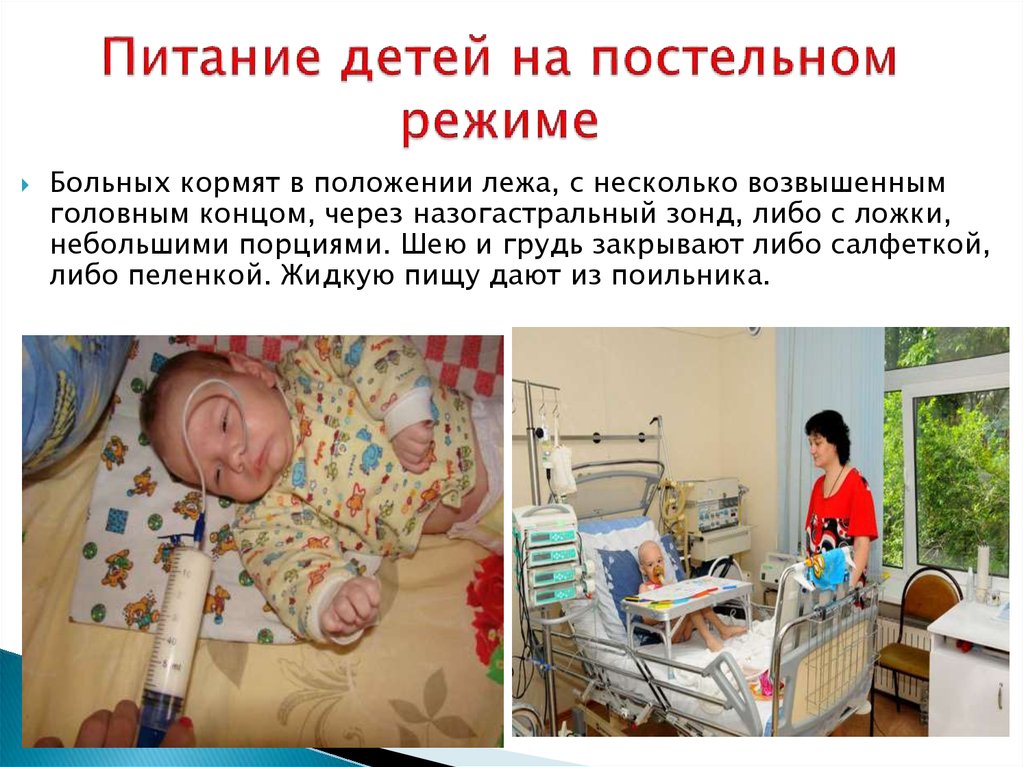 Затем через иглу пропускают проводник и захватывают его эндоскопической петлей, которую выводят изо рта пациента, после чего иглу извлекают. Питательная трубка прикрепляется к проводнику и втягивается в рот пациента через переднюю брюшную стенку. Он фиксируется на месте с помощью диска или бампера в форме стержня на коже, и для подтверждения правильного размещения используется повторная эндоскопия.
Затем через иглу пропускают проводник и захватывают его эндоскопической петлей, которую выводят изо рта пациента, после чего иглу извлекают. Питательная трубка прикрепляется к проводнику и втягивается в рот пациента через переднюю брюшную стенку. Он фиксируется на месте с помощью диска или бампера в форме стержня на коже, и для подтверждения правильного размещения используется повторная эндоскопия.
Трубка для чрескожной радиографической гастростомы
Для этой процедуры вводят назогастральный зонд и наполняют желудок примерно 500 мл воздуха. Желудок идентифицируют с помощью рентгеноскопии, а затем иглу вводят через кожный разрез в желудок. Затем через иглу вводится проволока, а поверх проволоки в технике Сельдингера используется ряд расширителей, прежде чем вводится питательная трубка.[7]
Осложнения
Осложнения после чрескожной установки гастростомических трубок включают инфекцию, смещение трубки, кровотечение, несостоятельность стомы, кишечную непроходимость и повреждение кишечника [8]. Повреждение кишечника часто трудно диагностировать, так как после процедуры можно ожидать небольшого количества пневмоперитонеума. Однако при составлении с болью и нежностью следует исследовать дальше.[9] Другим опасным осложнением чрескожной гастростомической трубки является чреспеченочная штифтовая трубка; обычно они обнаруживаются случайно при визуализации после процедуры, но также могут проявляться массивным кровотечением или сепсисом. Было предложено использовать ультразвук у пациентов с известной гепатомегалией, чтобы избежать этого осложнения.
Повреждение кишечника часто трудно диагностировать, так как после процедуры можно ожидать небольшого количества пневмоперитонеума. Однако при составлении с болью и нежностью следует исследовать дальше.[9] Другим опасным осложнением чрескожной гастростомической трубки является чреспеченочная штифтовая трубка; обычно они обнаруживаются случайно при визуализации после процедуры, но также могут проявляться массивным кровотечением или сепсисом. Было предложено использовать ультразвук у пациентов с известной гепатомегалией, чтобы избежать этого осложнения.
При установке открытой гастростомы или открытой еюностомической трубки редким, но потенциальным осложнением является утечка желудочного содержимого или выход желудочного содержимого за пределы гастростомы, но в брюшную полость. Вероятно, это произошло из-за технической ошибки, и ее можно предотвратить, проверив питательную трубку промыванием физиологическим раствором при проверке на наличие утечек до закрытия брюшной полости.
Если чрескожно установленный зонд для питания сместится до того, как желудок срастется с передней брюшной стенкой, желудок отпадет, и тогда зонд будет интраперитонеальным.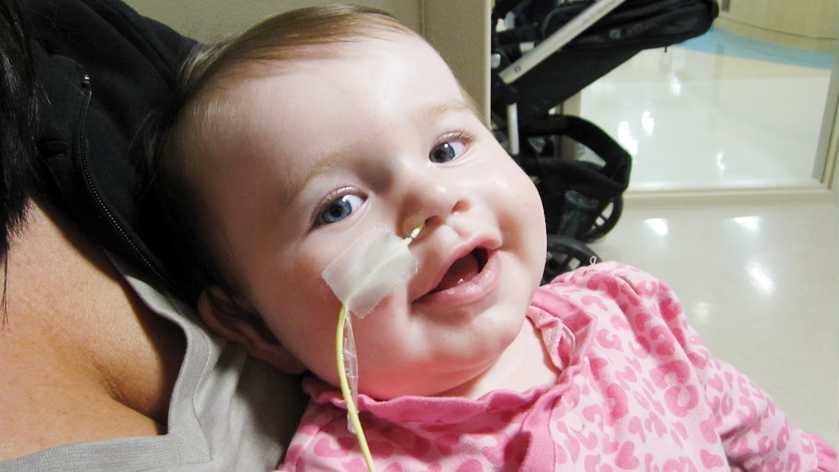 Возможны перитонит и инфекция. Обычно требуется экстренное вмешательство либо для замены гастростомы, либо для закрытия гастростомы и установки новой трубки для кормления. Как открытые, так и лапароскопические процедуры направлены на предотвращение этого осложнения путем прикрепления желудка или тощей кишки к передней брюшной стенке.
Возможны перитонит и инфекция. Обычно требуется экстренное вмешательство либо для замены гастростомы, либо для закрытия гастростомы и установки новой трубки для кормления. Как открытые, так и лапароскопические процедуры направлены на предотвращение этого осложнения путем прикрепления желудка или тощей кишки к передней брюшной стенке.
Клиническое значение
Существует множество различных типов зондов для кормления и процедур их введения, некоторые из которых более инвазивны, чем другие. Это важная тема, которую должен понимать каждый поставщик медицинских услуг, чтобы выбрать наиболее подходящую процедуру для каждого отдельного пациента.
Улучшение результатов медицинского обслуживания
Важно, чтобы все поставщики медицинских услуг, включая врачей, специалистов по процедуре, медсестер, логопедов и диетологов, хорошо разбирались в этой теме, чтобы обеспечить наилучший уход и возможные результаты для своих пациентов. Логопеды обычно рекомендуют установку зонда для кормления после тщательной оценки способности пациента безопасно глотать. Хирург или специалист по процедуре (включая эндоскописта и врача интервенционной радиологии) несет ответственность за то, чтобы лечение этого пациента было наиболее подходящим для этого пациента. Медсестры играют жизненно важную роль как член межпрофессиональной группы, поскольку они будут наблюдать за пациентом до и после процедуры, а также вводить лекарства и питание через зонд для кормления, а также обеспечивать ежедневное техническое обслуживание зонда для кормления по мере необходимости. Диетолог подсчитает количество калорий и макронутриентов, в которых нуждается пациент, и порекомендует тип зондового питания и скорость.
Хирург или специалист по процедуре (включая эндоскописта и врача интервенционной радиологии) несет ответственность за то, чтобы лечение этого пациента было наиболее подходящим для этого пациента. Медсестры играют жизненно важную роль как член межпрофессиональной группы, поскольку они будут наблюдать за пациентом до и после процедуры, а также вводить лекарства и питание через зонд для кормления, а также обеспечивать ежедневное техническое обслуживание зонда для кормления по мере необходимости. Диетолог подсчитает количество калорий и макронутриентов, в которых нуждается пациент, и порекомендует тип зондового питания и скорость.
Понимание этой темы может повлиять на жизнь многих пациентов из-за ее клинической значимости и важности обеспечения того, чтобы каждый пациент мог получать питание, гидратацию и лекарства.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Абдоминальный рентгенограмма Питательная трубка Левый главный бронх. Предоставлено Скоттом Дулебоном, доктором медицины
Литература
- 1.
Рахнемай-Азар А.А., Рахнемайазар А.А., Нагшизадян Р., Курц А., Фаркас Д.Т. Чрескожная эндоскопическая гастростомия: показания, техника, осложнения и лечение. Мир J Гастроэнтерол. 2014 28 июня; 20 (24): 7739-51. [Бесплатная статья PMC: PMC4069302] [PubMed: 24976711]
- 2.
Niv E, Fireman Z, Vaisman N. Постпилорическое кормление. Мир J Гастроэнтерол. 2009 21 марта; 15 (11): 1281-8. [Бесплатная статья PMC: PMC2658837] [PubMed: 19294757]
- 3.
Грант JP. Сравнение чрескожной эндоскопической гастростомы с гастростомой Штамма. Энн Сург. 1988 г., май; 207(5):598-603. [Бесплатная статья PMC: PMC1493508] [PubMed: 3377569]
- 4.
Tapia J, Murguia R, Garcia G, de los Monteros PE, Oñate E. Еюностомия: методы, показания и осложнения.
 Мир J Surg. 1999 июнь; 23 (6): 596-602. [PubMed: 10227930]
Мир J Surg. 1999 июнь; 23 (6): 596-602. [PubMed: 10227930]- 5.
Clayton S, DeClue C, Lewis T, Rodriguez A, Kolkhorst K, Syed R, Kumar A, Davis C, Brady P. Рентгенологическое и эндоскопическое размещение гастростомической трубки: сравнение Показания и результаты в третичном справочном центре. Южный Мед J. 2019Январь; 112 (1): 39-44. [PubMed: 30608631]
- 6.
Хуссейн А., Вулфри С., Мэсси Дж., Геддес А., Кокс Дж. Чрескожная эндоскопическая гастростомия. Postgrad Med J. 1996 Oct; 72 (852): 581-5. [Статья бесплатно PMC: PMC2398609] [PubMed: 8977937]
- 7.
Cosentini EP, Sautner T, Gnant M, Winkelbauer F, Teleky B, Jakesz R. Результаты хирургической, чрескожной эндоскопической и чрескожной радиологической гастростомии. Арка Сур. 1998 г., октябрь; 133 (10): 1076-83. [В паблике: 97
]
- 8.
Milanchi S, Allins A. Ранний пневмоперитонеум после чрескожной эндоскопической гастростомы у пациентов интенсивной терапии: признак возможного повреждения кишечника.
 Am J Crit Care. 2007 март; 16 (2): 132-6. [PubMed: 17322012]
Am J Crit Care. 2007 март; 16 (2): 132-6. [PubMed: 17322012]- 9.
Ахмад Дж., Томсон С., Макфолл Б., Скоффилд Дж., Тейлор М. Повреждение толстой кишки после введения чрескожной гастростомы под эндоскопическим контролем. BMJ Case Rep. 2010 12 ноября 2010 г. [бесплатная статья PMC: PMC3029591] [PubMed: 22798440]
- 10.
Имам Z, Симонс-Линарес ЧР. Чреспеченочное введение чрескожной эндоскопической гастростомической трубки. Представитель Gastrointest Med. 2020;2020:4516032. [Бесплатная статья PMC: PMC7037529] [PubMed: 32099694]
Питание через зонд | Bliss
В неонатальном отделении вашего ребенка можно кормить через зонд. Узнайте, почему это может быть, и информацию об уходе за ребенком во время кормления через зонд.
Что такое зондовое питание?
Во время кормления через зонд грудное молоко или смесь подаются через трубку, которая вводится в нос или рот ребенка в желудок. Типы кормления через зонд включают следующие:
- Кормление через назогастральный зонд (также называемое назогастральным зондом) — это когда ребенка кормят через маленькую мягкую трубку, которая вставляется в нос и проходит по задней стенке носа.
 горла, через пищевод (пищевод) в желудок.
горла, через пищевод (пищевод) в желудок. - Орогастральный зонд для кормления — Это когда ребенка кормят через маленькую мягкую трубку, которая помещается в рот и проходит по задней стенке глотки, через пищевод (пищевод) в желудок.
Очень недоношенным или больным детям вначале может потребоваться парентеральное питание (ПП).
Почему моего ребенка необходимо кормить через зонд?
Зондовое кормление часто используется для кормления недоношенных и больных детей, поскольку они могут быть слишком маленькими и больными для грудного вскармливания или кормления из бутылочки в первое время. Дети, рожденные недоношенными или больными, имеют низкий запас энергии и питательных веществ, поэтому важно, чтобы они могли часто получать небольшое количество питательных веществ, не снижая уровень своей энергии.
У детей, рожденных недоношенными, координация сосания, глотания и дыхания, необходимая для эффективного кормления, обычно полностью не устанавливается до 32–34 недель беременности (хотя у разных детей она различна).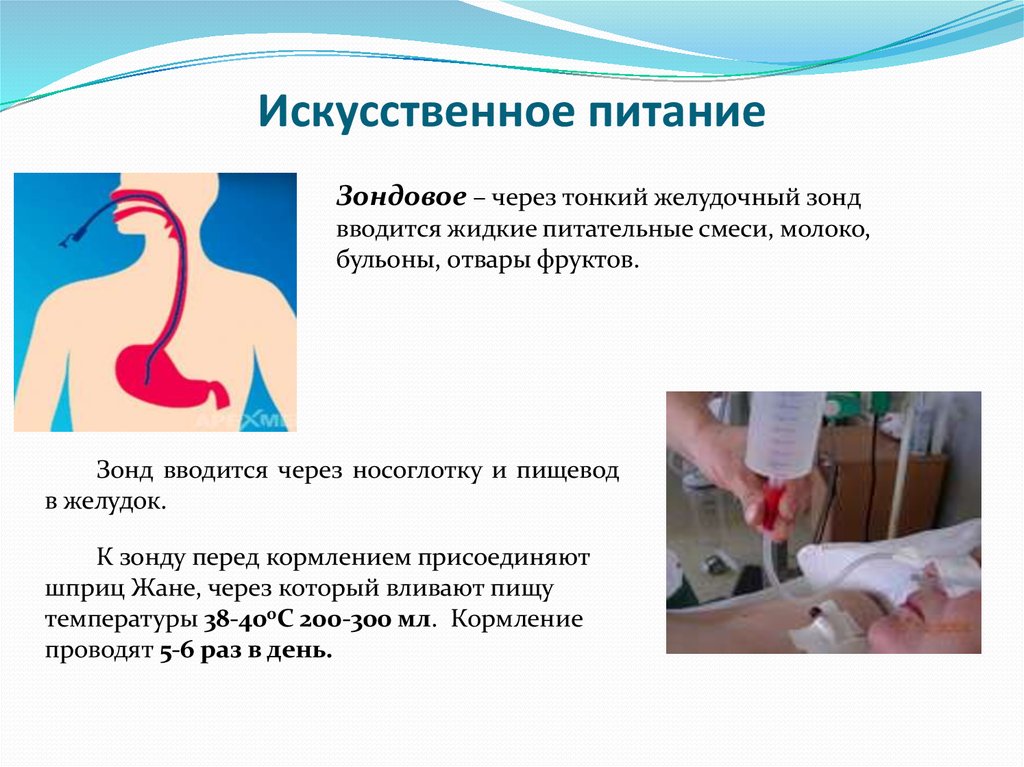 Детям, рожденным в срок и больным, также может потребоваться больше времени, чтобы координировать кормление. Зондовое кормление поможет вашему ребенку получать достаточно питания для роста и развития.
Детям, рожденным в срок и больным, также может потребоваться больше времени, чтобы координировать кормление. Зондовое кормление поможет вашему ребенку получать достаточно питания для роста и развития.
Могу ли я участвовать в уходе за ребенком, если его кормят через зонд?
Да, можно. Персонал неонатального отделения будет поощрять ваше максимально возможное участие в уходе за ребенком в неонатальном отделении. Если вы чувствуете себя комфортно, они должны показать вам и вашему партнеру, как кормить через зонд. Персонал неонатального отделения объяснит, как работает зонд для кормления, и научит вас, как:
- Перед кормлением проверить правильность положения зонда
- Подготовить молоко и заполнить шприц, подсоединенный к зонду для кормления
- Позиция ваш ребенок правильно питается через зонд
- Дайте молоко медленно, чтобы поддерживать нормальное пищеварение.
- Знайте, на что обращать внимание во время кормления.

Поначалу это может показаться довольно пугающим, но с практикой вы обретете уверенность. У вас будет время давать молоко очень медленно, что поможет вашему ребенку легче переваривать пищу.
Если ваш ребенок чувствует себя достаточно хорошо, чтобы выйти из инкубатора, вы и ваш партнер также можете попрактиковаться в контакте кожа к коже с ребенком во время кормления через зонд. Контакт «кожа к коже» имеет много преимуществ для вас и вашего ребенка и помогает родителям чувствовать себя ближе к своему ребенку и более уверенно заботиться о нем.
Когда мой ребенок сможет прекратить кормление через трубку?
Со временем вы можете заметить, что ваш ребенок демонстрирует сигналы кормления во время кормления через зонд. Например, они могут открывать и закрывать рот, высовывать язык или сосать пальцы во время кормления через зонд. Это показывает, что они могут быть готовы практиковать грудное вскармливание или кормление из бутылочки.
Если вы планируете кормить грудью и ваш ребенок достаточно здоров, чтобы выйти из инкубатора, предоставление ему возможности находиться рядом с грудью может помочь ему научиться сосать грудь. Во время кормления через трубку это может быть подходящим временем для этого. Когда они станут более зрелыми и достаточно заинтересованными, некоторые младенцы начнут лизать молоко и со временем начнут сосать. Когда ваш ребенок начнет больше сосать грудь и кормление из бутылочки, ему не потребуется столько доливок молока из зонда. Это будет зависеть от уровня энергии вашего ребенка и его способности координировать сосание, глотание и дыхание.
Во время кормления через трубку это может быть подходящим временем для этого. Когда они станут более зрелыми и достаточно заинтересованными, некоторые младенцы начнут лизать молоко и со временем начнут сосать. Когда ваш ребенок начнет больше сосать грудь и кормление из бутылочки, ему не потребуется столько доливок молока из зонда. Это будет зависеть от уровня энергии вашего ребенка и его способности координировать сосание, глотание и дыхание.
Некоторые родители беспокоятся о том, что их ребенок перейдет с кормления через трубку на грудное вскармливание, так как измерить количество молока у ребенка труднее. Ваш ребенок будет показывать признаки того, что он получает достаточно молока, такие как сигналы кормления и мокрые и грязные подгузники. Медицинская команда, оказывающая вам поддержку, будет следить за кормлением вашего ребенка и будет управлять любыми добавками, которые могут потребоваться. Поговорите с сотрудником вашего подразделения, если у вас есть какие-либо опасения.