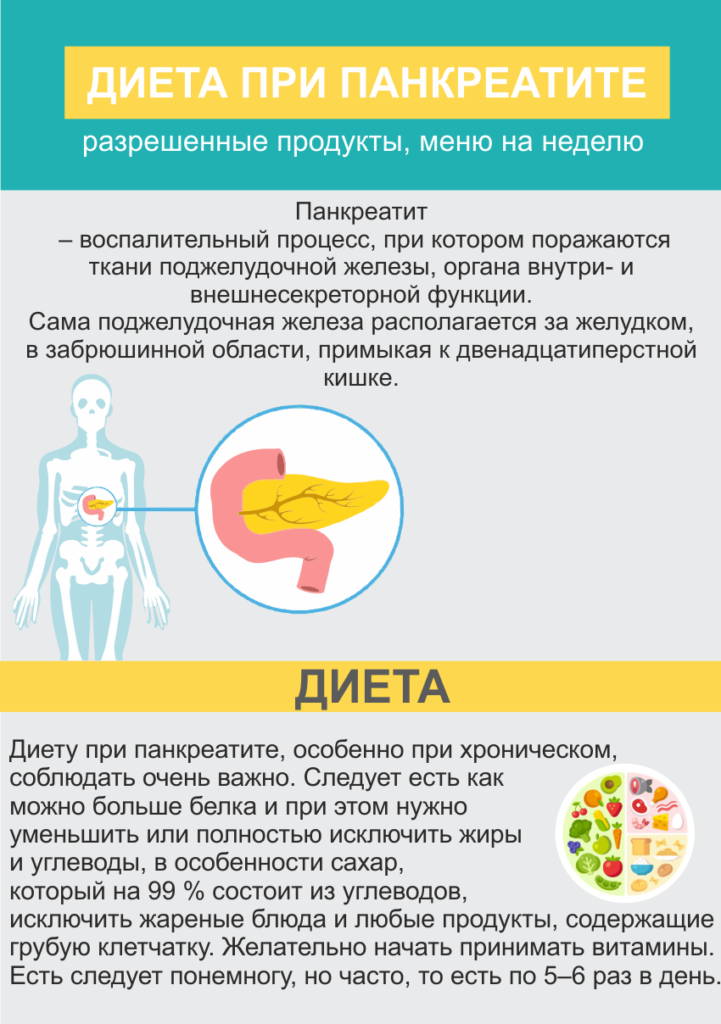
Какие продукты разрешены при панкреатите. Что категорически нельзя употреблять в пищу при воспалении поджелудочной железы. Как правильно питаться при остром и хроническом панкреатите. Основные принципы лечебной диеты.
Что такое панкреатит и почему важно соблюдать диету
Панкреатит — это воспаление поджелудочной железы, которое может протекать в острой или хронической форме. При этом заболевании нарушается выработка пищеварительных ферментов и гормонов, что приводит к серьезным проблемам с пищеварением.
Правильное питание играет ключевую роль в лечении и профилактике обострений панкреатита. Соблюдение специальной диеты позволяет:
- Снизить нагрузку на воспаленную поджелудочную железу
- Уменьшить выработку пищеварительных соков
- Нормализовать обмен веществ
- Устранить болевой синдром
- Предотвратить развитие осложнений
Важно строго придерживаться рекомендаций врача по питанию, особенно в период обострения заболевания. Даже незначительные нарушения диеты могут спровоцировать новый приступ и ухудшение состояния.

Основные принципы диеты при панкреатите
При составлении рациона для больных панкреатитом следует руководствоваться следующими правилами:
- Дробное питание небольшими порциями 5-6 раз в день
- Ограничение жиров, особенно животного происхождения
- Исключение острых, жареных, копченых блюд
- Отказ от алкоголя в любом виде
- Употребление пищи в теплом виде
- Механическое и химическое щажение (отварные, протертые блюда)
- Ограничение соли до 6-8 г в сутки
- Достаточное количество белка (1-1,5 г на 1 кг веса)
- Умеренное потребление углеводов
Важно постепенно расширять рацион по мере стихания обострения, не допуская резких изменений в питании.
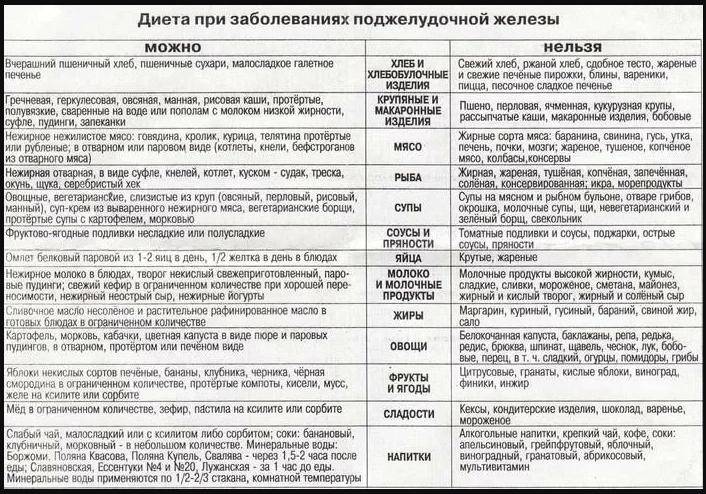
Что можно есть при панкреатите
При панкреатите разрешены следующие продукты и блюда:
- Нежирные сорта мяса (курица, индейка, кролик, телятина)
- Нежирная морская рыба (треска, судак, хек, минтай)
- Яйца (2-3 штуки в неделю)
- Обезжиренный творог, кефир, йогурт без добавок
- Супы на овощном отваре
- Каши на воде (овсяная, гречневая, рисовая)
- Отварные овощи (морковь, свекла, кабачки, тыква)
- Запеченные яблоки, бананы
- Сухари из белого хлеба
- Несладкий чай, отвар шиповника
Все блюда готовятся на пару, отвариваются или запекаются без масла. Продукты должны быть свежими, качественными, без добавок и консервантов.

Что нельзя есть при панкреатите
При панкреатите строго запрещены:
- Жирное мясо, сало, субпродукты
- Жареные, копченые, соленые блюда
- Консервы, полуфабрикаты
- Грибы
- Бобовые
- Свежий хлеб, выпечка
- Сдобное печенье, торты, конфеты
- Шоколад, какао
- Орехи, семечки
- Острые приправы, специи
- Газированные напитки
- Алкоголь в любом виде
Следует исключить любые продукты, способные усилить секрецию поджелудочной железы или вызвать раздражение слизистой желудка и кишечника.
Особенности питания при остром и хроническом панкреатите
При остром панкреатите в первые дни назначается голод и обильное питье. Затем постепенно вводятся жидкие и полужидкие блюда — слизистые супы, протертые каши, кисели. Диета расширяется очень медленно под контролем врача.
При хроническом панкреатите в стадии ремиссии разрешается более разнообразное питание, но с соблюдением основных принципов щадящей диеты. В период обострения необходимо вернуться к строгим ограничениям.
Примерное меню на день при панкреатите
Завтрак: Овсяная каша на воде, запеченное яблоко, несладкий чай

2-й завтрак: Нежирный йогурт
Обед: Овощной суп-пюре, отварная куриная грудка, гречневая каша на воде
Полдник: Творожная запеканка без сахара
Ужин: Отварная рыба, овощное пюре, отвар шиповника
На ночь: Стакан кефира
Как долго нужно соблюдать диету
Длительность соблюдения строгой диеты зависит от формы и тяжести заболевания:
- При остром панкреатите — от нескольких недель до 2-3 месяцев
- При обострении хронического панкреатита — 1-2 месяца
- В стадии ремиссии — постоянно, с небольшими послаблениями
Расширять рацион следует постепенно, под наблюдением врача. Даже после выздоровления рекомендуется придерживаться принципов здорового питания и избегать вредных продуктов.
Часто задаваемые вопросы о диете при панкреатите
Можно ли пить кофе при панкреатите?
Кофе стимулирует секрецию пищеварительных соков, поэтому его употребление нежелательно при панкреатите. В период обострения от кофе следует полностью отказаться. В стадии ремиссии допускается 1 чашка некрепкого кофе в день, лучше с молоком.
Разрешено ли употреблять молочные продукты?
Молочные продукты можно употреблять в умеренных количествах, отдавая предпочтение обезжиренным вариантам. Рекомендуются нежирный творог, кефир, натуральный йогурт. Цельное молоко лучше исключить, так как оно может усилить газообразование.
Какие фрукты можно есть при панкреатите?
Разрешены некислые спелые фрукты — яблоки, груши, бананы, абрикосы. Их лучше запекать или готовить на пару. Свежие фрукты вводят в рацион постепенно, начиная с небольших порций. Цитрусовые, ананасы, киви лучше исключить.
Можно ли есть мед при воспалении поджелудочной железы?
Натуральный мед в небольших количествах (до 1-2 чайных ложек в день) допускается в стадии ремиссии. При обострении панкреатита от меда лучше отказаться, так как он может усилить секрецию пищеварительных ферментов.
Соблюдение правильной диеты — важнейший компонент лечения панкреатита. Придерживаясь рекомендаций по питанию, можно значительно улучшить состояние и качество жизни. Однако любые изменения в рационе необходимо согласовывать с лечащим врачом.

Воспаление поджелудочной железы панкреатит
Содержание
- Какую роль в организме выполняет поджелудочная железа
- Какая патология поджелудочной железы является наиболее распространенной?
- Откуда берется панкреатит?
- Какие еще факторы способствуют развитию панкреатита?
- Преимущественно среди какого пола и в какой возрастной группе проявляется воспаление поджелудочной железы?
- Каковы признаки панкреатита?
- Какие осложнения следует ожидать при воспалении поджелудочной железы?
- Как проявляется аутоиммунный панкреатит?
- Каков принцип лечения панкреатита?
- Что лежит в основе хронического панкреатита?
- После перенесенного острого панкреатита нужна строгая диета?
- Как насчет рака поджелудочной железы?
- Что вызывает желтуху?
- Первая помощь при приступе панкреатита
- Лечение острого панкреатита
- Диета при панкреатите
Высшая категория, кандидат мед. наук. Автор более 30 научных статей, 6 патентов на изобретения РФ, посвященных актуальным проблемам отоларингологии, ЛОР-онкологии, хирургии головы и шеи, а также автор способа хирургической профилактики кровотечения при тонзиллэктомии, позволяющий удалять миндалины бескровно. Неоднократно принимал участие, выступал с докладами на Российских и международных конференциях и научных форумах.
Автор более 30 научных статей, 6 патентов на изобретения РФ, посвященных актуальным проблемам отоларингологии, ЛОР-онкологии, хирургии головы и шеи, а также автор способа хирургической профилактики кровотечения при тонзиллэктомии, позволяющий удалять миндалины бескровно. Неоднократно принимал участие, выступал с докладами на Российских и международных конференциях и научных форумах.
Какую роль в организме выполняет поджелудочная железа
Поджелудочная железа выполняет важную функцию в организме человека: она участвует в пищеварении. Несомненно, переваривание пищи имеет большое значение для существования живого организма.
Какая патология поджелудочной железы является наиболее распространенной?
Наиболее распространенное заболевание поджелудочной железы в России — острый панкреатит или острое воспаление поджелудочной железы.
Откуда берется панкреатит?
Острое воспаление поджелудочной железы во многом обусловлено нарушением диеты — употреблением слишком острой, жирной пищи, длительным голодом. Такая проблема в основном встречается в странах с низким уровнем дохода, где население подвергается нездоровой пище. С этим связана особенность современной кухни: в нашей стране едят в основном жирные, острые блюда.
Такая проблема в основном встречается в странах с низким уровнем дохода, где население подвергается нездоровой пище. С этим связана особенность современной кухни: в нашей стране едят в основном жирные, острые блюда.
Также влияет на функцию поджелудочной железы алкоголь, особенно поддельные напитки, которые широко распространены на нашем рынке.
Какие еще факторы способствуют развитию панкреатита?
Существует много теорий о формировании панкреатита. Согласно им, в развитии болезни виноваты стрессы, неблагоприятная экологическая среда, генетическая предрасположенность. В общем, невозможно исключить любую из причин панкреатита. Панкреатит может быть вызван и сочетанием перечисленных выше факторов риска — расстройства пищевого поведения, стресс и т. д.
Преимущественно среди какого пола и в какой возрастной группе проявляется воспаление поджелудочной железы?
Согласно одной из теорий, что подтверждается клиническими данными, воспаление желчных путей и панкреатит чаще встречаются у женщин, хотя в некоторых странах имеются противоположные данные. Что касается возраста, частота панкреатита увеличивается с возрастом, но острое воспаление, особенно его молниеносная форма, чаще встречается среди молодежи.
Что касается возраста, частота панкреатита увеличивается с возрастом, но острое воспаление, особенно его молниеносная форма, чаще встречается среди молодежи.
Каковы признаки панкреатита?
Основным признаком панкреатита является боль, которая локализуется в эпигастральной области (желудке), имеет успокаивающий характер и иногда распространяется на область шеи. Кроме того, воспаление поджелудочной железы характеризуется сухостью во рту, вздутием живота, тошнотой и частой рвотой.
Какие осложнения следует ожидать при воспалении поджелудочной железы?
Панкреатит — неизлечимое заболевание. Характеризуется аутоагрессией. Это означает, что при наличии патологии организм может даже повредить собственную ткань.
Как проявляется аутоиммунный панкреатит?
Поджелудочная железа вырабатывает пищеварительные соки, которые содержат активные ферменты. Именно через них белки, жиры и углеводы перевариваются в просвете кишечника. Помимо участия в пищеварении, поджелудочный сок также полезен для слизистых оболочек кишечного тракта.
Разложившаяся ткань вскоре превращается в новую — слизистая оболочка немедленно подвергается регенерации. Существует также поговорка: «Человек завтракает с одной слизистой и обедает с другой». Если процесс самообновления тканей нарушается, слизистая оболочка в просвете кишечника становится изъязвленной.
Во время панкреатита пищеварительные соки обнаруживаются не в просвете кишечника, а в других местах, например, в брюшной полости или в самой ткани поджелудочной железы, где регенеративный процесс не такой интенсивный, как в кишечнике, поэтому агрессивный сок значительно повреждает организм. Начинается процесс аутолиза — сок поджелудочной железы поглощает собственную ткань.
Во время воспалительного процесса пищеварительные соки, вырабатываемые поджелудочной железой, также могут попадать в кровоток (здесь пищеварительные ферменты начинают переваривать стенку кровеносного сосуда), через который он достигает мозга, подкожной жировой ткани и так далее.
Если во время панкреатита развивается молниеносная форма, человек умрет в течение нескольких часов из-за вышеуказанных патологических процессов.
Как видите, существует несколько форм острого панкреатита. Молниеносная форма воспаления поджелудочной железы приводит к летальному исходу (смерти) всего за шесть часов. Кроме того, существуют формы, которые ухудшаются в результате лечения, острый процесс становится хроническим, и человек должен жить с патологией до конца своей жизни, следуя специальной диете.
Каков принцип лечения панкреатита?
К сожалению, медицина еще не знает как воздействовать на агрессивные ферменты при панкреатите. Существуют лекарства, которые предотвращают образование конечного агрессивного продукта, но если такое вещество уже произведено, от него невозможно избавиться.
Начальные стадии панкреатита лечатся специальной диетой, приемом ферментов и других препаратов.
Основным методом лечения острого панкреатита является хирургическое вмешательство. Суть его заключается в следующем: врачи ограничивают сок, выделяемый поджелудочной железой, чтобы он не повредил ткани органов. Агрессивный сок может быть удален путем дренажа, но только частично. На самом деле операция паллиативная — полного излечения нет, врачи только облегчают состояние человека.
На самом деле операция паллиативная — полного излечения нет, врачи только облегчают состояние человека.
Что лежит в основе хронического панкреатита?
Хронический панкреатит образуется на фоне острого воспаления. Как правило, адекватное лечение и соблюдение диеты в значительной степени предотвращают обострение панкреатита.
Хроническая форма также может развиваться независимо без острого панкреатита.
После перенесенного острого панкреатита нужна строгая диета?
Чтобы снова не усугубить патологию, следует отказаться от жирной пищи, алкоголя. Предпочтение следует отдавать фруктам и овощам.
Как насчет рака поджелудочной железы?
Конкретная причина рака поджелудочной железы, а также других опухолевых патологий неизвестна. К сожалению, эта патология проявляется слишком поздно — только тогда, когда у пациента развивается желтуха.
Что вызывает желтуху?
В головке поджелудочной железы есть отверстие, где открывается общий желчный проток. Через него желчь, вырабатываемая в печени, попадает в кишечник. Во время опухолевого процесса это отверстие закрывается, желчь блокируется, попадает в кровоток и вызывает желтуху.
Во время опухолевого процесса это отверстие закрывается, желчь блокируется, попадает в кровоток и вызывает желтуху.
После наступления желтухи операция обычно бесполезна.
Поэтому чтобы защитить себя от патологий поджелудочной железы, нужно вести здоровый образ жизни. Тем, у кого уже было то или иное заболевание поджелудочной железы, чтобы предотвратить повторное ухудшение патологии, необходимо обратить внимание на правильное питание и скорректировать образ жизни.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
Всех пациентов волнует вопрос: что едят при панкреатите — воспалении поджелудочной железы?
При хроническом течении заболевания нужно соблюдать очень строгую диету всю жизнь, так как её нарушение может спровоцировать обострение. В периоды ремиссии она немного расширяется, но следить за питанием всё равно придётся постоянно. Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Питание больного должно включать большое количество фруктов и овощей, следует избегать жирной и пряной пищи в рационе, рекомендуется принимать дополнительные ферменты для облегчения пищеварения, а также следить за уровнем сахара в крови.
Можно ли пить алкоголь?
Длительное и регулярное употребление алкоголя недопустимо. По праздникам можно позволить себе немного выпить. Но стоит исключить холодные и газированные напитки: они особенно вредны. Острое воспаление может вызвать даже небольшое количество шампанского в Новый год.
Народные средства
Большинство трав обладают желчегонным действием, а всё желчегонное противопоказано при панкреатите, поэтому от лечения в домашних условиях лучше отказаться.
Ранняя диагностика заболеваний желудочно-кишечного тракта позволяет своевременно выявить и предотвратить риск развития инфекционных, воспалительных и опухолевых заболеваний желудочно-кишечного тракта, избежать развития осложнений и перехода заболевания в тяжелую форму. Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Мы заботимся о здоровье своих пациентов и предлагаем воспользоваться нашими программами для профилактики и лечения заболеваний пищеварительной системы. Данные программы можно пройти за 1 визит в клинику.
Какую диету нужно соблюдать при панкреатите
Какую диету нужно соблюдать при панкреатите — Лечебно-диагностический центр Нейрон (Таганрог)- Home/
- Полезно знать/
- Медицинские советы/
- Какую диету нужно соблюдать при панкреатите
Какую диету нужно соблюдать при панкреатите
- Подробности
- Автор: ЛДЦ Нейрон
- Опубликовано: 08 Ноябрь 2015
В первые дни после обострения панкреатита дайте отдых вашей поджелудочной и соблюдайте диету.
Диета при панкреатите включает в себя несколько правил, которых необходимо придерживаться. Приемы пищи должны быть частыми — примерно каждые 3-4 часа (5-6 раз в день). Питание не должно быть обильным — нужно принимать пищу маленькими порциями. С целью предотвращения раздражения слизистой желудка продукты должны употребляться в перетертом виде.
Приемы пищи должны быть частыми — примерно каждые 3-4 часа (5-6 раз в день). Питание не должно быть обильным — нужно принимать пищу маленькими порциями. С целью предотвращения раздражения слизистой желудка продукты должны употребляться в перетертом виде.
Готовят блюда, руководствуясь принципом “механического щажения” органов пищеварения. Еду следует употреблять исключительно в тёплом виде. Предпочтительно продукты
При хроническом панкреатите особенно важно придерживаться диеты во избежание обострения заболевания.
Что можно есть при панкреатите
Употреблять можно лишь некоторые продукты — из мучного это сухари либо белый подсушенный хлеб или, крупяные и овощные (без капусты) супы; мясо: телятину, нежирную говядину, индейку, куры и крольчатину; рыба также должна быть нежирной — разрешается судак, треска, лещ, щука, сазан, навага на пару или просто отварная; из молочных продуктовразрешаются только некислые — простокваша, кефир, неострый сыр, некислый творог; в уже готовые блюда можно добавлять растительное и сливочное масло; уместны различные крупы, гречневая и овсяная в виде каш, отварные лапша и вермишель; овощи, такие как тыква, морковь, кабачки, свекла, цветная капуста и картофель, также должны быть в протёртом и отварном виде. Из фруктов разрешаются сладкие печеные яблоки без кожуры, компоты, желе, сухофрукты, некислые соки и фруктово-ягодные подливы.
Что нельзя есть при панкреатите
Далее приведен список продуктов которые нельзя есть при панкреатите.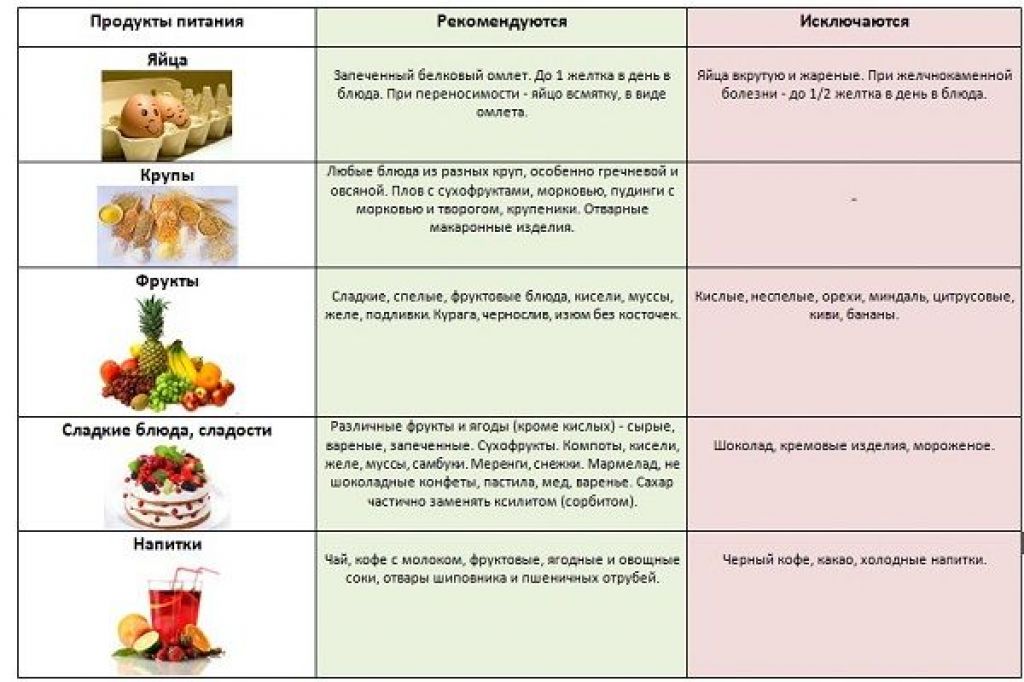
- Сдобное тесто, свежий хлеб;
- Любые жирные сорта птицы, мяса, рыбы;
- Колбасы;
- Копчености;
- Острые сыры;
- Мясные, куриные, грибные и рыбные бульоны;
- Борщ;
- Щи;
- Жирная сметана;
- Яйца;
- Свиной и бараний жир;
- Бобовые;
- Белокочанная капуста, редька, редис, щавель и шпинат;
- Любые кислые фрукты и соки из них;
- Соленья, маринады;
- Сладости;
- Перец, пряности;
- Жареные блюда;
- Мороженое;
- Алкоголь.
Берегите себя и будьте здоровы!
лдц «Нейрон»
- < Назад
- Вперёд >
Добавить комментарий
Профосмотры организаций
Водительская комиссия
Физиолечение
© 2023 Лечебно-диагностический центр Нейрон (Таганрог)
Go Top
Панкреатит Значение| Продукты, которые следует добавлять и избегать
Поджелудочная железа помогает регулировать количество сахара, перерабатываемого организмом. Он выполняет важную функцию по обеспечению ферментов, которые высвобождаются в вашем организме и помогают пищеварению. Панкреатит — это заболевание, при котором поджелудочная железа воспаляется и опухает в результате воспаления; вы не можете выполнять свои функции тела должным образом. Это серьезное заболевание, которое может повлиять на процесс пищеварения и привести к острому панкреатиту. Это также может повлиять на камни в желчном пузыре, и поэтому диета абсолютно необходима для предотвращения неблагоприятных последствий для здоровья, вызванных этой проблемой. Сообщите нам о диете, которую вам нужно соблюдать в этом состоянии, которая может помочь отрегулировать функции вашего тела.
Он выполняет важную функцию по обеспечению ферментов, которые высвобождаются в вашем организме и помогают пищеварению. Панкреатит — это заболевание, при котором поджелудочная железа воспаляется и опухает в результате воспаления; вы не можете выполнять свои функции тела должным образом. Это серьезное заболевание, которое может повлиять на процесс пищеварения и привести к острому панкреатиту. Это также может повлиять на камни в желчном пузыре, и поэтому диета абсолютно необходима для предотвращения неблагоприятных последствий для здоровья, вызванных этой проблемой. Сообщите нам о диете, которую вам нужно соблюдать в этом состоянии, которая может помочь отрегулировать функции вашего тела.
Что следует есть при панкреатите?
Мы проконсультировались с г-жой Шилпа Сингх, клиническим диетологом из больницы Фатима, Лакхнау, чтобы узнать о диете, которую следует соблюдать при панкреатите. Для лечения панкреатита необходимо употреблять продукты, богатые белками и антиоксидантами. Он не должен содержать слишком много животных жиров, так как он может выдерживать до 40% калорий из жиров. Триглицериды средней цепи можно принимать, но они также должны быть ниже 50 граммов в день. Вы также можете есть ягоды, зеленые овощи и другие продукты, содержащие цельное зерно, пока вы выздоравливаете от панкреатита.
Он не должен содержать слишком много животных жиров, так как он может выдерживать до 40% калорий из жиров. Триглицериды средней цепи можно принимать, но они также должны быть ниже 50 граммов в день. Вы также можете есть ягоды, зеленые овощи и другие продукты, содержащие цельное зерно, пока вы выздоравливаете от панкреатита.
Продукты, которых следует избегать при панкреатите
Если вы страдаете панкреатитом, вам необходимо строго избегать некоторых продуктов из своего рациона. Вот некоторые продукты, которые могут нанести вред вашему здоровью:
- Красное мясо
- Полножирные молочные продукты
- Десерты и хлеб с добавлением сахара
- Майонез
- Сливочное масло
- Картофель фри и картофельные чипсы
- Жареные продукты
- Напитки с добавлением сахара
Во время выздоровления от панкреатита вам необходимо избегать продуктов, содержащих трансжиры, так как они могут негативно повлиять на функции вашего организма. Люди, которые имеют привычку есть фаст-фуд, такой как картофель фри и фаст-фуд, могут ухудшить свои симптомы. Это происходит потому, что обработанная пища, присутствующая в этих блюдах, вызывает воспаление в организме и еще больше повреждает функции поджелудочной железы.
Люди, которые имеют привычку есть фаст-фуд, такой как картофель фри и фаст-фуд, могут ухудшить свои симптомы. Это происходит потому, что обработанная пища, присутствующая в этих блюдах, вызывает воспаление в организме и еще больше повреждает функции поджелудочной железы.
Читайте также: Сухой сывороточный протеин для похудения: знайте, как его использовать
Сильно приготовленная или жареная во фритюре пища может спровоцировать панкреатит, поэтому ее следует избегать. Следует избегать употребления алкоголя и бросить курить, так как он может вызвать обострение функций панкреатита. Кроме того, вам также необходимо подавить употребление рафинированных углеводов и хлебобулочных изделий, которые могут вызвать замедление метаболизма в вашем организме. В результате плохого метаболизма это скажется на уровне инсулина в организме и вызовет всплеск этого параметра.
Советы по питанию при панкреатите
Если вы выздоравливаете от панкреатита, вам необходимо включить в свой рацион больше продуктов с низким содержанием жира.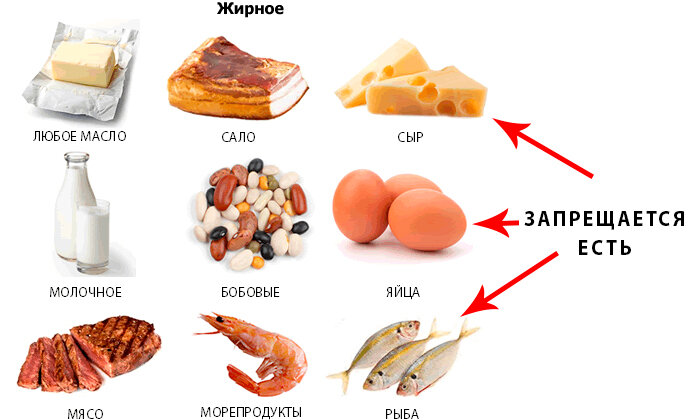 Увеличьте потребление воды и старайтесь включать в пищу такие напитки, как кокосовая вода, электролитный напиток и другие питательные вещества. Возможно, вам придется полностью изменить свои привычки в еде, если у вас тяжелая инфекция панкреатита. Вот несколько советов, данных диетологом, которым нужно следовать, чтобы вылечить и контролировать выздоровление при панкреатите.
Увеличьте потребление воды и старайтесь включать в пищу такие напитки, как кокосовая вода, электролитный напиток и другие питательные вещества. Возможно, вам придется полностью изменить свои привычки в еде, если у вас тяжелая инфекция панкреатита. Вот несколько советов, данных диетологом, которым нужно следовать, чтобы вылечить и контролировать выздоровление при панкреатите.
1. Если вы болеете панкреатитом, то вы можете столкнуться с нарушением питания в организме. Это происходит из-за дисфункции поджелудочной железы. Витамины, такие как A, D, E и K, являются наиболее распространенными результатами функций поджелудочной железы.
2. Ешьте от 6 до 8 раз небольшими порциями вместо трех больших приемов пищи. Это связано с тем, что небольшими порциями легко переваривается, и поджелудочная железа может эффективно работать. Это может уменьшить давление на поджелудочную железу и вызвать процесс восстановления.
Читайте также- Корица в рационе: польза для здоровья, которая может привести вас в трепет
3. Используйте МСТ в качестве основного источника жиров. Этот тип жира не требует слишком большого использования поджелудочной железы, потому что требуется меньше ферментов. Это может быть полезно для вашего тела, так как поможет ускорить процесс восстановления. Кокосовое масло и пальмоядровое масло могут быть хорошими источниками для здорового питания при панкреатите.
Используйте МСТ в качестве основного источника жиров. Этот тип жира не требует слишком большого использования поджелудочной железы, потому что требуется меньше ферментов. Это может быть полезно для вашего тела, так как поможет ускорить процесс восстановления. Кокосовое масло и пальмоядровое масло могут быть хорошими источниками для здорового питания при панкреатите.
4. Не ешьте слишком много клетчатки за один раз, потому что это может повлиять на процесс пищеварения. Поскольку функции поджелудочной железы неэффективны, это может привести к недостаточному поглощению питательных веществ. Клетчатка также может ограничивать количество ферментов в организме.
5. Принимайте поливитаминные добавки, чтобы получать достаточное количество питательных веществ из своего рациона.
Фото предоставлено pixabay.com
Рецидивирующий острый панкреатит во время кетогенной диеты — отчет о клиническом случае и обзор литературы | Международный журнал экстренной медицины
- История болезни
- Открытый доступ
- Опубликовано:
- Джозеф Чой ORCID: orcid.org/0000-0002-5815-9431 1,2 ,
- Тайлер Л. Янг 3 и
- Лукас Б. Шартье 1,2
Международный журнал экстренной медицины том 14 , номер статьи: 52 (2021) Процитировать эту статью
12 тыс. обращений
1 Цитаты
4 Альтметрика
Сведения о показателях
Abstract
История вопроса
Кетогенная («кето») диета в последнее время привлекает все больше внимания в медицинской литературе и средствах массовой информации как потенциально эффективный метод контроля веса и лечения диабета 2 типа. Хотя и редко, были сообщения о серьезных побочных эффектах. Здесь мы представляем особый случай панкреатита, предположительно связанного с кетогенной диетой.
Хотя и редко, были сообщения о серьезных побочных эффектах. Здесь мы представляем особый случай панкреатита, предположительно связанного с кетогенной диетой.
Представление клинического случая
35-летний мужчина, соблюдавший кетогенную диету с ограничением калорий, поступил в отделение неотложной помощи с еженедельной болью в животе по утрам в понедельник, каждый раз после неблагоразумных диет («дней обмана») в выходные дни. Было обнаружено, что его клиническая картина соответствовала острому панкреатиту без связанного употребления алкоголя, гипертриглицеридемии, обструкции поджелудочной железы или других анатомических аномалий. Симптомы у пациента разрешились при консервативном лечении и постепенном возвращении к стандартной диете.
Заключение
Этот случай показывает, что кетогенная диета может снизить порог острого панкреатита и что эпизодический стрессор может спровоцировать острый приступ при отсутствии традиционных факторов риска.
Исходная информация
Низкоуглеводные диеты для управления весом были описаны с 1960-х годов с популяризацией различных диет, таких как диета Аткинса, палео и кетогенная диета, и с тех пор их популярность растет [1]. Учитывая растущую распространенность ожирения [2] и диабета [3], возрастает интерес к роли потребления углеводов в патогенезе этих двух состояний. Действительно, есть литература, в которой предполагается, что низкоуглеводная диета эффективна при лечении этих двух состояний [4,5,6,7,8], но необходимы более масштабные исследования, чтобы определить ее долгосрочные эффекты и обобщаемость [9].].
Хотя осложнения, связанные с кетогенной диетой, возникают относительно редко [10], были сообщения о серьезных нежелательных явлениях, включая сердечные эффекты (такие как аритмии и внезапная сердечная смерть) [11, 12], гепатит и кетоацидоз [13] . На сегодняшний день имеется только один опубликованный случай острого панкреатита, связанного с использованием кетогенной диеты для снижения веса [14]. В этом отчете о клиническом случае представлен взрослый пациент, у которого на момент поступления был сильно повышен уровень триглицеридов, а ранее существовавшая гипертриглицеридемия контролировалась лекарствами.
В этом отчете о клиническом случае представлен взрослый пациент, у которого на момент поступления был сильно повышен уровень триглицеридов, а ранее существовавшая гипертриглицеридемия контролировалась лекарствами.
Случай, который мы описываем ниже, является первым случаем острого панкреатита во время кетогенной диеты при отсутствии тяжелой гипертриглицеридемии.
Описание клинического случая
35-летний мужчина с ожирением поступил в отделение неотложной помощи с жалобами на сильные боли в животе в центре живота с легкой иррадиацией в спину. У него также была тошнота и один эпизод рвоты без примеси желчи и крови. Он отрицал лихорадку или какие-либо изменения в привычках кишечника. В остальном его обзор систем ничем не примечательный. Он отрицал какие-либо недавние путешествия, не подвергался воздействию каких-либо химикатов или экзотических животных и в остальном находился в своем обычном состоянии здоровья. Он не описал каких-либо инфекционных симптомов, которые привели к поступлению в отделение неотложной помощи.
В анамнезе у него были гипертония, подагра, сахарный диабет 2 типа и дислипидемия (повышенный уровень триглицеридов, повышенный уровень общего холестерина и высокое соотношение общего холестерина/ЛПВП). Он не принимал никаких лекарств, и все эти состояния лечили с помощью изменения диеты и образа жизни под наблюдением его лечащего врача (PCP). У него не было хирургического анамнеза. Хотя он сообщил, что сильно пил в свои 20 лет, он значительно сократил потребление алкоголя за много лет и выпил всего три порции за месяц до презентации. У него был стаж курения 15 пачек в год, но он перешел на бездымные табачные изделия и продукты, заменяющие никотин, в течение предыдущих 3 лет. Иногда он употреблял марихуану для развлечения, но не курил ее. Он отрицал употребление каких-либо других веществ или добавок.
При дальнейшем опросе пациент сообщил, что в течение последних 3 недель соблюдал кетогенную диету с потреблением 2000 калорий в день, а по выходным он ел все, что хотел. Он не отслеживал точное содержание своего рациона в эти читерские дни, но потреблял гораздо больше углеводов по сравнению с днями диеты. После этих читерских дней он возобновлял свою кетогенную диету в следующие понедельники. Диета была разработана им самим по совету из интернет-источников, и он обсудил это со своим основным лечащим врачом, который дал ему свое согласие. Пациент сообщил, что испытывал идентичные, но менее серьезные симптомы по понедельникам с момента начала диеты (как это было в день этой презентации). В первый понедельник у него появились эти симптомы, он обратился в поликлинику, но окончательный диагноз поставлен не был. Второй приступ боли произошел в следующий понедельник, он был более сильным и продолжительным. Это побудило его обратиться в отделение неотложной помощи.
После этих читерских дней он возобновлял свою кетогенную диету в следующие понедельники. Диета была разработана им самим по совету из интернет-источников, и он обсудил это со своим основным лечащим врачом, который дал ему свое согласие. Пациент сообщил, что испытывал идентичные, но менее серьезные симптомы по понедельникам с момента начала диеты (как это было в день этой презентации). В первый понедельник у него появились эти симптомы, он обратился в поликлинику, но окончательный диагноз поставлен не был. Второй приступ боли произошел в следующий понедельник, он был более сильным и продолжительным. Это побудило его обратиться в отделение неотложной помощи.
Начальные жизненные показатели пациента включали артериальное давление 155/101 мм рт.ст., частоту сердечных сокращений 77, частоту дыхания 18, сатурацию кислорода 95% на комнатном воздухе, лихорадки не было. Они оставались одинаковыми и стабильными на протяжении всего курса ЭД у пациента.
При осмотре пациент выглядит хорошо, но испытывает боль, оценка 10/10. У него не было желтухи, слизистые оболочки были влажными. Его кардиореспираторное обследование было ничем не примечательным. Живот пациентки был не тимпаническим, с нормальным кишечным шумом и отсутствием изменения цвета кожи. Пациент был чрезвычайно болезненным в эпигастрии, но в остальном он был мягким без перитонеальных симптомов. У него не было ни болезненности в правом подреберье, ни симптома Мерфи. УЗИ у постели больного (т. е. у постели больного) не показало свободной жидкости в брюшной полости, камней в желчном пузыре и других сонографических признаков холецистита.
У него не было желтухи, слизистые оболочки были влажными. Его кардиореспираторное обследование было ничем не примечательным. Живот пациентки был не тимпаническим, с нормальным кишечным шумом и отсутствием изменения цвета кожи. Пациент был чрезвычайно болезненным в эпигастрии, но в остальном он был мягким без перитонеальных симптомов. У него не было ни болезненности в правом подреберье, ни симптома Мерфи. УЗИ у постели больного (т. е. у постели больного) не показало свободной жидкости в брюшной полости, камней в желчном пузыре и других сонографических признаков холецистита.
Первичная дифференциальная диагностика включала гепатобилиарные причины (такие как желчная колика, холедохолитиаз и острый холецистит), панкреатические причины (такие как острый панкреатит) и желудочные причины (такие как гастрит, язва желудка и двенадцатиперстной кишки) с учетом болезненности в верхней части живота и рвота. Также рассматривались атипичные проявления острого коронарного синдрома, но они были менее вероятными, учитывая анамнез и данные физикального обследования. Точно так же рассматривались торакальные и легочные диагнозы, но это казалось маловероятным, учитывая детали случая. 99 клеток/л).
Точно так же рассматривались торакальные и легочные диагнозы, но это казалось маловероятным, учитывая детали случая. 99 клеток/л).
Полноразмерная таблица
Комплексное УЗИ брюшной полости показало тяжелую жировую инфильтрацию печени, нормальный желчный пузырь без желчных камней, нерасширенные желчные протоки и открытые портальные и печеночные вены. Поджелудочная железа визуализировалась не полностью из-за газа в кишечнике и формы тела, но была описана как нечетко очерченная и неоднородная, но без парапанкреатической жидкости или других аномалий протоков.
Учитывая характерные признаки и симптомы пациента и значительно повышенную липазу, диагноз острого панкреатита был подтвержден, и пациент был госпитализирован в отделение общей хирургии.
В отделении пациенту купировали боль с помощью опиоидов, он получил противорвотные средства и внутривенные жидкости. Первоначально установленный на нуле per os, его диета постепенно расширялась до тех пор, пока он не смог переносить пищу без боли, и через 2 дня его выписали домой. Уровень липазы у пациента больше никогда не измеряли, но все другие ранее полученные результаты крови были повторены и вернулись к нормальному диапазону в течение 24 часов после поступления.
Первоначально установленный на нуле per os, его диета постепенно расширялась до тех пор, пока он не смог переносить пищу без боли, и через 2 дня его выписали домой. Уровень липазы у пациента больше никогда не измеряли, но все другие ранее полученные результаты крови были повторены и вернулись к нормальному диапазону в течение 24 часов после поступления.
В таблице 2 сравниваются его липидный и метаболический профиль за 3 недели до госпитализации (и до начала кетогенной диеты) со значениями, полученными при поступлении в отделение неотложной помощи. Интересно отметить, что за 3 недели кетогенной диеты его метаболический профиль в целом улучшился, несмотря на относительное увеличение калорий, полученных из жира.
Таблица 2 Метаболический профиль, измеренный непосредственно перед началом кетогенной диеты, по сравнению с днем посещения отделения неотложной помощиПолноразмерный стол
После выписки из стационара пациент продолжал чувствовать себя хорошо. Он отказался от строгой кетогенной диеты и вновь ввел в свой рацион углеводы, увеличив при этом потребление фруктов и овощей. Через 6 месяцев после госпитализации у него больше не было эпизодов острого панкреатита.
Он отказался от строгой кетогенной диеты и вновь ввел в свой рацион углеводы, увеличив при этом потребление фруктов и овощей. Через 6 месяцев после госпитализации у него больше не было эпизодов острого панкреатита.
Обсуждение и заключение
Рацион среднего американца содержит 250-350 г углеводов в день, большая часть которых состоит из рафинированного крахмала и добавленных сахаров [15]. Кетогенные диеты обычно ограничивают потребление углеводов до менее 50 г/день [16]. Это снижение потребления углеводов приводит к падению секреции инсулина, что, в свою очередь, снижает липогенез и отложение жира. В этих условиях организм адаптируется, активируя липолиз и переходя от глюкозы к жиру в качестве основного источника энергии. Метаболизм жирных кислот приводит к образованию ацетоацетата и бета-гидроксибутирата, известных под общим названием кетоновые тела, а возникающее в результате состояние называется кетозом [16].
Острый панкреатит обычно включает неадекватную активацию зимогенов поджелудочной железы, что приводит к повреждению ацинарных клеток, утечке этих ферментов в ткани поджелудочной железы и самоперевариванию поджелудочной железы [17]. Существуют установленные факторы риска и причины панкреатита, такие как камни в желчном пузыре, употребление алкоголя и гипертриглицеридемия, которые хорошо описаны [18].
Существуют установленные факторы риска и причины панкреатита, такие как камни в желчном пузыре, употребление алкоголя и гипертриглицеридемия, которые хорошо описаны [18].
При обзоре литературы было обнаружено шесть исследований, описывающих семь случаев, в которых острый панкреатит развился в связи с кетогенной диетой. Из 68 выявленных и проанализированных работ не было обнаружено ни одного случая панкреатита с нормальным или почти нормальным уровнем триглицеридов. Характеристики этих исследований представлены в таблице 3. Поиск литературы проводился с помощью Medline. Было обнаружено, что следующий логический подход дает наиболее релевантные и исчерпывающие результаты: «панкреатит» И «кетогенный». Во всех шести исследованиях предполагалось, что гиперлипидемия, вторичная по отношению к кетогенной диете, способствовала возникновению острого панкреатита. В большинстве случаев уровни триглицеридов на момент начала панкреатита не раскрывались.
Таблица 3 Исследования, изучающие связь панкреатита и кетогенной диетыПолный размер таблицы
В нашем отчете о клиническом случае описан первый клинический случай пациента, у которого развился острый панкреатит в связи с кетогенной диетой с почти нормальным уровнем триглицеридов в то время диагностики. Большинство случаев в литературе описывают панкреатит, связанный с кетогенной диетой у детей с метаболическими синдромами или рефрактерной эпилепсией. Особенно интересной особенностью случая этого пациента является то, что повторяющиеся эпизоды предполагаемого панкреатита, по-видимому, были вызваны относительно более высоким потреблением углеводов и более высоким потреблением калорий во время его чит-дней, в отличие от устойчивого более высокого потребления жиров в дни его поддержания диеты. Когда он возвращался к своим дням с ограничением углеводов и высоким содержанием жиров, симптомы, казалось, исчезали сами по себе в течение недели. К сожалению, пациент не вел дневник, чтобы отслеживать точное потребление пищи в эти читерские дни, а просто констатировал, что ел «все плохое», не придерживаясь никаких ограничений.
Большинство случаев в литературе описывают панкреатит, связанный с кетогенной диетой у детей с метаболическими синдромами или рефрактерной эпилепсией. Особенно интересной особенностью случая этого пациента является то, что повторяющиеся эпизоды предполагаемого панкреатита, по-видимому, были вызваны относительно более высоким потреблением углеводов и более высоким потреблением калорий во время его чит-дней, в отличие от устойчивого более высокого потребления жиров в дни его поддержания диеты. Когда он возвращался к своим дням с ограничением углеводов и высоким содержанием жиров, симптомы, казалось, исчезали сами по себе в течение недели. К сожалению, пациент не вел дневник, чтобы отслеживать точное потребление пищи в эти читерские дни, а просто констатировал, что ел «все плохое», не придерживаясь никаких ограничений.
Уровни триглицеридов пациента (наряду с уровнями гликозилированного гемоглобина и холестерина) значительно улучшились в день его поступления в отделение неотложной помощи по сравнению с анализом крови натощак, сделанным его лечащим врачом до начала диеты. Если повышенное пропорциональное потребление жиров на кетогенной диете само по себе было причиной его повторяющихся приступов, у пациента был бы панкреатит в анамнезе до начала диеты, когда его уровень триглицеридов натощак был еще выше.
Если повышенное пропорциональное потребление жиров на кетогенной диете само по себе было причиной его повторяющихся приступов, у пациента был бы панкреатит в анамнезе до начала диеты, когда его уровень триглицеридов натощак был еще выше.
По мере роста популярности низкоуглеводных диет медицинские работники должны проявлять бдительность в отношении потенциальных осложнений, которые могут возникнуть в отделении неотложной помощи. В этом случае особое внимание уделяется образу жизни и диетическим факторам, которые способствуют возникновению острых состояний и проявлений болезни и могут быть упущены медицинскими работниками при сборе анамнеза. Хотя в этом случае не было каких-либо факторов риска или триггеров, которые классически связаны с острым панкреатитом, мы предполагаем, что циклические и значительные колебания диетического состава (и, следовательно, большие колебания секреторной активности поджелудочной железы) могли способствовать развитию острого панкреатита. панкреатит у данного больного.
Доступность данных и материалов
Все соответствующие исходные данные (лабораторные значения, результаты визуализации) были включены в эту рукопись.
Сокращения
- ED:
Отделение неотложной помощи
- PCP:
Поставщик первичной медико-санитарной помощи
- WBC:
Лейкоциты
- АСТ:
Аспартатаминотрансфераза
- АЛЬТЕРНАТИВ:
Аланинаминотрансфераза
- Альбомный номер:
Щелочная фосфатаза
Ссылки
Bravata DM, Sanders L, Huang J, Krumholz HM, Olkin I, Gardner CD, et al.
 Эффективность и безопасность низкоуглеводных диет. ДЖАМА. 2003;289(14): 1837. Доступно по адресу: http://jama.jamanetwork.com/article.aspx?doi=https://doi.org/10.1001/jama.289.14.1837
Эффективность и безопасность низкоуглеводных диет. ДЖАМА. 2003;289(14): 1837. Доступно по адресу: http://jama.jamanetwork.com/article.aspx?doi=https://doi.org/10.1001/jama.289.14.1837Hales CM, Carroll MD, Fryar CD, Ogden CL. Распространенность ожирения среди взрослых и молодежи: США, 2015–2016 гг. Краткий обзор данных NCHS. 2017;(288):1-8.
Гуаригуата Л., Уайтинг Д.Р., Хэмблтон И., Бигли Дж., Линненкамп Ю., Шоу Дж.Е. Глобальные оценки распространенности диабета на 2013 г. и прогнозы на 2035 г. Diabetes Res Clin Pract. 2014;103(2):137–49.. Доступно по адресу: https://linkinghub.elsevier.com/retrieve/pii/S0168822713003859. https://doi.org/10.1016/j.diabres.2013.11.002.
Артикул КАС пабмед Google Scholar
Foster GD, Wyatt HR, Hill JO, McGuckin BG, Brill C, Mohammed BS, et al. Рандомизированное исследование низкоуглеводной диеты при ожирении.
 N Engl J Med 2003;348(21):2082–2090. Доступно по адресу: http://www.nejm.org/doi/abs/https://doi.org/10.1056/NEJMoa022207
N Engl J Med 2003;348(21):2082–2090. Доступно по адресу: http://www.nejm.org/doi/abs/https://doi.org/10.1056/NEJMoa022207Samaha FF, Iqbal N, Seshadri P, Chicano KL, Daily DA, McGrory J, Williams T, Williams M, Gracely EJ, Stern L Низкоуглеводная диета по сравнению с диетой с низким содержанием жиров при тяжелом ожирении. N Engl J Med 2003;348(21):2074–2081. Доступно по адресу: http://www.nejm.org/doi/abs/https://doi.org/10.1056/NEJMoa022637
Brehm BJ, Seeley RJ, Daniels SR, D’Alessio DA. Рандомизированное исследование, сравнивающее диету с очень низким содержанием углеводов и диету с низким содержанием жиров с ограничением калорий на массу тела и факторы риска сердечно-сосудистых заболеваний у здоровых женщин. J Clin Endocrinol Metab 2003;88(4):1617–1623. Доступно по адресу: https://academic.oup.com/jcem/article-lookup/doi/https://doi.org/10.1210/jc.2002-021480
Янси В.С., Фой М.
 , Чалецки А.М., Вернон М.С., Вестман Э.К. Низкоуглеводная кетогенная диета для лечения диабета 2 типа. Нутр Метаб (Лондон). 2005;2(1):34. Доступно по адресу: https://nutritionandmetabolism.biomedcentral.com/articles/https://doi.org/10.1186/1743-7075-2-34
, Чалецки А.М., Вернон М.С., Вестман Э.К. Низкоуглеводная кетогенная диета для лечения диабета 2 типа. Нутр Метаб (Лондон). 2005;2(1):34. Доступно по адресу: https://nutritionandmetabolism.biomedcentral.com/articles/https://doi.org/10.1186/1743-7075-2-34Хуссейн Т.А., Мэтью Т.С., Дашти А.А., Асфар С., Аль- Зайд Н., Дашти Х.М. Эффект низкокалорийной кетогенной диеты по сравнению с низкоуглеводной при диабете 2 типа. Питание. 2012;28(10):1016–21. Доступно по адресу: https://linkinghub.elsevier.com/retrieve/pii/S089.92000731. https://doi.org/10.1016/j.nut.2012.01.016.
Артикул КАС пабмед Google Scholar
Джоши С., Остфельд Р.Дж., МакМаккен М. Кетогенная диета при ожирении и диабете — энтузиазм превышает доказательства. JAMA Стажер Мед. 2019;179(9):1163 Доступно по ссылке: https://jamanetwork.com/journals/jamainternalmedicine/fullarticle/2737919.
Артикул Google Scholar
- «>
Вебер Д.Д., Аминзаде-Гохари С., Тулипан Дж., Каталано Л., Фейхтингер Р.Г., Кофлер Б. Кетогенная диета при лечении рака – где мы находимся? Мол метаб. 2020;33:102-21. https://doi.org/10.1016/j.molmet.2019.06.026. Epub 2019 Jul 27.
Doksöz Ö, Güzel O, Yılmaz Ü, İşgüder R, Çeleğen K, Meşe T. Дисперсия продолжительности зубца P и интервала QT у детей, получавших кетогенную диету. Педиатр Нейрол. 2014;50(4):343–6. Доступно по адресу: https://linkinghub.elsevier.com/retrieve/pii/S088789.9413007194. https://doi.org/10.1016/j.pediatrneurol.2013.12.005.
Артикул пабмед Google Scholar
Bank IM, Shemie SD, Rosenblatt B, Bernard C, Mackie AS. Внезапная сердечная смерть в связи с кетогенной диетой. Педиатр Нейрол. 2008;39(6):429–31. Доступно по адресу: https://linkinghub.elsevier.com/retrieve/pii/S0887899408003998. https://doi.org/10.1016/j.pediatrneurol.2008.08.013.

Артикул пабмед Google Scholar
Кан Х.К., Чунг Д.Э., Ким Д.В., Ким Х.Д. Ранние и поздние осложнения кетогенной диеты при трудноизлечимой эпилепсии. Эпилепсия 2004;45(9):1116–1123. Доступно по адресу: https://onlinelibrary.wiley.com/doi/https://doi.org/10.1111/j.0013-9580.2004.10004.x
Buse GJ, Riley KD, Dress CM, Neumaster TD. Пациент с контролируемой гемфиброзилом гипертриглицеридемией, у которой развился острый панкреатит после начала кетогенной диеты. Карр Сур. 2004;61(2):224–6. Доступно по адресу: https://linkinghub.elsevier.com/retrieve/pii/S0149.794403001594. https://doi.org/10.1016/S0149-7944(03)00159-4.
Артикул пабмед Google Scholar
Министерство здравоохранения и социальных служб США и Министерство сельского хозяйства США. Рекомендации по питанию для американцев на 2015–2020 гг.
 , восьмое издание. 8-е изд.: Skyhorse Publishing Inc.; 2015. с. 144. Доступно по адресу: https://health.gov/our-work/food-nutrition/previous-dietary-guidelines/2015
, восьмое издание. 8-е изд.: Skyhorse Publishing Inc.; 2015. с. 144. Доступно по адресу: https://health.gov/our-work/food-nutrition/previous-dietary-guidelines/2015. Google Scholar
Паоли А., Рубини А., Волек Дж.С., Гримальди К.А. Помимо потери веса: обзор терапевтического использования диет с очень низким содержанием углеводов (кетогенных). Eur J Clin Nutr. 2013;67(8):789–96. Доступно по адресу: http://www.nature.com/articles/ejcn2013116. https://doi.org/10.1038/ejcn.2013.116.
Артикул КАС пабмед ПабМед Центральный Google Scholar
Бхатия М., Вонг Ф.Л., Цао Ю., Лау Х.И., Хуанг Дж., Пунит П. и др. Патофизиология острого панкреатита. Панкреатология. 2005;5(2–3):132–44. Доступно по адресу: https://linkinghub.elsevier.com/retrieve/pii/S142439.030580050Х. https://doi.org/10.1159/000085265.
Артикул пабмед Google Scholar
- «>
Уиткомб, округ Колумбия. Острый панкреатит. N Engl J Med 2006;354(20):2142–2150. Доступно по адресу: http://www.nejm.org/doi/abs/https://doi.org/10.1056/NEJMcp054958
Stewart WA, Gordon K, Camfield P. Острый панкреатит, вызвавший смерть ребенка на кетогенная диета. Дж. Чайлд Нейрол 2001; 16 (9): 682–682. Доступно по адресу: http://journals.sagepub.com/doi/https://doi.org/10.1177/0883073801016009.10
Mackay MT, Bicknell-Royle J, Nation J, Humphrey M, Harvey AS. Кетогенная диета при рефрактерной детской эпилепсии. J Paediatr Child Health 2005;41(7):353–357. Доступно по адресу: https://onlinelibrary.wiley.com/doi/https://doi.org/10.1111/j.1440-1754.2005.00630.x
Мори М., Кумада Т., Иноуэ К., Нодзаки Ф., Мацуи К., Маруо Ю. и др. Кетогенная диета при рефрактерной эпилепсии с синдромом MEHMO: осторожность при остром некротическом панкреатите. Мозг Дев. 2021;43(6):724–8. Доступно по адресу: https://linkinghub.
 elsevier.com/retrieve/pii/S0387760421000267. https://doi.org/10.1016/j.braindev.2021.02.002.
elsevier.com/retrieve/pii/S0387760421000267. https://doi.org/10.1016/j.braindev.2021.02.002.Артикул пабмед Google Scholar
Лычковски Д.А., Пфайфер Х.Х., Гош С., Тиле Э.А. Безопасность и переносимость кетогенной диеты при эпилепсии у детей: эффекты комбинированной терапии вальпроатами. Эпилепсия 2005;46(9):1533–1538. Доступно по адресу: https://onlinelibrary.wiley.com/doi/https://doi.org/10.1111/j.1528-1167.2005.22705.x
Sofou K, Dahlin M, Hallböok T, Lindefeldt M, Виггедал Г., Дарин Н. Кетогенная диета при дефиците комплекса пируватдегидрогеназы: краткосрочные и долгосрочные результаты. J Inherit Metab Dis 2017;40(2):237–245. Доступно по адресу: http://doi.wiley.com/https://doi.org/10.1007/s10545-016-0011-5
Ссылки на скачивание
Благодарности
Неприменимо
Финансирование
Эта статья не получила никакого дополнительного финансирования.
Информация об авторе
Авторы и организации
Отделение неотложной помощи, University Health Network, 200 Elizabeth Street, RFE – Ground Floor, 480, Toronto, Ontario, M5G 2C4, Canada
Joseph Choi & Lucas B. Chartier
Отделение неотложной медицинской помощи, медицинский факультет, Университет Торонто, C. David Naylor Building, 6 Queen’s Park Crescent West, Third Floor, Toronto, Ontario, M5S 3h3, Canada
Джозеф Чой и Лукас Б. Шартье
Медицинский факультет Оттавского университета, 451 Смит Роуд, Оттава, Онтарио, K1H 8M5, Канада
Тайлер Л. Янг
- Джозеф Чой
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Tayler L. Young
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Lucas B.
 Chartier
ChartierПросмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
LBC провела интервью с пациентами, чтобы собрать данные, касающиеся клинических проявлений и болезни. JC, TLY и LBC участвовали в составлении и редактировании рукописи. Все авторы одобряют окончательный вариант рукописи.
Автор, ответственный за переписку
Переписка с Джозеф Чой.
Декларация этики
Одобрение этики и согласие на участие
Устное и письменное согласие было получено от пациента во время интервью после поступления в LBC, чтобы поделиться подробностями его болезни для целей отчета о случае. Не было никаких требований для рассмотрения или одобрения институциональным советом по этике этого отчета о клиническом случае.
Согласие на публикацию
От пациента получено согласие на передачу сведений о его болезни для целей отчета о болезни, как описано выше. Устное и письменное согласие было получено от пациента.
Устное и письменное согласие было получено от пациента.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя.