Какие продукты снижают уровень холестерина. Как составить меню для снижения холестерина. Какие принципы питания помогают нормализовать липидный профиль. Что нужно исключить из рациона при повышенном холестерине.
Что такое холестерин и почему важно его контролировать
Холестерин — это жироподобное вещество, которое необходимо организму для построения клеточных мембран и синтеза некоторых гормонов. Однако избыток холестерина в крови может привести к образованию атеросклеротических бляшек на стенках сосудов и развитию сердечно-сосудистых заболеваний.
Повышенный уровень холестерина особенно опасен для мужчин, так как они более подвержены риску развития атеросклероза и инфаркта миокарда. Поэтому мужчинам важно следить за своим липидным профилем и при необходимости корректировать его с помощью диеты и других методов.
Основные принципы диеты для снижения холестерина
Диета для снижения холестерина основана на следующих ключевых принципах:
- Ограничение потребления насыщенных жиров животного происхождения
- Увеличение доли растительных жиров в рационе
- Включение в меню продуктов, богатых пищевыми волокнами
- Снижение потребления простых углеводов и сахара
- Ограничение употребления алкоголя
- Контроль порций и общей калорийности рациона
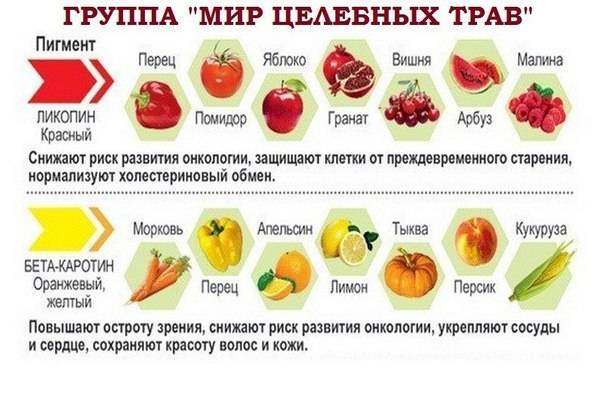
Продукты, снижающие уровень холестерина
При повышенном холестерине рекомендуется включать в рацион следующие продукты:
- Жирная морская рыба (лосось, скумбрия, сардины)
- Оливковое масло и другие растительные масла
- Орехи и семена
- Овсянка и другие цельнозерновые крупы
- Бобовые (фасоль, чечевица, нут)
- Свежие фрукты и овощи
- Зеленый чай
Эти продукты богаты полезными жирами, антиоксидантами и пищевыми волокнами, которые помогают снизить уровень «плохого» холестерина ЛНП и повысить уровень «хорошего» холестерина ЛВП.
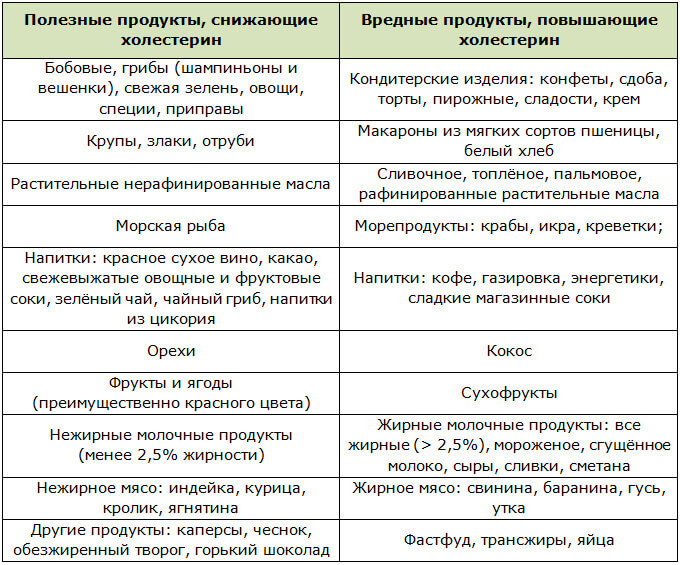
Продукты, которые следует ограничить
При повышенном холестерине рекомендуется ограничить или исключить из рациона следующие продукты:
- Жирное мясо и субпродукты
- Колбасные изделия и полуфабрикаты
- Сливочное масло, сметана, жирные сыры
- Яичные желтки
- Выпечка и кондитерские изделия
- Фаст-фуд
- Сладкие газированные напитки
- Алкоголь
Эти продукты содержат большое количество насыщенных жиров, трансжиров и холестерина, которые способствуют повышению уровня «плохого» холестерина в крови.

Примерное меню для снижения холестерина
Ниже представлен пример однодневного меню для снижения холестерина:
Завтрак:
- Овсяная каша на воде с добавлением ягод и орехов
- Зеленый чай
Второй завтрак:
- Яблоко или другой свежий фрукт
Обед:
- Суп-пюре из чечевицы
- Салат из свежих овощей с оливковым маслом
- Отварная куриная грудка
Полдник:
- Йогурт без добавок с горстью орехов
Ужин:
- Запеченный лосось
- Гарнир из запеченных овощей
- Зеленый салат
Этот пример меню обеспечивает организм необходимыми питательными веществами и помогает снизить уровень холестерина благодаря правильному сочетанию продуктов.
Дополнительные рекомендации по снижению холестерина
Помимо соблюдения диеты, для снижения уровня холестерина рекомендуется:
- Регулярно заниматься физической активностью (не менее 30 минут в день)
- Поддерживать нормальный вес тела
- Отказаться от курения
- Ограничить употребление алкоголя
- Контролировать уровень стресса
- Регулярно проходить медицинские обследования
Эти меры в сочетании с правильным питанием помогут эффективно снизить уровень холестерина и улучшить общее состояние здоровья.

Роль омега-3 жирных кислот в снижении холестерина
Омега-3 жирные кислоты играют важную роль в снижении уровня холестерина и профилактике сердечно-сосудистых заболеваний. Они способствуют:
- Снижению уровня триглицеридов в крови
- Повышению уровня «хорошего» холестерина ЛВП
- Уменьшению воспаления в организме
- Улучшению эластичности сосудов
Основными источниками омега-3 жирных кислот являются жирная морская рыба (лосось, скумбрия, сардины), льняное масло, грецкие орехи и семена чиа. Рекомендуется употреблять жирную рыбу не менее 2-3 раз в неделю или принимать рыбий жир в качестве добавки по согласованию с врачом.
Значение пищевых волокон в диете для снижения холестерина
Пищевые волокна играют важную роль в снижении уровня холестерина за счет следующих механизмов:
- Связывание холестерина в кишечнике и выведение его из организма
- Снижение всасывания жиров и холестерина из пищи
- Улучшение чувствительности тканей к инсулину
- Нормализация микрофлоры кишечника
Рекомендуется употреблять не менее 25-30 г пищевых волокон в день. Основными источниками являются цельнозерновые продукты, овощи, фрукты, бобовые и орехи.
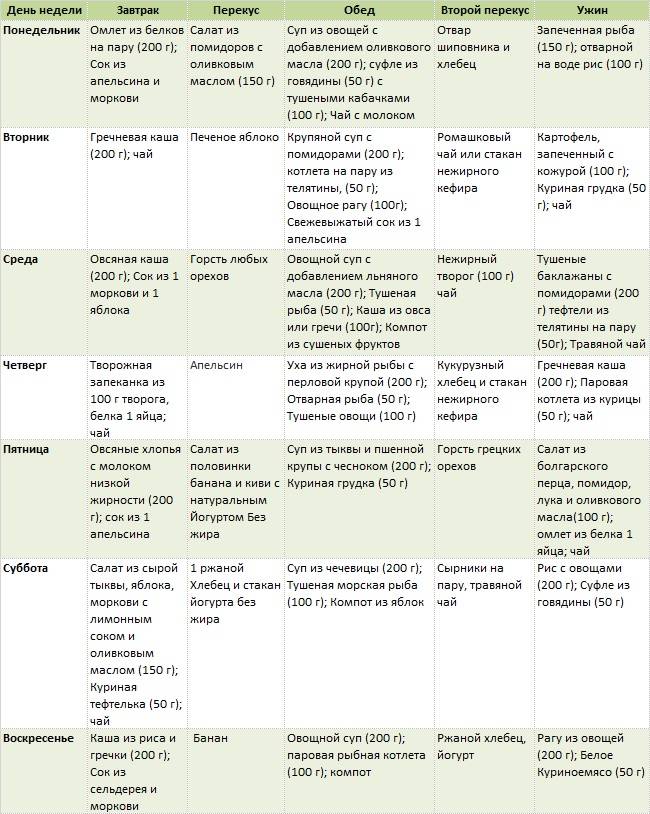
Влияние способов приготовления пищи на уровень холестерина
- Отдавать предпочтение отвариванию, запеканию, приготовлению на пару или гриле
- Ограничить жарку, особенно во фритюре
- Использовать минимальное количество масла при приготовлении
- Удалять видимый жир с мяса перед приготовлением
- Использовать посуду с антипригарным покрытием
Эти простые правила помогут снизить калорийность блюд и уменьшить содержание вредных жиров, не жертвуя вкусом и питательной ценностью.
Индивидуальный подход к диете для снижения холестерина
Важно помнить, что диета для снижения холестерина должна быть индивидуальной и учитывать особенности организма, образ жизни и сопутствующие заболевания. Перед началом любой диеты рекомендуется проконсультироваться с врачом и пройти необходимые обследования.
Врач может назначить дополнительные анализы для определения липидного профиля и других показателей здоровья. На основе этих данных будет разработан индивидуальный план питания, который поможет эффективно снизить уровень холестерина и улучшить общее состояние здоровья.

Роль физической активности в снижении холестерина
Регулярная физическая активность играет важную роль в снижении уровня холестерина и профилактике сердечно-сосудистых заболеваний. Она способствует:
- Повышению уровня «хорошего» холестерина ЛВП
- Снижению уровня триглицеридов
- Улучшению чувствительности тканей к инсулину
- Нормализации веса тела
- Укреплению сердечно-сосудистой системы
Рекомендуется заниматься физической активностью умеренной интенсивности не менее 150 минут в неделю или высокой интенсивности не менее 75 минут в неделю. Это может быть быстрая ходьба, бег, плавание, езда на велосипеде или другие виды аэробной активности.
Контроль порций и калорийности рациона
При снижении уровня холестерина важно не только качество продуктов, но и их количество. Избыточное потребление калорий может привести к набору веса и ухудшению липидного профиля. Поэтому рекомендуется:
- Контролировать размер порций
- Использовать маленькие тарелки для визуального уменьшения порций
- Есть медленно, тщательно пережевывая пищу
- Не отвлекаться на телевизор или гаджеты во время еды
- Прислушиваться к сигналам насыщения
Эти простые правила помогут избежать переедания и поддерживать нормальный вес тела, что важно для контроля уровня холестерина.

Значение регулярного мониторинга уровня холестерина
Регулярный мониторинг уровня холестерина позволяет оценить эффективность диеты и других мер по его снижению. Рекомендуется проверять уровень холестерина:
- Каждые 6 месяцев при нормальных показателях
- Каждые 3-4 месяца при повышенном уровне холестерина
- Чаще по рекомендации врача при наличии сердечно-сосудистых заболеваний
Регулярные проверки помогут вовремя выявить изменения в липидном профиле и скорректировать диету или лечение при необходимости.
Заключение
Диета для снижения холестерина у мужчин является важной частью профилактики и лечения сердечно-сосудистых заболеваний. Правильно подобранный рацион в сочетании с физической активностью и здоровым образом жизни помогает эффективно снизить уровень «плохого» холестерина и улучшить общее состояние здоровья.
Помните, что изменение пищевых привычек — это процесс, требующий времени и терпения. Не стоит ожидать мгновенных результатов. Постепенное внедрение принципов здорового питания в повседневную жизнь поможет достичь устойчивого снижения уровня холестерина и улучшения качества жизни в долгосрочной перспективе.

Рацион питания и диета против триглицеридов
Речь идет о проблеме, которая известна в меньшей мере, чем проблема высокого уровня холестерола, однако, касается многих молодых женщин, в особенности, когда у них имеется лишний вес. Вернуться к нормальному весу с помощью специализированной диеты — это лучший способ нормализовать уровень триглицеридов.
Триглицериды — это один из показателей наличия лишнего веса и ведения ошибочного образа питания, который богат жирами и, в основном, сахарами. Высокий уровень триглицеридов не должен быть недооцененным. Повышенный процент содержания жиров в крови может привести к серьезным проблемам и навредить сердцу.
Высокий уровень жиров в крови зависит от лишнего веса, а также от пищевых предпочтений, которые следует изменить.
Диета, которую мы предлагаем, помогает постепенно сбросить лишний вес и научиться питаться здоровой пищей, внимательно выбирая продукты, чтобы предотвратить тенденцию гипертриглицеридемии.
Что такое триглицериды
Триглицериды — это жиры, которые отвечают в организме, в основном, за функционирование энергетических запасов, представленных в форме жировых запасов, находящихся в подкожном слое. Часть этих запасов производит организм, печень и кишечник, а другая часть поступает в организм с пищей.
Часть этих запасов производит организм, печень и кишечник, а другая часть поступает в организм с пищей.
Нормальный уровень
Идеальный уровень триглицеридов в крови колеблется от 40 до 170 мг/дл.
Когда уровень колеблется от 170 до 300 мг/дл, он считается повышенным, доказывающим возможные ошибки в питании и наличие лишнего веса. Это опасный уровень, особенно, когда он сочетается с отличающимся от нормального уровнем холестерола. Когда уровень триглицеридов превышает 300 мг/дл риск раковых заболеваний повышается.
Если уровень сильно повышен
Триглицериды находятся в крови в форме липопротеинов очень низкой плотности. Когда эти частицы превышают нормальное количество, они оседают на стенках артерий, создавая жировые запасы, которые вызывают постепенное сужение артерий и, таким образом, повышают риск раковых заболеваний.
Со временем жировые запасы могут повысить или снизить эластичность и внутренний объем сосуда, вызывая замедление или препятствуя притоку крови к тканям, что ведет к гораздо более серьезным последствиям, таким как сердечный приступ или инсульт.
Полезные анализы
Чтобы удостовериться в том, что уровень триглицеридов в норме, нужно сделать один простой анализ. Однако для того, чтобы результаты были максимально точными, следует уделить особое внимание вечернему приему пищи предыдущего дня.
Следует избегать употребления большого количества сахаров и жиров. Идеальный вариант предполагает легкий ужин с низким содержанием жиров (без сливочного масла, сыров и колбасных изделий). Также следует избегать употребления алкогольных напитков (даже пива или вина) в течение трех дней перед сдачей анализа крови.
Показатели наличия лишнего веса
Высокая концентрация триглицеридов в крови в большинстве случаев означает наличие веса, превышающего нормальный, причиной которого является неправильный выбор продуктов питания. Вернуться к нормальному весу обычно достаточно для того, чтобы нормализовать и уровень триглицеридов. При потере лишнего веса, по сути, уменьшаются запасы триглицеридов, находящиеся в жировых тканях. Одновременно, достигается снижение количества жиров, находящихся в крови. С другой стороны, сбалансированный и низкокалорийный рацион питания не только ограничивает количество триглицеридов, поступающих с пищей, но и снижает и количество триглицеридов, которые производит сам организм. Некоторые продукты питания стимулируют производство триглицеридов лучше, чем другие, и это производство совершается печенью.
С другой стороны, сбалансированный и низкокалорийный рацион питания не только ограничивает количество триглицеридов, поступающих с пищей, но и снижает и количество триглицеридов, которые производит сам организм. Некоторые продукты питания стимулируют производство триглицеридов лучше, чем другие, и это производство совершается печенью.
Ограничение сахаров
Продукты, которые первыми должны быть ограничены, — это простые сахара, быстро поступающие в кровь и благоприятствующие производству триглицеридов печенью.
· Хлеб и макаронные изделия употребляются в ограниченном количестве. Предпочтение отдается продуктам из муки грубого помола, содержащих больше пищевых волокон, препятствующих концентрации жиров и усваиваемых намного медленнее.
· Следует избегать употребления десертов с кондитерским кремом, например, тортов, тартов, пирожных, мороженого, карамелек, варенья, меда и напитков, содержащих сахар.
· Даже фрукты, богатые фруктозой, следует избегать, к примеру, экзотические фрукты, а также виноград, инжир, бананы и хурма.
· Разрешается употреблять в небольших количествах фруктовые компоты без добавления сахара и домашние сладости с небольшим количеством сахара.
Контроль жиров
При соблюдении диеты против триглицеридов, жиры не исключаются из меню, а просто ограничиваются и выбираются на основе их питательных качеств. Следует уменьшить потребление пищи, содержащей насыщенные жиры животного происхождения (например, сливочного масла, сливок, колбасных изделий, жирного мяса), и, наоборот, повысить употребление пищи, содержащей ненасыщенные, благоприятные, жиры, например, рыбы.
Идеальная заправка, которую следует предпочитать использовать вместо жирных соусов, — это оливковое масло первого холодного отжима, содержащее олеиновую кислоту, мононенасыщенный жир и смесь антиоксидантов, помогающих в профилактике раковых заболеваний.
Акцент на жирные кислоты омега-3
Так, следует увеличить процент потребления тунца, лосося, скумбрии, анчоусов и сардин, богатых жирными кислотами омега-3. Рыба, являющаяся значимым компонентом средиземноморской диеты, должна употребляться по крайней мере три раза в неделю.
Рыба, являющаяся значимым компонентом средиземноморской диеты, должна употребляться по крайней мере три раза в неделю.
Нет алкоголю
Тот, у кого повышенный уровень триглицеридов, должен значительно снизить или лучше совсем исключить употребление алкогольных напитков. Алкоголь (вино, пиво, напитки) стимулирует производство триглицеридов печенью. У отдельных людей реакция на алкоголь особенно сильная, поэтому бывает достаточно просто снизить потребление алкоголя, чтобы уровень триглицеридов тоже значительно снизился.
Программа
Диета предусматривает примерно 1400 калорий в день и позволяет вам похудеть до 2-х — 3-х килограммов в месяц. Углеводы (макаронные изделия, хлеб, рис, картофель) присутствуют в обеде и ужине, но в ограниченных количествах. Хлеб и макаронные изделия всегда из муки грубого помола. Запрещено есть крекеры, тосты и выпечку, такую как булки с изюмом, сладкие булки и т.п.
Предусматривается употребление рыбы 4 раза в неделю, чтобы увеличить поступление в организм жирных кислот омега-3.
В качестве заправки разрешены 3 столовые ложки оливкового масла в день и одна чайная ложка соли.
Количество употребляемых овощей должно быть изобильным. И наоборот, фрукты должны употребляться только в предусмотренных меню количествах.
Включены подсластители без калорий.
Рекомендуется потребление воды в больших количествах, как во время еды, так и в течение дня.
Следует избегать всех алкогольных напитков, даже пива и вина.
Каждый день
Завтрак
1 чашка обезжиренного молока (200 мл),
кофе (в который можно добавить подсластитель без калорий)
40 гр хлеба из муки грубого помола в виде тоста.
Перекус
Днем можно съесть 200 гр фруктов, избегая бананов, винограда, хурмы и экзотических фруктов
ПОНЕДЕЛЬНИК
Обед: нешлифованный рис с карри (см. рецепт), салат из овощей, фрукт
Ужин: салат со стручками фасоли и яйцами (который вы приготовите из 2 вареных яиц, вареных стручков фасоли, помидора, оливкового масла и бальзамического уксуса), 50 гр хлеба из муки грубого помола, фрукт
ВТОРНИК
Обед: 70 гр макаронных изделий из муки грубого помола с помидором и базиликом, запеченные сардины, вареный шпинат, фрукт
Ужин: 60 гр сушеного нута отваренного, редис вареный, 50 гр хлеба из муки грубого помола, фрукт
СРЕДА
Обед: суп с пшеницей и овощами (который вы приготовите из 70 гр вареной пшеницы, тертого лука, бульона и разных овощей), 200 гр вареного осетра, морковь соломкой, фрукт
Ужин: 200 гр томатов, 100 гр моцарелы, оливковое масло и ореган, 50 гр хлеба из муки грубого помола, фрукт
ЧЕТВЕРГ
Обед: суп с ячменем и фасолью (который вы приготовите из 70 гр ячменя, добавив к нему 60 гр фасоли, уже отваренной и обжаренной в течение 10 минут на сковороде с оливковым маслом, томатом и розмарином), цветная капуста на пару, фрукт
Ужин: 200 гр филе лосося на гриле, салат с рукколой, 50 гр хлеба грубого помола, фрукт
ПЯТНИЦА
Обед: 70 гр вареного нешлифованного риса, 100 гр критского сыра «анфотиро», руккола, фрукт
Ужин: 150 гр грудки индейки на гриле, салат-латук (сделать салат), 50 гр хлеба из муки грубого помола, фрукт
СУББОТА
Обед: макароны из муки грубого помола с каракатицами (см. рецепт), печеные перцы, заправленные оливковым маслом, винным уксусом и петрушкой
рецепт), печеные перцы, заправленные оливковым маслом, винным уксусом и петрушкой
Ужин: 200 гр скумбрии, запеченной в пекарской бумаге, овощной салат с оливковым маслом и винным уксусом, 50 гр хлеба из муки грубого помола, фрукт
ВОСКРЕСЕНЬЕ
Обед: 70 гр вареного ячменя с сырыми томатами и кусочками печеного баклажана, 150 гр ростбифа, салат из рукколы, фрукт
Ужин: 50 гр солонины, 200 гр вареной свеклы, 50 гр хлеба из муки грубого помола, фрукт
Рецепты:
— Нешлифованный рис с карри
Ингредиенты на 1 персону
70 гр нешлифованного риса, 150 гр куриной грудки кубиками, мелконарезанный лук, 1 столовая ложка оливкового масла, белое вино, соль и карри
Приготовление:
Налить в глубокую сковороду оливковое масло и положить лук. Обжарить лук способом соте и добавить рис. Посолить, добавить курицу и погасить вином. Посыпать карри и оставить готовиться, добавляя, сколько потребуется, вина и воды.
— Печеные сардины
Ингредиенты на 1-2 персоны
200 гр сардин, 150 гр помидоров, пол-луковицы, 1 сельдерей, 1 столовая ложка оливкового масла, винного уксуса и соли
Приготовление:
Помыть сардины, отделить головы. Разрезать посередине и вытащить хребет. Промыть и выложить в антипригарную емкость. Добавить лук, помидоры и сельдерей, нарезанные мелко. Сбрызнуть оливковым маслом и уксусом и поставить в духовку на 180 градусов Цельсия на 20 минут.
Разрезать посередине и вытащить хребет. Промыть и выложить в антипригарную емкость. Добавить лук, помидоры и сельдерей, нарезанные мелко. Сбрызнуть оливковым маслом и уксусом и поставить в духовку на 180 градусов Цельсия на 20 минут.
— Макароны из муки грубого помола с каракатицами
Ингредиенты на 1 персону
70 гр макарон из муки грубого помола, полперца, 1 помидор, 200 гр каракатиц, белое вино, 2 столовые ложки оливкового масла, соль, перец и петрушка
Приготовление:
Помыть каракатиц и нарезать полосками. Раздавить чеснок и обжарить в оливковом масле. Добавить помидор и перец кусочками, затем положить каракатиц. Погасить вином, оставить до испарения жидкости, затем посолить и поперчить. Отварить макароны, откинуть на дуршлаг и выложить к каракатицам. Посыпать петрушкой, перемешать и подавать.
Стабилизация веса
Когда пройдет месяц с начала диеты, с целью стабилизации результатов и дальнейшего похудения в следующие две недели можно соблюдать программу стабилизации.
Можно увеличить количество калорий, для этого достаточно добавить в программу диеты 30 гр хлеба из муки грубого помола, который можно употреблять в обед или ужин, а также столовую ложку оливкового масла первого холодного отжима.
После окончания программы закрепления результатов и для сохранения нормального уровня триглицеридов рекомендуется продолжать ограничивать «опасные» продукты и, особенно, сладкое, жирные заправки и алкоголь.
Источник: Υγεία & Ευεξία
Научно-клинический центр липидологии НИИТПМ — СЕМЕЙНАЯ ГИПЕРХОЛЕСТЕРИНЕМИЯ
Информация для пациентов с семейной гиперхолестеринемией
Семейная гиперхолестеринемия – это наследственное заболевание, когда генетическое повреждение является причиной высокого уровня холестерина крови и передается из поколения в поколение, иногда возможна передача заболевания через поколение. Гиперхолестеринемия означает высокий холестерин крови. Тип холестерина, который специфично повышается при семейной гиперхолестеринемии – холестерин липопротеинов низкой плотности.
Семейная гиперхолестеринемия одно из наиболее распространенных наследственных заболеваний. Приблизительно, 1 из 135-250 человек в мире имеет генетические повреждения, являющиеся причиной семейной гиперхолестеринемии. Если один из родителей имеет семейную гиперхолестеринемию, то в 50% случаев она будет у его сына или дочери.
Семейная гиперхолестеринемия связана с повышенным риском сердечно-сосудистых заболеваний. Риск различается от семьи к семье и зависит от уровня холестерина, других наследственных факторов, факторов образа жизни, таких как питание, курение, уровень физической активности, и даже от того, мужчина вы или женщина. Женщины с семейной гиперхолестеринемией заболевают сердечно-сосудистыми заболеваниями, примерно, на 10 лет позже, чем мужчины с семейной гиперхолестеринемией. С ранним и адекватным лечением риск сердечно-сосудистых заболеваний может значительно снижаться.
ВАЖНО
Семейная гиперхолестеринемия наследуется и передается в семье. В случаях высокого холестерина крови, особенно высокого холестерина липопротеинов низкой плотности, повышается риск раннего начала сердечно-сосудистых заболеваний.
В случаях высокого холестерина крови, особенно высокого холестерина липопротеинов низкой плотности, повышается риск раннего начала сердечно-сосудистых заболеваний.
Холестерин липопротеинов низкой плотности (ХС-ЛНП) – это частицы которые плавают в потоке крови и являются эффективной транспортной системой, которая переносит холестерин от одних клеток нашего организма к другим. Холестерин – это жировая субстанция, которая необходима нашему организму для построения клеток, синтеза гормонов и производства желчных кислот в печени.
Слишком высокий уровень холестерина в крови – это не хорошо для вас: лишний холестерин накапливается в стенках кровеносных сосудов и делает их более узкими и является причиной атеросклероза. Атеросклероз может приводить к сердечно-сосудистым заболеваниям. Для транспорта холестерина в специальные клетки, частицы липопротеинов низкой плотности имеют специальный присоединенный белок, называющийся аполипопротеин В. Аполипопротеин В делает мост между частицами липопротеинов низкой плотности и клетками вашего тела, которые несут рецептор липопротеинов низкой плотности. Рецептор помогает клеткам узнавать частицы липопротеинов низкой плотности. Если рецептор или белок аполипопротеин В не в норме, уровень холестерина в вашей крови повышается. Это является причиной семейной гиперхолестеринемии.
Рецептор помогает клеткам узнавать частицы липопротеинов низкой плотности. Если рецептор или белок аполипопротеин В не в норме, уровень холестерина в вашей крови повышается. Это является причиной семейной гиперхолестеринемии.
ВАЖНО
Липопротеины низкой плотности транспортируют холестерин в вашей крови к клеткам. Холестерин нужен для строительства клеток, производства гормонов и производства желчных кислот. Однако, если холестерина липопротеинов низкой плотности слишком много, он накапливается в стенках кровеносных сосудов. Этот феномен называется атеросклерозом.
Особенности, которые мы наследуем от родителей, определяются информацией, хранящейся в ДНК. ДНК, свернутая в хромосомы, находится внутри ядер клеток. ДНК содержит, приблизительно, 3 миллиона «строительных блоков», 25000 из которых специфично скомбинированные составляют гены. Гены содержат информацию о таких характеристиках, как цвет глаз и волос, но могут также и «кодировать» заболевания. Изменения в одном из «строительных блоков», составляющих ген, может быть причиной наследственных заболеваний. В большинстве случаев, при семейной гиперхолестеринемии эти изменения находятся в гене, который кодирует рецептор липопротеинов низкой плотности (ЛНП-рецептор). Этот рецептор сидит на поверхности клеток и его можно представить, как «щупальце», которое удаляет холестерин-содержащие частицы из крови. Изменения в гене рецептора липопротеинов низкой плотности приводят в результате к ненормальному ЛНП-рецептору («щупальцу»), делая его не способным к удалению частиц из крови. Это является причиной семейной гиперхолестеринемии.
Изменения в одном из «строительных блоков», составляющих ген, может быть причиной наследственных заболеваний. В большинстве случаев, при семейной гиперхолестеринемии эти изменения находятся в гене, который кодирует рецептор липопротеинов низкой плотности (ЛНП-рецептор). Этот рецептор сидит на поверхности клеток и его можно представить, как «щупальце», которое удаляет холестерин-содержащие частицы из крови. Изменения в гене рецептора липопротеинов низкой плотности приводят в результате к ненормальному ЛНП-рецептору («щупальцу»), делая его не способным к удалению частиц из крови. Это является причиной семейной гиперхолестеринемии.
Большинство людей с СГ наследуют один дефектный ген ЛНП-рецептора от одного из родителей, и один нормальный ген ЛНП-рецептора от другого родителя. Следовательно, они имеют только, приблизительно, 50% от нормального количества работающих ЛНП-рецепторов («щупалец») на поверхности клеток (рис.4). Это значит, что они имеют всегда повышенный, без необходимости, уровень ХС-ЛНП, циркулирующий в крови. Проблема в том, что избыток ХС-ЛНП может накапливаться в стенках кровеносных сосудов.
Проблема в том, что избыток ХС-ЛНП может накапливаться в стенках кровеносных сосудов.
ВАЖНО
Причиной СГ является изменения в гене, который кодирует ЛНП рецептор. Дефектный ЛНП рецептор не может удалять ХС-ЛНП из крови в клетки. Избыток холестерина накапливается в стенках кровеносных сосудов.
Семейную гиперхолестеринемию можно заподозрить, когда в семейной истории есть сердечно-сосудистые заболевания, начинающиеся рано. Если человек страдает от инфаркта миокарда (сердечных приступов) в возрасте ранее 50-60 лет, это может быть следствием высокого холестерина. В таких случаях рекомендуется определить показатели липидного профиля крови у членов семьи пациента:
- липидный профиль определяет различные типы липопротеинов в крови, такие как общий холестерин, холестерин липопротеинов низкой плотности (ХС-ЛНП), холестерин липопротеинов высокой плотности (ХС-ЛВП) и триглицериды.
- диагностировать семейную гиперхолестеринемию важно в юном возрасте.
 Лечение более эффективно, когда начинается рано и до того, как накопление холестерина в стенках сосудов становится слишком большим.
Лечение более эффективно, когда начинается рано и до того, как накопление холестерина в стенках сосудов становится слишком большим.
Есть несколько внешних признаков, которые могут определяться при семейной гиперхолестеринемии, такие как утолщение сухожилий на пятках и руках (ксантомные узелки) или желтоватые области вокруг глаз (ксантелазмы), но они не всегда бывают у пациентов с семейной гиперхолестеринемией. Иногда холестерин откладывается в радужке (цветной части) глаза в виде арки в раннем возрасте (липидная дуга роговицы).
ВАЖНО
Семейная гиперхолестеринемия может быть заподозрена у людей, которые имеют раннее начало сердечно-сосудистых заболеваний в течение жизни в сочетании с высоким уровнем холестерина в крови. Родственники, таких пациентов, должны определит себе показатели липидного профиля.
Семейную гиперхолестеринемию диагностируют генетическим тестированием. Образец крови забирают так, что ДНК может быть изолирована из клеточных ядер белых клеток крови. Затем ДНК исследуют. Семейную гиперхолестеринемию диагностируют, находя дефект генов, например, гена рецептора липопротеинов низкой плотности (ЛНП-рецептор). Генетическое тестирование включает систематический поиск генетических дефектов на протяжении всего гена ЛНП-рецептора на хромосоме 19. Люди, которые имеют наследственный дефект гена, будут иметь семейную гиперхолестеринемию. Близкие родственники, такие как родители, братья и сестры и дети пациента с семейной гиперхолестеринемией имеют 50% риск также иметь наследственную семейную гиперхолестеринемию. Обследование членов семьи является ключевым для ранней диагностики этого заболевания.
Затем ДНК исследуют. Семейную гиперхолестеринемию диагностируют, находя дефект генов, например, гена рецептора липопротеинов низкой плотности (ЛНП-рецептор). Генетическое тестирование включает систематический поиск генетических дефектов на протяжении всего гена ЛНП-рецептора на хромосоме 19. Люди, которые имеют наследственный дефект гена, будут иметь семейную гиперхолестеринемию. Близкие родственники, такие как родители, братья и сестры и дети пациента с семейной гиперхолестеринемией имеют 50% риск также иметь наследственную семейную гиперхолестеринемию. Обследование членов семьи является ключевым для ранней диагностики этого заболевания.
ВАЖНО
Семейная гиперхолестеринемия определяется генетическим тестированием и идентификацией не нормального гена ЛНП-рецептора. Тестирование близких членов семьи позволяет рано идентифицировать это заболевание.
Люди с семейной гиперхолестеринемией обычно имеют высокий общий холестерин и высокий холестерин-ЛНП с рождения. Рекомендуется родителям с семейной гиперхолестеринемией позволять определять семейную гиперхолестеринемию их детям до школьного возраста. Подтверждение диагноза важно в юношеском возрасте, чем раньше изменить диету и пищевые привычки, тем лучше можно помочь уменьшить проявления семейной гиперхолестеринемией в дальнейшей жизни. Если тест у детей нормальный, им не нужно беспокоиться, что семейная гиперхолестеринемия разовьется в более поздние годы жизни.
Рекомендуется родителям с семейной гиперхолестеринемией позволять определять семейную гиперхолестеринемию их детям до школьного возраста. Подтверждение диагноза важно в юношеском возрасте, чем раньше изменить диету и пищевые привычки, тем лучше можно помочь уменьшить проявления семейной гиперхолестеринемией в дальнейшей жизни. Если тест у детей нормальный, им не нужно беспокоиться, что семейная гиперхолестеринемия разовьется в более поздние годы жизни.
ВАЖНО
В семьях с диагностированной семейной гиперхолестеринемией рекомендуется тестирование детей для диагностики семейной гиперхолестеринемии до школьного возраста. Это позволяет рано ввести изменения в питании ребенка с поощрением употребления здоровой еды.
Есть два шага, которые могут помочь снизить холестерин: изменения в питании и применение специальных лекарственных препаратов.
Изменения в питании – первый шаг в снижении уровня холестерина, но если холестерин снижается недостаточно, должны быть назначены подходящие препараты. Это правильно для всех людей с семейной гиперхолестеринемией. Изменения в диете могут снизить высокий холестерин на 10-15%. Цель лечения (диеты и медикаментов) снизить уровень холестерина ниже среднего для популяции, т.е. менее, чем 4,5 ммоль/л или 175 мг/дл для взрослых. Для тех, кто имеет высокий риск сердечно-сосудистых заболеваний или для тех, кто уже имеет заболевание сердца и сосудов, целевой уровень снижения общего холестерина может быть еще больше.
Это правильно для всех людей с семейной гиперхолестеринемией. Изменения в диете могут снизить высокий холестерин на 10-15%. Цель лечения (диеты и медикаментов) снизить уровень холестерина ниже среднего для популяции, т.е. менее, чем 4,5 ммоль/л или 175 мг/дл для взрослых. Для тех, кто имеет высокий риск сердечно-сосудистых заболеваний или для тех, кто уже имеет заболевание сердца и сосудов, целевой уровень снижения общего холестерина может быть еще больше.
Когда человек наследует дефектный ген от обоих родителей, функционирующий рецептор ЛНП может полностью отсутствовать в клетках. Ни применения лекарственных препаратов, ни лечения диетой может быть не достаточно для снижения экстремально высокого уровня холестерина. У таких пациентов холестерин-ЛНП может быть снижен механическим удалением из крови с применением очищающей технологией подобной диализу крови (аферез).
ВАЖНО
Изменения в питании могут снизить холестерин ЛНП на 10-15%. Для пациентов с семейной гиперхолестеринемией этого может быть недостаточно и изменения в питании следует комбинировать с приемом медикаментов. Для серьезных форм семейной гиперхолестеринемии дополнительно может быть применена очищающая технология лечения подобная диализу (аферез).
Для пациентов с семейной гиперхолестеринемией этого может быть недостаточно и изменения в питании следует комбинировать с приемом медикаментов. Для серьезных форм семейной гиперхолестеринемии дополнительно может быть применена очищающая технология лечения подобная диализу (аферез).
Все жиры в пище являются смесью насыщенных и ненасыщенных жиров. Насыщенные жиры находятся в продуктах животного происхождения (таких как молочные и мясные продукты), твердых маргаринах и в большинстве печенья, бисквитов, кексов, фаст-фуда и снеков. Эти насыщенные жиры повышают холестерин, в отличии от ненасыщенных жиров из растений и рыбы, которые снижают или действуют нейтрально на холестерин ЛНП.
Низкое потребление холестерина рекомендовано людям с высоким уровнем холестерина в крови. Наиболее важные источники холестерина в пище содержатся в продуктах животного происхождения, таких как яичные желтки, потроха, мясо и жирные молочные продукты, например, сыр, сливки и масло.
Жирная рыба и рыбий жир насыщены омега-3 жирными кислотами, которые имеют благоприятный эффект на циркуляцию крови и ритм сердца. Омега-3 также снижают уровень триглицеридов. Для обеспечения достаточного потребления Омега-3 рекомендуется есть рыбу в качестве основного блюда не реже двух раз в неделю. Если вы редко употребляете в пищу жирную рыбу, то рыбий жир или другие добавки, содержащие омега-3 следует принимать ежедневно.
Благоприятное воздействие на уровень холестерина оказывают волокна в крупнозернистых кукурузных и цельнозерновых продуктах, бобовых, горохе, фруктах, ягодах и овощах. Некоторые типы волокон могут связывать холестерин в кишечнике и выделяться через фекалии, следовательно, снижая уровень холестерина в крови. Продукты с высоким содержанием клетчатки также являются важным источником витаминов, минералов и антиоксидантов.
Питание для лиц с семейной гиперхолестеринемией должно быть разнообразным и сбалансированным. Цель состоит в постепенном сокращении общего потребления жиров и холестерина, в то же время уделяя особое внимание потреблению правильного типа жиров, продуктов, богатых клетчаткой, фруктами, ягодами и овощами. Для детей с семейной гиперхолестеринемией соблюдение диеты должно подкрепляться изменением питания для всех членов семьи. Важно, чтобы привычки здорового питания устанавливались как можно раньше. Изменение диеты требует времени, часто месяцев или лет, и требует регулярного наблюдения клиническим диетологом или врачом. То, что вы едите регулярно, очень важно! Случайные отклонения от рекомендуемой диеты не приводят к повышению уровня холестерина в крови.
Для детей с семейной гиперхолестеринемией соблюдение диеты должно подкрепляться изменением питания для всех членов семьи. Важно, чтобы привычки здорового питания устанавливались как можно раньше. Изменение диеты требует времени, часто месяцев или лет, и требует регулярного наблюдения клиническим диетологом или врачом. То, что вы едите регулярно, очень важно! Случайные отклонения от рекомендуемой диеты не приводят к повышению уровня холестерина в крови.
ВАЖНО
Пять важных рекомендаций для сбалансированного питания:
- употребляйте меньше жира, особенно меньше насыщенного жира
- замените насыщенные жиры ненасыщенными жирами
- ешьте больше продуктов, содержащих клетчатку, овощи и фрукты каждый день
- употребляйте меньше продуктов с высоким содержанием холестерина
- ограничьте количество пищи и напитков с высоким содержанием сахара или алкоголя
Лекарства, которые могут снизить ваш холестерин ЛНП, увеличивают количество рецепторов ЛНП, чтобы лучше поглощать холестерин ЛНП из вашей крови. Изменения в питании должны сочетаться с медикаментозным лечением, чтобы снизить уровень холестерина в достаточной степени. Предписывается несколько типов лекарств, которые можно вводить отдельно или в комбинации. Разрабатываются новые лекарства. Лекарственная терапия для семейной гиперхолестеринемии применяется не только у взрослых. Если пациент с семейной гиперхолестеринемией член семьи, с подтвержденной семейной гиперхолестеринемией, рекомендуется начинать медикаментозное лечение с 10-12 лет, особенно если у родителей пациента были проблемы с сердцем в возрасте до 40 лет. Лечение является пожизненным и поможет достичь более продолжительной и здоровой жизни.
Изменения в питании должны сочетаться с медикаментозным лечением, чтобы снизить уровень холестерина в достаточной степени. Предписывается несколько типов лекарств, которые можно вводить отдельно или в комбинации. Разрабатываются новые лекарства. Лекарственная терапия для семейной гиперхолестеринемии применяется не только у взрослых. Если пациент с семейной гиперхолестеринемией член семьи, с подтвержденной семейной гиперхолестеринемией, рекомендуется начинать медикаментозное лечение с 10-12 лет, особенно если у родителей пациента были проблемы с сердцем в возрасте до 40 лет. Лечение является пожизненным и поможет достичь более продолжительной и здоровой жизни.
Лекарственные средства, снижающие холестерин ЛНП, включают статины, смолы, ингибиторы поглощения холестерина и никотиновую кислоту. Ваш врач может лечить вас одним или несколькими из этих четырех типов лекарств. Лекарства, здоровый образ жизни и сбалансированное питание применяются протяжении всей жизни. Если холестерин ЛНП снижается до необходимого уровня, отложение холестерина в кровеносных сосудах и вокруг глаз или сухожилий уменьшится.
Ваш организм производит холестерин постоянно. Ваше тело также ежедневно подвергается воздействию приема большего количества жира и холестерина с пищей. Как только холестерин ЛНП уменьшился в результате лечения, важно предотвратить его повторное повышение. Любой человек с семейной гиперхолестеринемией, чей организм не может должным образом регулировать холестерин, должен поддерживать здоровый рацион питания и образ жизни, и продолжать принимать препараты, снижающие уровень липидов, на протяжении всей жизни, чтобы контролировать уровень холестерина ЛНП.
Заболевания сердца и кровеносных сосудов, вызванные атеросклерозом, относятся к сердечно-сосудистым заболеваниям. Атеросклероз сопровождается накоплением жира (включая холестерин) и сужением кровеносных сосудов, что может привести к снижению кровотока в органах. Когда атеросклероз уменьшает приток крови к органу, это может привести к повреждению органа. Если это происходит в кровеносном сосуде, доставляющем кровь к сердцу, это вызывает сердечный приступ. Если это происходит в кровеносном сосуде, доставляющем кровь в мозг, это вызывает инсульт.
Если это происходит в кровеносном сосуде, доставляющем кровь в мозг, это вызывает инсульт.
Атеросклероз начинается с отложения клеток, заполненных холестерином, во внутренней стенке кровеносных сосудов. Это вызывает воспаление, дальнейшее отложение холестерина, образование рубцовой ткани и затвердение, приводящие к образованию «бляшки». Бляшки могут сузить кровеносный сосуд и уменьшить приток крови к сердцу и другим органам. В сердце, снижение кровоснабжения может вызвать боль или дискомфорт, напрмер, после тренировки. Бляшки могут разрываться, что приводит к повреждению внутренней части кровеносного сосуда и образованию сгустка крови, который может серьезно ограничить или заблокировать кровоснабжение. Тканевая пробка (большая или небольшая) может быть причиной немедленного отсутствия кислорода, поставляемого кровеносным сосудом, у части органа. Это называется инфарктом. В этой ситуации важно как можно быстрее восстановить кровоток, чтобы ограничить повреждение тканей. Это может быть достигнуто с помощью применения лекарственного средства, растворяющего тромбы, прямого механического удаления сгустка крови с использованием катетера (маленькая трубка, предназначенная для проникновения в кровеносные сосуды), а также путем увеличения размера кровеносного сосуда с помощью небольшого баллона, который расширяется внутри сосуда с последующим введением металлической сетки в кровеносный сосуд (стентирование). Эти методы часто комбинируются.
Эти методы часто комбинируются.
ВАЖНО
Сердечный приступ и инсульт являются конечным результатом атеросклероза. Атеросклероз — это затвердение и сужение кровеносных сосудов, вызванное накоплением холестерина и воспалением, с образованием бляшки. Бляшка уменьшает размер внутренней части кровеносного сосуда. Поврежденная бляшка может вызвать образование сгустка крови, приводящее к очень быстрому сужению или закупорке кровеносного сосуда.
Факторы риска — это особенности (биологические, психологические или экологические), которые повышают вероятность развития атеросклероза и сердечно-сосудистых заболеваний у человека. Одним из наиболее важных факторов риска сердечно-сосудистых заболеваний является высокий уровень холестерина ЛНП с низким уровнем другого типа холестерина, называемого холестерином липопротеинов высокой плотности (ХС-ЛВП). К факторам риска для здоровья относятся сахарный диабет и высокое артериальное давление, на которые могут влиять такие факторы образа жизни, как избыточный вес, малое потребление фруктов и овощей и ограниченная физическая активность. Курение является одним из наиболее важных факторов риска, связанных с образом жизни. Возраст и пол также являются факторами риска. Сердечно-сосудистые заболевания учащаются с возрастом, и мужчины заболевают примерно на 10 лет раньше, чем женщины. Если у вас есть несколько факторов риска, вероятность развития сердечно-сосудистого заболевания выше.
Курение является одним из наиболее важных факторов риска, связанных с образом жизни. Возраст и пол также являются факторами риска. Сердечно-сосудистые заболевания учащаются с возрастом, и мужчины заболевают примерно на 10 лет раньше, чем женщины. Если у вас есть несколько факторов риска, вероятность развития сердечно-сосудистого заболевания выше.
ДА! Исследования показывают, что снижение уровня холестерина ЛНП снижает риск сердечно-сосудистых заболеваний. Отложение холестерина зависит частично от того, насколько высок уровень холестерина ЛНП, и как долго холестерин ЛНП вызывает повреждение кровеносных сосудов. Понижая уровни холестерина ЛНП, люди с признаками сердечно-сосудистых заболеваний уменьшат и уплотнение, и сужение кровеносных сосудов. Важно, как можно раньше начать снижение холестерина ЛНП. Прекращение курения имеет решающее значение для снижения риска сердечно-сосудистых заболеваний.
ВАЖНО
Снижение холестерина ЛНП при семейной гиперхолестеринемии важно, так как это уменьшает уплотнение стенок и сужение просвета кровеносных сосудов и снижает риск сердечно-сосудистых заболеваний. Прекращение курения имеет решающее значение.
Прекращение курения имеет решающее значение.
Женщины с семейной гиперхолестеринемией могут использовать оральные контрацептивы. Женщины в менопаузе с семейной гиперхолестеринемией могут также использовать гормональные добавки.
Пациенты с семейной гиперхолестеринемией не должны потреблять алкоголь, если они имеют высокие уровни триглицеридов. Умеренное употребление вина не повышает уровня холестерина ЛНП.
Большие количества кофе могут повысить уровень холестерина в крови. Это объясняется тем, что в кофе есть два вещества, которые обладают эффектом повышения уровня холестерина. Эти вещества удаляются, когда кофе фильтруется. Следовательно, фильтрованный кофе и растворимый кофе не повышают уровень холестерина. Чай и кофе также содержат вещества, которые могут замедлить развитие атеросклероза.
ВАЖНО
Умеренное употребление алкоголя и фильтрованного кофе приемлемо для части пациентов с семейной гиперхолестеринемией. Алкоголь следует употреблять с осторожностью, если уровень триглицеридов в крови высокий. Кофе может увеличить уровень холестерина, если он не фильтруется.
Алкоголь следует употреблять с осторожностью, если уровень триглицеридов в крови высокий. Кофе может увеличить уровень холестерина, если он не фильтруется.
Курение особенно опасно для пациентов с семейной гиперхолестеринемией, и настоятельно рекомендуется, чтобы пациенты с семейной гиперхолестеринемией не курили. Курение вызывает дополнительное повреждение кровеносных сосудов и снижает в крови уровень холестерина ЛВП («хороший холестерин») и увеличивает риск сердечно-сосудистых заболеваний, даже если уровень холестерина в крови нормальный. Не леченные пациенты с семейной гиперхолестеринемией имеют в 25 раз более высокий риск развития сердечно-сосудистых заболеваний по сравнению с людьми, не имеющими семейной гиперхолестеринемией. У не леченных больных с семейной гиперхолестеринемией, которые также курят, риск увеличивается в 75 раз! Это касается как мужчин, так и женщин.
ВАЖНО
У не леченных больных с семейной гиперхолестеринемией, которые также курят, риск ССЗ увеличивается в 75 раз!
Физическая активность рекомендуется для всех возрастных групп. Регулярные физические упражнения благотворно влияют на липидный профиль, снижая уровень холестерина ЛНП и триглицеридов, и повышая уровень холестерина ЛВП. Регулярная физическая активность способствует снижению артериального давления и снизить риск избыточного веса, развития диабета 2 типа и некоторых форм рака.
Регулярные физические упражнения благотворно влияют на липидный профиль, снижая уровень холестерина ЛНП и триглицеридов, и повышая уровень холестерина ЛВП. Регулярная физическая активность способствует снижению артериального давления и снизить риск избыточного веса, развития диабета 2 типа и некоторых форм рака.
ВАЖНО
Рекомендуется тридцать минут ежедневной физической активности (достаточной для увеличения пульса), по крайней мере, пять раз в неделю.
Вы узнали, что семейная гиперхолестеринемия является наследственным заболеванием и вызвано дефектным геном рецепторов ЛНП.
Дефектный рецептор ЛНП может привести к увеличению холестерина ЛНП в крови, и это может привести к атеросклерозу и заболеваниям сердца и кровеносных сосудов.
Сердечно-сосудистые заболевания в молодом возрасте являются индикаторами семейной гиперхолестеринемии.
Можно узнать, подвержены ли члены семьи воздействию семейной гиперхолестеринемии, измеряя их холестерин ЛНП и выясняя, несут ли они дефектный ген.
Самое главное, вы узнали, как вы и ваши заболевшие члены семьи можете снизить риск сердечно-сосудистых заболеваний, используя здоровый образ жизни, сбалансированную диету и принимая лечение снижающее холестерин ЛНП.
Эта брошюра может также послужить отправной точкой для того, чтобы помочь вам обсудить вашу болезнь с вашим врачом.
Разработано ФГБНУ «Научно-исследовательский институттерапи и ипрофилактической медицины» на основе Familial hypercholesterolaemia is underdiagnosed and undertreated in the general population: guidance for clinicians to prevent coronary heart disease. (Nordestgaard BG, Chapman MJ, Humphries SE, et al. European Heart Journal 2013; 34: 3478–3490), Familial hypercholesterolaemia for patients, 2015, Nederland и результатов собственных исследований.
© Липидный центр НИИТПМ — филиал ИЦиГ СО РАН, 2021
Как понизить уровень холестерина без лекарств
Вы можете естественным образом снизить уровень «плохого» холестерина ЛПНП, внеся несколько простых изменений в свой рацион.

Если ваш уровень холестерина растет, ваш врач, вероятно, сказал вам, что диета и физические упражнения — традиционные краеугольные камни здоровья сердца — могут помочь снизить его. И если вы предпочитаете вносить только одно изменение за раз, чтобы естественным образом снизить уровень холестерина, вы можете начать со своей диеты. Большой анализ нескольких контролируемых испытаний с участием сотен мужчин и женщин показал, что диетические изменения снижают уровень ЛПНП и общего холестерина, в то время как одни только физические упражнения не влияют ни на то, ни на другое. (Однако добавление аэробных упражнений усиливало гиполипидемический эффект здоровой для сердца диеты.)
Участники исследования придерживались различных диет, от средиземноморской до низкожировой и низкокалорийной. Тем не менее, наиболее эффективные диеты заменяют продукты, способные снизить уровень холестерина, продуктами, повышающими уровень холестерина. По словам Кэти Макманус, директора отдела питания в Brigham and Women’s Hospital, прием пищи с учетом уровня ЛПНП не обязательно должен быть упражнением в самоограничении. Хотя вам, возможно, придется попрощаться с несколькими закусками и фаст-фудом, вы можете заменить их другими, не менее сытными. «Вы не должны следовать принципу «все или ничего». Это действительно вопрос здравого смысла», — говорит она. Она предлагает несколько способов начать контролировать уровень холестерина и поддерживать его в норме.
Хотя вам, возможно, придется попрощаться с несколькими закусками и фаст-фудом, вы можете заменить их другими, не менее сытными. «Вы не должны следовать принципу «все или ничего». Это действительно вопрос здравого смысла», — говорит она. Она предлагает несколько способов начать контролировать уровень холестерина и поддерживать его в норме.
Существует так много доказательств того, что трансжиры вызывают болезни сердца. «Первое, что мы делаем, когда я консультирую пациентов, — это проверяем все источники трансжиров в их рационе и заменяем их», — говорит Макманус.
Трансжиры создаются путем добавления водорода к жидкому жиру, чтобы помочь ему затвердеть. Производители продуктов питания начали использовать трансжиры, потому что они продлевают срок хранения упакованной выпечки. Поставщики фаст-фуда полюбили их, потому что их можно использовать снова и снова. Хотя общественное давление вынудило пищевую промышленность отказаться от трансжиров, они не исчезли полностью. Чтобы не съесть их случайно, внимательно изучите этикетки на упаковках продуктов, прежде чем положить их в корзину. Если вы видите в списке ингредиентов «частично гидрогенизированный», пропустите этот продукт. Если трансжиры не запрещены в ресторанах в вашем районе, спросите, использует ли повар частично гидрогенизированное масло, прежде чем заказывать.
Чтобы не съесть их случайно, внимательно изучите этикетки на упаковках продуктов, прежде чем положить их в корзину. Если вы видите в списке ингредиентов «частично гидрогенизированный», пропустите этот продукт. Если трансжиры не запрещены в ресторанах в вашем районе, спросите, использует ли повар частично гидрогенизированное масло, прежде чем заказывать.
Насыщенные жиры и диетический холестерин, получаемые в основном из продуктов животного происхождения, не совсем полезны для сердца, но их можно есть в небольших количествах. Макманус говорит, что, поскольку яйца являются таким хорошим источником питательных веществ, нормально есть до четырех желтков в неделю и белков так часто, как вам нравится. Она также отдает предпочтение красному мясу, креветкам, лобстерам, сырам с высоким содержанием жира, сливочному маслу и субпродуктам, но только небольшими порциями каждого из них каждые пару недель или около того.
2. Ешьте больше полиненасыщенных и мононенасыщенных жиров Как полиненасыщенные, так и мононенасыщенные жирные кислоты помогают снизить уровень ЛПНП. Большинство масел растительного происхождения, в том числе рапсовое, сафлоровое, подсолнечное, оливковое, масло из виноградных косточек и арахисовое масло, содержат и то, и другое. Жирная рыба (такая как лосось, тунец, форель, сельдь и скумбрия), семена, орехи, авокадо и соевые бобы также являются отличными источниками.
Большинство масел растительного происхождения, в том числе рапсовое, сафлоровое, подсолнечное, оливковое, масло из виноградных косточек и арахисовое масло, содержат и то, и другое. Жирная рыба (такая как лосось, тунец, форель, сельдь и скумбрия), семена, орехи, авокадо и соевые бобы также являются отличными источниками.
Фрукты и овощи содержат множество ингредиентов, снижающих уровень холестерина, включая клетчатку, молекулы, блокирующие холестерин, называемые стеролами и станолами, и привлекательные для глаз пигменты. Список продуктов, полезных для сердца, охватывает весь цветовой спектр: листовая зелень, желтые кабачки, морковь, помидоры, клубника, сливы, черника. Как правило, чем насыщеннее оттенок, тем вкуснее для вас еда.
4. Избегайте рафинированного сахара и злаков Цельные зерна — еще один хороший источник клетчатки. Вместо рафинированной муки и белого риса попробуйте цельнозерновую муку и коричневый или дикий рис. Старомодная овсянка также является хорошим выбором, но не вариантами быстрого приготовления, из которых большая часть клетчатки переработана.
Старомодная овсянка также является хорошим выбором, но не вариантами быстрого приготовления, из которых большая часть клетчатки переработана.
И не заменяйте жир сахаром. «Это один из худших вариантов, которые вы можете сделать», — предупреждает Макманус. Производители продуктов питания могут увеличить содержание сахара в обезжиренных заправках для салатов и соусах, чтобы добавить вкуса. Если вы видите сахар, кукурузный сироп или любое слово, оканчивающееся на «осе», в верхней части списка ингредиентов, выберите вариант с более высоким содержанием жира без трансжиров.
5. Не забывайте считать калорииВсе жиры, хорошие или плохие, содержат девять калорий на грамм — около 100 калорий на столовую ложку. Пока вы переходите на диету, полезную для сердца, вам может потребоваться некоторое время следить за потреблением калорий.
Для получения дополнительной информации ознакомьтесь с «11 продуктами, снижающими уровень холестерина».
Изображение: Denisk999/Getty Images
Холестерин ЛПНП: насколько низко вы можете (безопасно) снизиться?
Повышенный уровень холестерина липопротеинов низкой плотности (ЛПНП, или «плохой») является четко установленным фактором риска развития сердечно-сосудистых заболеваний (ССЗ). Было показано, что снижение ЛПНП с помощью лекарств и/или изменения образа жизни снижает риск сердечно-сосудистых заболеваний. Однако вопрос о том, насколько снизить уровень ЛПНП, остается спорным.
Было показано, что снижение ЛПНП с помощью лекарств и/или изменения образа жизни снижает риск сердечно-сосудистых заболеваний. Однако вопрос о том, насколько снизить уровень ЛПНП, остается спорным.
Текущие рекомендации, разработанные Американской кардиологической ассоциацией, Американским колледжем кардиологов и рядом других профессиональных организаций, рекомендуют снижать повышенный уровень ЛПНП до 70 миллиграммов на децилитр (мг/дл) у людей с сердечно-сосудистыми заболеваниями высокого риска. Тем не менее, недавние исследования показали, что риск сердечно-сосудистых заболеваний может продолжать снижаться, поскольку уровень ЛПНП превышает эти целевые показатели, что заставляет некоторых кардиологов полагать, что наши текущие рекомендации недостаточно агрессивны. Другие обеспокоены тем, что слишком сильное снижение ЛПНП может нанести вред.
Отсутствие очевидной опасности очень низкого уровня холестерина ЛПНП
ЛПНП является ключевым компонентом многих гормонов и всех клеточных мембран, которые позволяют клеткам общаться друг с другом. В более ранних исследованиях высказывались опасения, что слишком низкое снижение ЛПНП может помешать нормальным клеточным функциям, особенно в органах с более высокой концентрацией липидов, таких как мозг и репродуктивные органы. Также были сообщения о слегка повышенном риске остеопороза и кровоизлияния в мозг у пациентов, получавших высокие дозы статинов.
В более ранних исследованиях высказывались опасения, что слишком низкое снижение ЛПНП может помешать нормальным клеточным функциям, особенно в органах с более высокой концентрацией липидов, таких как мозг и репродуктивные органы. Также были сообщения о слегка повышенном риске остеопороза и кровоизлияния в мозг у пациентов, получавших высокие дозы статинов.
Хорошо известные побочные эффекты у людей, принимающих статины, включают мышечные боли и немного повышенный риск развития диабета, особенно при использовании высоких доз лекарств. Не совсем ясно, связаны ли эти риски с самими статинами или со снижением уровня ЛПНП.
Однако люди с редкими наследственными заболеваниями, при которых уровень ЛПНП чрезвычайно низок (часто менее 30 мг/дл) от рождения, имеют нормальную фертильность и отсутствие серьезной органной дисфункции. Таким образом, чрезвычайно низкий уровень ЛПНП сам по себе не представляет опасности в этих необычных случаях.
Исследование показывает, что более низкий уровень холестерина ЛПНП лучше
Недавний мета-анализ, опубликованный в журнале JAMA Cardiology , показывает, что снижение уровня ЛПНП ниже 70 мг/дл одновременно безопасно и эффективно. Авторы рассмотрели большую базу данных пациентов с сердечно-сосудистыми заболеваниями, у которых уровни ЛПНП в среднем составляли 70 мг/дл или менее в начале исследований. В среднем на каждые 39 мг/дл снижения холестерина ЛПНП приходилось снижение риска сердечно-сосудистых заболеваний на 20%. Другими словами, снижение уровня ЛПНП с 70 мг/дл до 31 мг/дл ассоциировалось с уменьшением на 20% сердечно-сосудистых событий, таких как сердечный приступ или инсульт.
Авторы рассмотрели большую базу данных пациентов с сердечно-сосудистыми заболеваниями, у которых уровни ЛПНП в среднем составляли 70 мг/дл или менее в начале исследований. В среднем на каждые 39 мг/дл снижения холестерина ЛПНП приходилось снижение риска сердечно-сосудистых заболеваний на 20%. Другими словами, снижение уровня ЛПНП с 70 мг/дл до 31 мг/дл ассоциировалось с уменьшением на 20% сердечно-сосудистых событий, таких как сердечный приступ или инсульт.
Польза была неизменной независимо от препаратов, используемых для снижения уровня холестерина. В мета-анализе JAMA Cardiology рассматривались исследования, в которых уровень ЛПНП снижался с помощью статинов, снижающих выработку ЛПНП в печени, или с помощью другого типа лекарств, включая эзетимиб (Zetia), который препятствует всасыванию холестерина. ЛПНП из кишечника или ингибиторы PCSK9, новые инъекционные препараты, которые увеличивают поглощение ЛПНП из кровотока в печень. Снижение риска сердечно-сосудистых заболеваний соответствовало предыдущим исследованиям пациентов, которые начинали с уровня ЛПНП около 130 мг/дл, и наблюдалось снижение сердечно-сосудистых событий примерно на 22% на каждые 39 дней.