Какие продукты можно есть при язве желудка. Какие продукты нельзя употреблять при язвенной болезни. Как правильно составить рацион при язве желудка. Какие принципы питания нужно соблюдать при обострении язвенной болезни.
Что такое язва желудка
Язва желудка представляет собой дефект слизистой оболочки желудка, проникающий в подслизистый или мышечный слой. Это хроническое заболевание, характеризующееся периодами обострений и ремиссий.
Основные причины возникновения язвы желудка:
- Инфицирование бактерией Helicobacter pylori
- Длительный прием нестероидных противовоспалительных препаратов
- Стрессы
- Нарушение режима и характера питания
- Злоупотребление алкоголем
- Курение
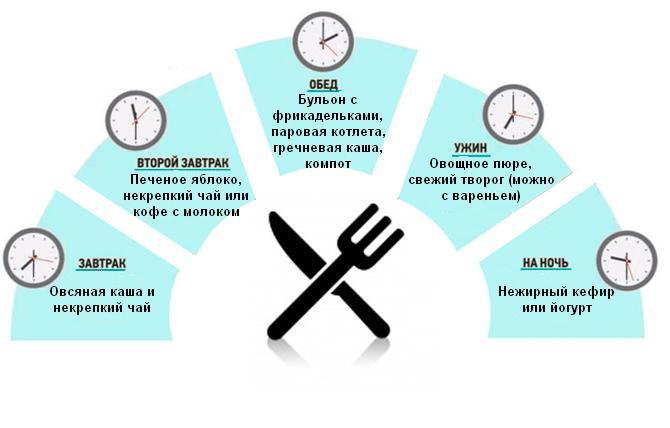
При обострении язвенной болезни важнейшую роль играет правильное питание. Соблюдение специальной диеты помогает уменьшить воспаление, ускорить заживление язвы и предотвратить осложнения.
Основные принципы питания при язве желудка
При составлении рациона для пациентов с язвенной болезнью желудка следует придерживаться следующих принципов:

- Питание должно быть дробным — 5-6 раз в день небольшими порциями
- Температура пищи не должна быть слишком высокой или низкой
- Исключаются острые, жареные, копченые, соленые, маринованные продукты
- Пища должна быть механически, химически и термически щадящей
- Ограничивается употребление грубой клетчатки
- Исключаются продукты, усиливающие секрецию желудочного сока
- Блюда готовятся на пару, отвариваются или запекаются
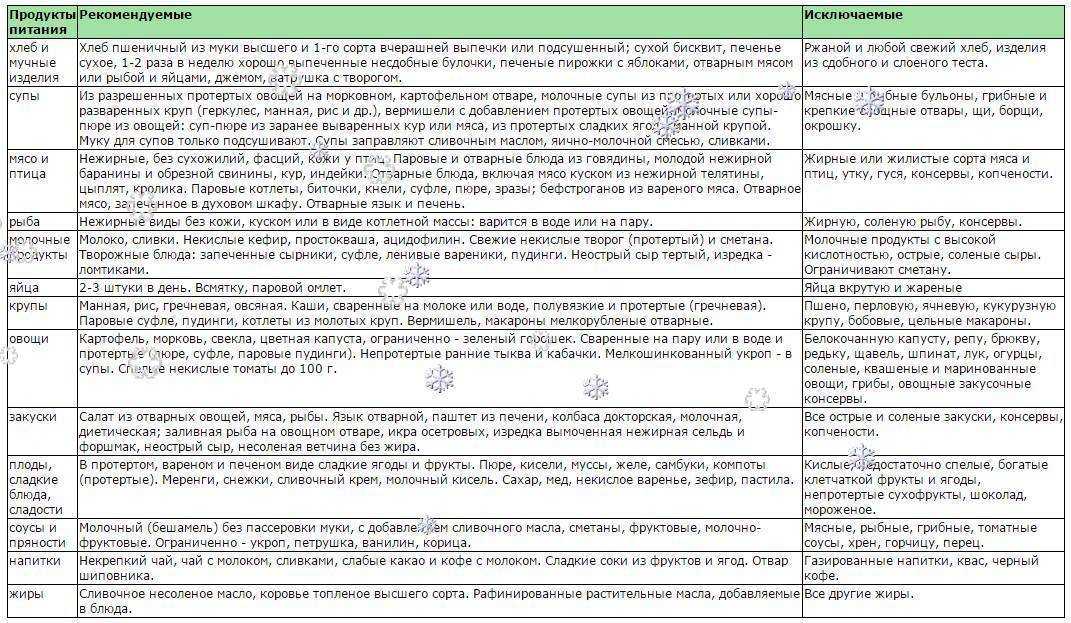
Разрешенные продукты при язве желудка
При язвенной болезни можно употреблять следующие продукты:
- Нежирные сорта мяса (курица, индейка, телятина, кролик)
- Нежирные сорта рыбы
- Яйца всмятку или омлет
- Молочные продукты (нежирный творог, кефир, ряженка, йогурт)
- Каши на воде или молоке (овсяная, рисовая, манная, гречневая)
- Супы на некрепком нежирном бульоне с протертыми овощами
- Отварные или запеченные овощи (морковь, тыква, кабачки, цветная капуста)
- Некислые фрукты и ягоды (бананы, яблоки, груши, абрикосы)
- Сухари из белого хлеба, несдобное печенье
- Мед, варенье, джем без косточек и кожицы
Запрещенные продукты при язвенной болезни
При обострении язвы желудка следует полностью исключить из рациона:

- Алкогольные напитки
- Газированные напитки
- Крепкий чай, кофе, какао
- Жирные, жареные, копченые блюда
- Острые приправы, специи, пряности
- Маринады, соленья, консервы
- Грибы
- Свежий хлеб, сдобную выпечку
- Шоколад, конфеты
- Цитрусовые, кислые фрукты и ягоды
- Сырые овощи и фрукты с грубой клетчаткой
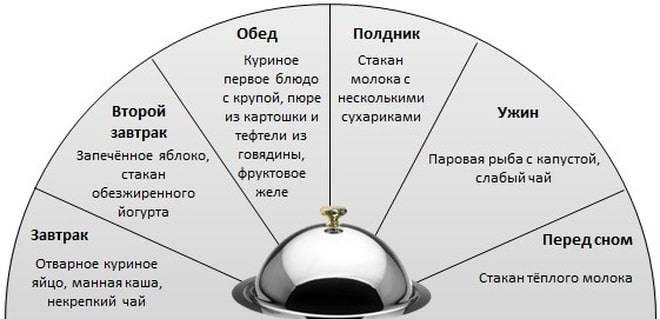
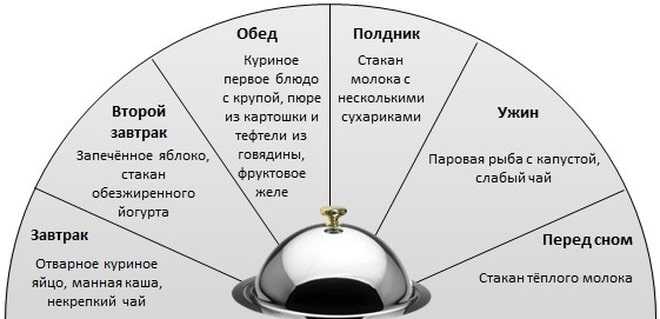
Примерное меню на день при язве желудка
Рекомендуемый рацион питания на день для пациента с язвенной болезнью может выглядеть следующим образом:
Завтрак: Овсяная каша на воде, омлет на пару, некрепкий чай с молоком
2-й завтрак: Творог с медом, отвар шиповника
Обед: Суп-пюре из кабачков, отварная куриная грудка с картофельным пюре, компот из сухофруктов
Полдник: Запеченное яблоко, несдобное печенье
Ужин: Отварная рыба с рисом, травяной чай
Перед сном: Кефир
Важные рекомендации по питанию
При соблюдении диеты при язвенной болезни желудка следует придерживаться следующих правил:
- Принимать пищу небольшими порциями 5-6 раз в день
- Последний прием пищи должен быть не позднее, чем за 3-4 часа до сна
- Тщательно пережевывать пищу
- Не переедать
- Исключить очень горячие и холодные блюда
- Готовить пищу на пару, отваривать или запекать
- Ограничить потребление соли до 5-6 г в сутки
- Исключить употребление алкоголя
- Отказаться от курения
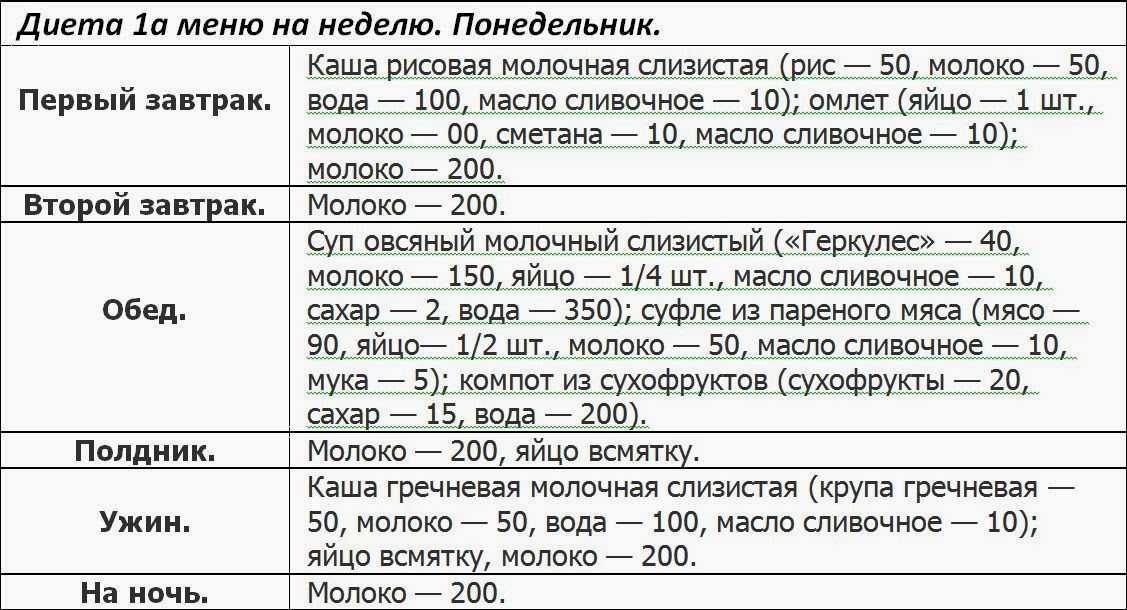
Особенности питания в период обострения
В период обострения язвенной болезни рекомендуется придерживаться более строгой диеты:

- В первые дни назначается голод или питание жидкими и полужидкими блюдами
- Затем постепенно вводятся протертые каши, супы-пюре, паровые котлеты
- Питание должно быть максимально щадящим — все блюда готовятся на пару или протираются
- Исключаются любые раздражающие продукты
- Питание дробное — 6-7 раз в день небольшими порциями
По мере стихания обострения диету постепенно расширяют, но основные принципы щадящего питания сохраняются на длительное время.
Как правильно готовить пищу при язве желудка
Способ приготовления пищи имеет большое значение при язвенной болезни. Рекомендуются следующие методы кулинарной обработки:
- Варка
- Приготовление на пару
- Запекание без корочки
- Тушение без предварительного обжаривания
Следует избегать жарки, копчения, маринования. Все блюда должны иметь мягкую консистенцию. При необходимости их нужно измельчать, протирать или пюрировать.
Напитки при язвенной болезни
При язве желудка рекомендуются следующие напитки:
- Некрепкий чай с молоком
- Отвар шиповника
- Компоты и кисели из сухофруктов
- Свежевыжатые соки, разбавленные водой (кроме цитрусовых и кислых)
- Минеральная вода без газа
- Травяные чаи (ромашка, мята, шалфей)
Следует исключить газированные напитки, крепкий чай, кофе, алкоголь, кислые соки.
Правила питания после заживления язвы
После заживления язвы желудка важно продолжать соблюдать диету, постепенно расширяя рацион:
- Сохранять дробный режим питания — 4-5 раз в день
- Избегать переедания
- Ограничить употребление острых, жирных, жареных блюд
- Не злоупотреблять алкоголем
- Отказаться от курения
- Постепенно вводить в рацион новые продукты, отслеживая реакцию организма
Соблюдение этих правил поможет предотвратить рецидивы заболевания и поддержать нормальное функционирование желудочно-кишечного тракта.
Заключение
Правильное питание играет ключевую роль в лечении язвенной болезни желудка и предотвращении ее обострений. Соблюдение диеты помогает уменьшить воспаление, ускорить заживление язвы и избежать осложнений. Важно придерживаться основных принципов щадящего питания, исключить раздражающие продукты и выбирать правильные способы приготовления пищи. При составлении рациона следует учитывать индивидуальные особенности организма и рекомендации врача.
ᐈ Диагностика и лечение язв желудка и двенадцатиперстной кишки в Санкт-Петербурге
Язва желудка и двенадцатиперстной кишки (гастродуоденальная язва) – серьезная и достаточно часто встречающаяся патология. Ее выявляют почти у 25% пациентов с болями в животе, и примерно 3–5% людей в течение жизни хотя бы однократно сталкиваются с этим заболеванием. Причем чаще всего речь идет о склонной к рецидивированию патологии, и в большинстве случаев диагностируется язвенная болезнь желудка и двенадцатиперстной кишки.
Неадекватное и несвоевременное лечение гастродуоденальных изъязвлений чревато развитием грозных осложнений и повышает онкологический риск. Поэтому в современной медицине большое значение придается достоверной диагностике патологии желудочно-кишечного тракта, с использованием современных информативных и безопасных методик.
Что такое язва желудка
Гастродуоденальной язвой называют самостоятельно появившийся дефект на внутренней поверхности стенок желудка или двенадцатиперстной кишки. Он нередко развивается на фоне имеющихся воспалительных изменений, хотя не исключено возникновение острых язв без предшествующей патологии желудка. Это зависит от характера основного ульцерогенного (способствующему изъязвлению) фактора.
Он нередко развивается на фоне имеющихся воспалительных изменений, хотя не исключено возникновение острых язв без предшествующей патологии желудка. Это зависит от характера основного ульцерогенного (способствующему изъязвлению) фактора.
На начальных стадиях, когда дефект небольшой и не выходит за пределы слизистой оболочки, говорят о наличии эрозии. В последующем, по мере ее углубления и расширения, уже диагностируется язва. Поначалу она имеет гладкий тонкий край, ровное дно и способна зарастать без формирования грубого рубца.
Но длительно существующее изъязвение выглядит уже по-другому. Оно имеет плотные, неравномерно утолщенные и приподнятые края, кратерообразное бугристое дно с наслоениями из фибрина, следы стягивающего рубцевания по периферии. Такая хроническая язва долго заживает с образованием деформирующих рубцов и может стать местом малигнизации (озлокачествления) клеток, превращаясь в язву-рак.
Почему в желудке и кишечнике появляются язвы
Язвенная болезнь развивается, если собственных защитных (протективных) свойств слизистой оболочки желудка и 12-перстной кишки оказывается недостаточно для противостояния ульцерогенным факторам.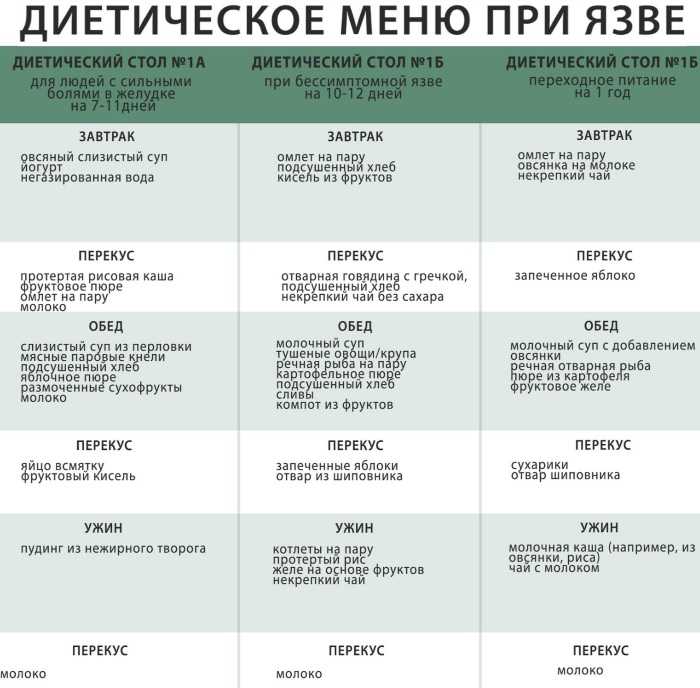
К этиологическим (ульцерогенным) факторам относят:
- Инфицирование желудка особой бактерией – Helicobacter pylori. Развивающиеся при этом дефекты называют хеликобактер-ассоциированными. Эта бактерия напрямую повреждает слизистую оболочку, нарушает процесс миграции эпителиальных клеток в процессе заживления, провоцирует их ускоренную гибель.
Носителями хеликобактерной инфекции является около 90% населения, она считается основным причинным фактором развития хронического гастрита и гастродуоденальных язв. При этом речь идет о чрезмерной агрессии Helicobacter pylori в сочетании с повышенной уязвимостью слизистой оболочки и снижением ее способности к регенерации. Такому обычно способствуют различные предрасполагающие факторы.
- Прием нестероидных противовоспалительных препаратов (НПВС). В основе их действия лежит блокада синтеза простагландинов, а побочным эффектом этого становится снижение секреции желудочной слизи и угнетение продукции бикарбонатов.
 В результате происходит ослабление местных защитных механизмов, слизистая оболочка становится чувствительной к действию желудочного сока. Стероидные язвы формируются не менее чем у 3% пациентов, принимающих НПВС, даже при соблюдении ими всех рекомендаций врача.
В результате происходит ослабление местных защитных механизмов, слизистая оболочка становится чувствительной к действию желудочного сока. Стероидные язвы формируются не менее чем у 3% пациентов, принимающих НПВС, даже при соблюдении ими всех рекомендаций врача. - Острая стрессовая реакция. При этом резко нарушается вегетативная регуляция внутренних органов, меняется микроциркуляция, ослабляются защитные механизмы.
- Погрешности в питании, курение, алкоголизация.
У ряда пациентов прослеживается также наследственная предрасположенность к язвенной болезни и другим желудочно-кишечным заболеваниям.
Как это проявляется
Основные симптомы язвы желудка:
- Боли в животе. Это самая частая жалоба пациентов, именно она и становится причиной обращения к врачу. Причем болит живот при язве обычно натощак, неприятные ощущения появляются спустя 1–2 часа после еды и снимаются приемом пищи или раствора пищевой соды.
 Боли бывают ноющего, жгучего, неясного характера, различной интенсивности и продолжительности. А изменение привычной схемы болевого синдрома обычно свидетельствует о развитии осложнений.
Боли бывают ноющего, жгучего, неясного характера, различной интенсивности и продолжительности. А изменение привычной схемы болевого синдрома обычно свидетельствует о развитии осложнений. - Изжога. Этот симптом может появляться еще до формирования болевого синдрома или одновременно с ним.
- Диспепсия в виде отрыжки, тяжести в животе, тошноты, изменения аппетита. Свидетельствует о функциональной неполноценности пищеварения.
- Психоэмоциональные проявления (раздражительность, сниженная работоспособность и пр.). Являются вторичными и обусловлены реакцией на хронический болевой синдром и диспепсию.
Встречаются и коварные «молчащие» язвенные дефекты, которые не дают ощутимого дискомфорта и долгое время остаются без должного внимания. Поэтому лечение желудка должно учитывать не только жалобы пациента, но и данные обследования.
Почему язвы нужно обязательно выявлять и лечить
Язвенная болезнь – это не просто очень дискомфортная для пациентов патология. Ее относят к одним из самых опасных состояний в гастроэнтерологии, что связано с высоким риском развития тяжелых осложнений. Причем они могут появляться у пациентов с различным «стажем» заболевания, склонны быстро прогрессировать и обычно требуют срочного хирургического вмешательства.
Ее относят к одним из самых опасных состояний в гастроэнтерологии, что связано с высоким риском развития тяжелых осложнений. Причем они могут появляться у пациентов с различным «стажем» заболевания, склонны быстро прогрессировать и обычно требуют срочного хирургического вмешательства.
К основным осложнениям относят:
- Кровотечение из краев или дна язвенного дефекта, обусловленное разрушением расположенных здесь сосудов. Может сопровождаться кровавой рвотой (кофейной гущей) или примесью измененной крови в кале.
- Перфорация стенки пораженного органа. При этом формируется сквозной дефект с выходом содержимого желудка (кишечника) в брюшную полость и развитием перитонита. Чаще всего перфорирует язва двенадцатипертной кишки.
- Пенетрация язвы – прорыв в прилегающий орган (в поджелудочную железу, печень, сальник, в другие отделы кишечника).
- Рубцовые деформации, в том числе с развитием стеноза (патологического сужения).
 Чаще всего при этом страдает привратник желудка и двенадцатиперстная кишка в верхней трети.
Чаще всего при этом страдает привратник желудка и двенадцатиперстная кишка в верхней трети.
Еще одно опасное и нередко поздно диагностируемое осложнение – малигнизация. Причем формирующаяся опухоль поначалу не дает явных симптомов, а небольшие изменение характера боли обычно остаются без должного внимания. Это приводит к позднему выявлению рака желудка и ухудшает прогноз лечения.
Важность грамотной диагностики
Неверно лечить заболевание ЖКТ наобум, опираясь лишь на оценку симптомов. Подбор терапии следует проводить с учетом характера имеющихся изменений, что возможно лишь при использовании современных информативных визуализационных методов диагностики. Оптимальный способ диагностики – ФГДС. Причем при язвенной болезни желудка такое обследование следует проводить регулярно, не только при обострении, но и в период длительной ремиссии.
Регулярная диагностика состояния слизистой оболочки ЖКТ с использованием ФГДС – залог хорошей эффективности лечения и действенная профилактика гастроинтестинального рака.
Периодическая диагностика желудка и двенадцатиперстной кишки позволяет выявлять мельчайшие, только формирующиеся язвенные дефекты, контролировать состояние хронических воспалительных очагов, оценивать динамику на фоне проводимого лечения.
Принципы лечения
Терапия язвенной болезни желудка проводится комплексно и направлена на решение нескольких ключевых задач:
- Соблюдение диеты для устранения раздражающего фактора при обеспечении организма пациента необходимыми веществами.
- Устранение хеликобактерной инфекции (если она была выявлена) с помощью комбинации антибиотиков. Это позволяет справиться с воспалением, улучшает процесс заживления, служит профилактикой развития осложнений и рецидивов.
- Стабилизация уровня кислотности желудочного сока и оптимизация работы протонной помпы, что снижает риск повторного повреждения тканей и ускоряет заживление. А комбинация ингибиторов протонной помпы с антибактериальными (антихеликобактерными) средствами существенно снижает риск рецидивов.

- Уменьшение выраженности диспепсии, изжоги и болевого синдрома.
При развитии осложнений в экстренном порядке решается вопрос о целесообразности хирургического лечения. В настоящее время возможно проведение операций малоинвазивным путем, с использованием эндоскопических методик.
На любой стадии болезни лечить язву желудка должен врач. Не стоит прибегать к самовольной коррекции предписанной терапевтической схемы и бесконтрольному приему народных средств, это чревато дестабилизацией состояния и повышением риска осложнений.
Диагностика и лечение язвенной болезни в ICLINIC – грамотный подход и современные технологии
Язвенное поражение желудка и двенадцатиперстной кишки – серьезное, требующее особого внимания заболевание. Пациентам с такой патологией рекомендуется наблюдаться у врача-гастроэнтеролога и даже при длительной ремиссии регулярно проходить профилактические осмотры. При этом предпочтение следует отдавать современным, достоверным и безопасным лечебно-диагностическим методикам.
Центр профилактики рака органов пищеварения ICLINIC – современная специализированная клиника с высококлассным оборудованием. Мы ориентированы на грамотное своевременное выявление и эффективное лечение болезней желудочно-кишечного тракта.
При первичном обследовании, динамическом контроле состояния и профилактических осмотрах в ICLINIC широко используется эндоскопическое оборудование высоких классов с повышенным уровнем комфорта. Диагностика язвы желудка и других гастроэнтерологических заболеваний включает обязательное проведение ФГДС. При этом мы используем аппараты улучшенных модификаций, что снижает испытываемый пациентом дискомфорт и повышает результативность исследования.
Лечение язвы желудка в нашей клинике проводится опытным гастроэнтерологом, с использованием результативных терапевтических схем и в соответствии с современными клиническими рекомендациями. Такой подход позволяет быстро улучшить состояние пациентов, добиться стойкой ремиссии и предупредить развитие осложнений.
Мы рекомендуем:
Прием врача-гастроэнтеролога
ФГДС с консультацией врача эндоскописта и виртуальной хромоскопией
ФГДС с консультацией ведущего специалиста Левченко Е.И.
ФКС с консультацией врача эндоскописта и виртуальной хромоскопией
ФКС у ведущего специалиста Левченко Е.И.
Взятие биопсии при эндоскопических исследованиях
Тест на вероятность рака желудка
Ваш возраст более 45 лет?
Запишитесь на прием
В чем преимущества ICLINIC?
Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн.
 пикселей.
пикселей.Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10мм в диаметре; быстрое и точное проведение манипуляций.
Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в своей отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от ценра.
 Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Сюда удобно добираться как на машине, так и на общественном транспорте. Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции СПб Спортивная, Петроградская и Горьковская.
Наш профессионализм всегда на страже вашего здоровья.
Запишитесь на обследование
Преимущества гастроскопии в ICLINIC
Наша клиника специализируется на диагностике патологий пищеварительной системы. Эндоскопическое обследование в ICLINIC имеет ряд существенных плюсов:
Высочайший уровень специалистов: среди них доктора медицинских наук и члены мировых врачебных сообществ, а средний стаж врачей клиники – 16 лет безупречной работы.
Современное экспертное оборудование: диагностические аппараты медицинского центра выпущены в 2017 году ведущими мировыми производителями (Pentax и другими того же уровня).
Безупречная точность эндоскопической диагностики благодаря высокому разрешению изображения в 1,25 млн пикселей.

Уникальные технологии ранней диагностики рака, среди которых i-scan – виртуальная хромоэндоскопия. С помощью данной технологии можно распознать даже самые мелкие, начальные опухолевые изменения.
Все для комфорта пациента: эффективное обезболивание, включая общий наркоз; тонкие эндоскопы менее 10 мм в диаметре; быстрое и точное проведение манипуляций.
Безопасность: автоматизированная дезинфекция оборудования с контролем качества, мониторинг жизненно важных функций пациента в процессе исследований.
Узкая специализация: медцентр занимается заболеваниями пищеварительной системы, постоянно совершенствуясь именно в этой отрасли. Наши специалисты постоянно проходят повышение квалификации, участвуют в международных конференциях, тренингах и семинарах в России и Европе.
Удобное расположение: Петроградский район Санкт-Петербурга расположен недалеко от центра. Сюда удобно добираться как на машине, так и на общественном транспорте.
 Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции Спортивная, Петроградская и Горьковская.
Совсем рядом с клиникой находится станция метро Чкаловская, также недалеко от медицинского центра станции Спортивная, Петроградская и Горьковская.
Узкоспециализированная клиника, в которой работают врачи высочайшей квалификации – это комфорт в процессе и экспертный уровень врачебного заключения как результат.
Клиническая больница | Острые язвы желудка и 12-ти перстной кишки
Что такое язвенная болезнь желудка и 12-перстной кишки?
Язва (ulcer по латыни) представляет собой дефект стенки желудка, проникающий глубже слизистой оболочки. Иногда язвенный дефект распространяется через все слои желудка в брюшную полость (такая язва называется перфоративной или прободной).
В редких случаях язва может проникать в другие органы, формируя воспалительный инфильтрат, проникая в кишечник, сальник, печень, поджелудочную железу. Такое осложнение язвенной болезни называют пенетрацией.
Поверхностные дефекты слизистой оболочки желудка называют эрозией.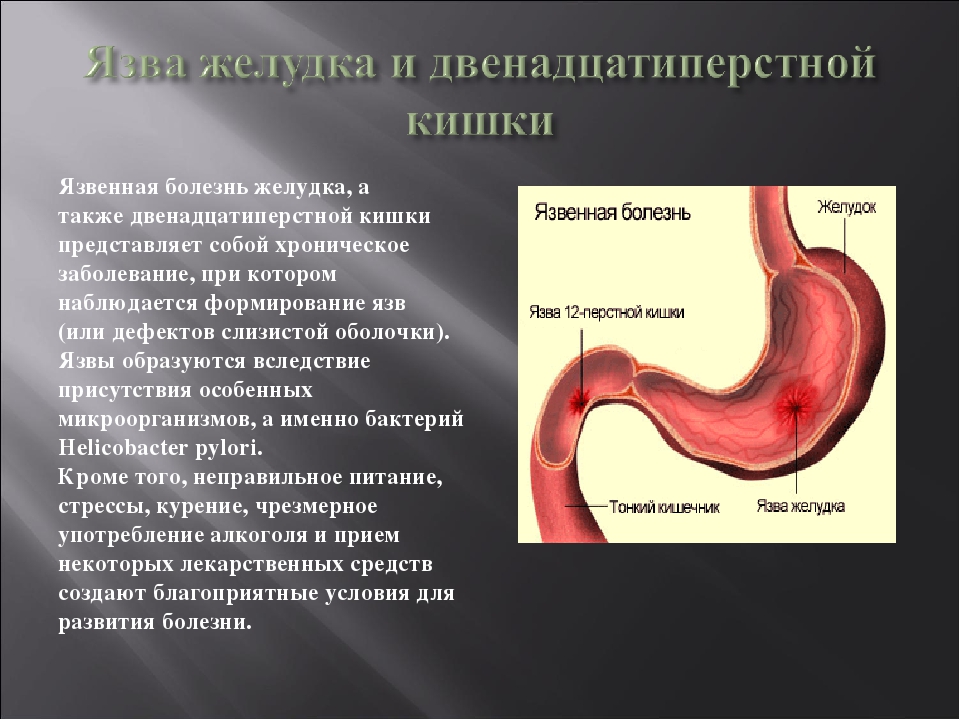 В отличие от язвы, эрозии гораздо реже приводят пациентов к тяжелым последствиям в виде кровотечения или прободения. Однако также требуют к себе внимания и лечения у врача-специалиста.
В отличие от язвы, эрозии гораздо реже приводят пациентов к тяжелым последствиям в виде кровотечения или прободения. Однако также требуют к себе внимания и лечения у врача-специалиста.
Какие бывают язвы?
Язвы бывают острые, т.е. образовавшиеся в короткий промежуток времени, иногда за несколько часов, и хронические, которые существуют месяцами и годами. Если язва не заживает в течение 2-3 недель после начала медикаментозной терапии, она становится хронической.
Острые язвы гораздо чаще приводят к резкому ухудшению состояния человека. Это проявляется резкими болями в верхних отделах живота, живот становится чрезмерно напряженным и болезненным, хирурги называют такой живот «доскообразным». Иногда отмечается нарастающая слабость, тошнота и рвота черными массами по типу «кофейной гущи», черный дегтеобразный стул – эти признаки говорят в возникшем язвенном кровотечении. Без оказания экстренной хирургической помощи такие состояния приводят к тяжелым осложнениям и летальному исходу даже в современной реальности.
Длительно существующая язва представляет собой хроническое сезонное рецидивирующее заболевание желудка и двенадцатиперстной кишки, которое характеризуется отсутствием полного заживления язвенного дефекта или его повторным образованием после заживления (рецидив).
Для язвенной болезни свойственны периоды обострения (весна и осень) и ремиссии, когда симптомы стихают.
Чем опасно заболевание?
Язвенная болезнь осложняется кровотечением из открытого язвенного дефекта, образованием сквозного отверстия (прободение) в стенке желудка с разлитием содержимого желудка и соляной кислоты в брюшную полость, рубцовым сужением просвета двенадцатиперстной кишки. В случае существования язвы более 10 лет значительно возрастают риски трансформации язвы в злокачественную опухоль желудка или двенадцатиперстной кишки.
Врач-хирурги и эндоскописты ФГБУ «Клиническая больница» имеют большой опыт лечения язвенной болезни и оказывают высококвалифицированную медицинскую помощь круглосуточно.
Какие симптомы язвенной болезни желудка и ДПК?
- Ноющие или схваткообразные боли, слабоинтенсивные в эпигастральной (подложечной) области, чаще возникают натощак или непосредственно после еды
- Постоянная изжога, особенно в ночные и утренние часы
- Снижение аппетита
- Тошнота, иногда рвота
- Отрыжка тухлым воздухом, кислым или горьким привкусом
- Тяжесть в эпигастральной области после приема пищи, чувство быстрого наполнения желудка
- При кровотечении из язв появляется рвота по типу “кофейной гущи”, черный дегтеобразный стул (мелена), нарастающая общая слабость, недомогание
- При перфорации язв — сильная, кинжальная боль в эпигастральной области, тошнота, рвота, болезненное напряжение мышц живота, резкое ухудшение общего состояния.
Причины возникновения язвенной болезни
- Наличие в желудке и 12-перстной кишки устойчивой бактерии Helicobacter pylori, являющейся основным этиологическим фактором возникновения язв
- Нарушение режима питания
- Злоупотребление алкоголем и табакокурением
- Длительный прием лекарственных препаратов без контроля врача
- Эмоциональное и физическое перенапряжение
- Генетическая предрасположенность
- Нарушения обмена веществ
- Гиповитаминоз.
Диагностика
Основным методом диагностики язвенной болезни желудка и двенадцатиперстной кишки является эндоскопическая фиброгастродуоденоскопия (ФГДС). Обследование проводится при помощи гибкого эндоскопа диаметром от 5 до 10 мм, который проводится в условиях легкой анестезии, через рот пациента в пищевод, а далее в желудок и двенадцатиперстную кишку. Камера эндоскопа фиксирует изменения слизистых оболочек и транслирует их на экран. При необходимости в ходе исследования врач может произвести взятие кусочка тканей из язвы для гистологического исследования, выполнить эндоскопическую остановку кровотечения путем обкалывания кровоточащего сосуда в язве или его электрокоагуляции. В некоторых случаях на сосуд накладывают специальную мини-клипсу.
Необходимыми видами дообследования при язвенной болезни желудка и двенадцатиперстной кишки являются:
- Общий анализ крови и мочи
- Биохимический анализ крови
- Коагулограмма
- Анализ кала на наличие скрытой крови
- ЭКГ
- УЗИ органов брюшной полости
- Рентгенография органов грудной и брюшной полости
- Консультация терапевта, гастроэнтеролога
Лечение язвенной болезни желудка и 12-перстной кишки
Способы лечения язвенной болезни подразделяются на консервативные и хирургические.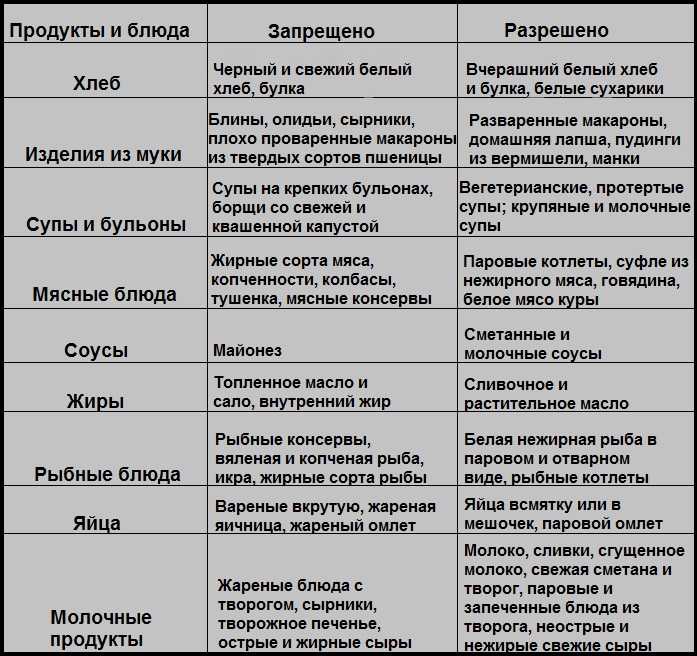 В случае выявления неосложненной язвы впервые лечение проводится путем назначения медикаментозной терапии наряду с обязательной диетой. Важным моментом является исключения серьезных личных стрессов у пациента.
В случае выявления неосложненной язвы впервые лечение проводится путем назначения медикаментозной терапии наряду с обязательной диетой. Важным моментом является исключения серьезных личных стрессов у пациента.
В настоящее время применяются так называемые многокомпонентные схемы лечения (трех, реже четырехкомпонентные).
В терапии язвенной болезни назначаются следующие препараты:
- Антисекреторные препараты (способствуют подавлению секреции соляной кислоты): ингибиторы протонной помпы (омепразол, пантопразол, эзомепразол и др.)
- Антациды (фосфолюгель, альмагель и др.)
- Антибактериальные препараты, при обнаружении бактерии Helicobacter
- Прокинетики (способствуют ускорению продвижения пищевого комка от пищевода в желудок, в дальнейшем в двенадцатиперстную кишку, повышение тонуса нижнего пищеводного сфинктера): домперидон (мотилак, мотилиум), итоприд (ганатон)
Схема лечения подбирается индивидуально врачом гастроэнтерологом в соответствии с состоянием пациента и сопутствующими заболеваниями.
Хирургическое лечение язвенной болезни
Хирургическое лечение язвенной болезни требуется в случае осложненного течения заболевания. Наиболее часто эта необходимость возникает при подозрении у пациента на перфорацию язвы с развитием перитонита и язвенное кровотечение. В таких случаях только экстренная хирургическая помощь помогает избежать тяжелых осложнений.
Пациенту в экстренном порядке проводится эндоскопическая фиброгастродуоденоскопия под общей анестезией, при которой обнаруживается язвенный дефект и определяется вид осложнения, а также объем необходимой помощи. В случае выявления острого язвенного кровотечения выполняется эндоскопический гемостаз путем обкалывания язвы сосудосуживающими препаратами, либо остановка кровотечения аргоно-плазменной коагуляцией, после достижения удовлетворительного гемостаза при стабильном состоянии пациент транспортируется в палату отделения под динамическое наблюдение. В дальнейшем проводится контроль общего состояния пациента, лабораторный контроль, контроль фиброгастроскопии, ориентировочные сроки госпитализации 7-8 суток, в зависимости от степени выраженности язвенного дефекта.
В случае невозможности остановки кровотечения эндоскпическим методом выполнятся экстренная операция, основной задачей которой является прошивание кровоточащего сосуда или резекция части желудка.
При подозрении на перфорацию язвы пациенту в экстренном порядке выполняется рентгенологическое исследование брюшной полости, которое в большинстве случаев указывает на наличие свободного газа в брюшной полости. Этот признак указывает на дефект в стенке полого органа и требует выполнения экстренной операции. В некоторых случаях необходимо выполнение компьютерной томографии, как более эффективного метода диагностики сложных случаев.
Перфорация язвы вызывает химический, а затем и бактериальный перитонит, который при несвоевременном лечении может привести к летальному исходу! Временной промежуток от начала заболевания и до операции здесь очень важен! Выраженный болевой синдром быстро истощает пациента, а нарастающее общее ухудшение состояния еще более ухудшает ситуацию.
При перфорации болевой синдром ярко выражен, у пациента отмечается кинжальная боль в животе, пациент не может найти себе место, не может встать — «симптом Ваньки-встаньки». Единственным методом излечения такого осложнения язвенной болезни является экстренная операция.
Единственным методом излечения такого осложнения язвенной болезни является экстренная операция.
Пациенту в операционной, под общей анестезией проводится диагностическая лапароскопия. Через несколько проколов передней брюшной стенки в брюшную полость нагнетается воздух или углексилота. Затем вводятся миникамера и специальные 5 мм инструменты. После первичного осмотра брюшной полости принимается решение о выполнении того или иного вида оперативной помощи. При наличии сквозного отверстия двенадцатиперстной кишки или желудка проводится его ушивание и промывание всей брюшной полости специальными растворами до чистых вод. Параллельно этому в желудок пациента устанавливается специальный тонкий зонд для защиты области ушитого дефекта и отвода желудочного сока. Зонд может служить путем для введения пищи в после операции и удаляется обычно в первые-вторые сутки. Операция завершается установкой одного или нескольких силиконовых трубок-дренажей. Это обеспечивает отток воспалительного содержимого из брюшной полости в течение нескольких дней.
В некоторых сложных случаях, при наличии распространенного длительного перитонита или технических затруднениях, хирурги прибегают к открытой операции путем выполнения срединного разреза брюшной стенки.
Ориентировочные сроки госпитализации пациента при выполнении лапароскопии составляют 4-7 суток. В случае открытого вмешательства зависят от тяжести состояния пациента.
При длительно существующих язвах желудка и ДПК могут формироваться сужения просвета этих органов, затрудняющие прохождения пищи через них. Это состояние называется стеноз. Стеноз может быть полным и неполным. При полном стенозе пациент не может самостоятельно питаться. Съеденная пища частично или полностью выходит с рвотными массами, пациент худеет, теряет силы и желание работать, жить.
Эта ситуация требует экстренно госпитализации и проведения медикаментозной поддержки и специального медицинского питания (нутритивной терапии). Пациенту необходимо в краткие сроки наладить полноценное поступление белков, жиров и углеводов, путем установки питательного желудочного зонда и внутривенного питания.
В дальнейшем, после определения причины стеноза выполняют один из видов операции. В случае стенозирующей язвы желудка или ДПК прибегают к резекции желудка. Если выявляется злокачественная опухоль, то тактика определяется хирургами онкологами и химиотерапевтами.
После лечения в стационаре, пациентам необходимо наблюдаться у терапевтов, гастроэнтерологов поликлиники, где они должны состоять на диспансерном учете. Пациентам необходимо проходить плановое обследование, предотвратить различные осложнения, выявить на ранней стадии и своевременно начать лечение.
По вопросам организации медицинской помощи в ФГБУ «Клиническая больница» обращайтесь в контакт-центр:
+7 (495) 620-83-83 ежедневно с 8:00 до 20:00
Язва желудка — Общие сведения — HSE.ie
Язвы желудка (язвы желудка) — это открытые раны, которые развиваются на слизистой оболочке желудка.
Язвы также могут возникать в части кишечника за пределами желудка. Это язвы двенадцатиперстной кишки.
Это язвы двенадцатиперстной кишки.
Язвы желудка и двенадцатиперстной кишки иногда называют пептическими язвами.
Симптомы язвы желудка
Наиболее частым симптомом язвы желудка является жжение или тупая постоянная боль в центре живота (животе).
Язвы желудка не всегда болезненны.
У некоторых людей могут быть другие симптомы, такие как расстройство желудка, изжога и плохое самочувствие.
Если вы подозреваете, что у вас язва желудка, обратитесь к своему терапевту.
Узнайте больше о симптомах язвы желудка
Причины язвы желудка
Язва желудка возникает, когда разрушается слой, защищающий слизистую оболочку желудка от желудочного сока. В этом случае слизистая оболочка желудка может быть повреждена.
Обычно это результат:
- инфекция, вызванная бактерией Helicobacter pylori (H.
 pylori)
pylori) - прием нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен или аспирин, в течение длительного времени или в высоких дозах
Стресс или определенные продукты питания обычно не вызывают язвы желудка.
Узнайте больше о причинах язвы желудка
Люди, страдающие язвой желудка
Язва желудка может поражать людей любого возраста, включая детей. Но в основном люди в возрасте 60 лет и старше. Язвы желудка поражают мужчин больше, чем женщин.
Лечение язвы желудка
Лечение будет зависеть от причины язвы. Большинство язв желудка заживают в течение месяца или двух.
Ваш лечащий врач обычно прописывает лекарство, называемое ингибитором протонной помпы (ИПП). Это уменьшает количество кислоты, вырабатываемой желудком, поэтому язва может зажить сама.
Если язву вызывает инфекция H. pylori, врач общей практики пропишет антибиотики. Это должно убить бактерии и предотвратить рецидив язвы.
Если язву вызывает прием НПВП, врач общей практики пропишет ИПП. Они могут порекомендовать альтернативную медицину НПВП, например, парацетамол.
Язвы желудка могут вернуться после лечения.
Узнайте больше о лечении язвы желудка
Осложнения язвы желудка
Осложнения язвы желудка встречаются редко. Но они могут быть очень серьезными и угрожать жизни.
К основным осложнениям относятся:
- кровотечение в месте язвы
- слизистая оболочка желудка в месте вскрытия язвы (прободение)
- язва, блокирующая продвижение пищи по пищеварительной системе (желудочная непроходимость)
Узнайте больше об осложнениях язвы желудка
Контент предоставлен NHS и адаптирован для Ирландии HSE
Этот проект получил финансирование от Интеграционного фонда Sláintecare правительства Ирландии в 2019 году в соответствии с Соглашением о гранте № 123.
Последнее изменение страницы: 8 мая 2021 г.
Дата следующего рассмотрения: 8 мая 2024 г.
Язвенная болезнь | Kaiser Permanente
Пропустить навигацию
Основы состояния
Что такое пептические язвы и что их вызывает?
Пептические язвы — язвы на внутренней оболочке желудка или верхних отделах тонкой кишки. Они образуются, когда пищеварительные соки, вырабатываемые желудком, разрушают или разъедают слизистую оболочку пищеварительного тракта. Пептические язвы могут образовываться в слизистой оболочке желудка (язвы желудка) или непосредственно под желудком, в начале тонкой кишки (язвы двенадцатиперстной кишки).
Наиболее частыми причинами пептических язв являются инфекции Helicobacter pylori ( H. pylori ) бактерии и частое использование аспирина или других нестероидных противовоспалительных препаратов (НПВП).
pylori ) бактерии и частое использование аспирина или других нестероидных противовоспалительных препаратов (НПВП).
Каковы симптомы?
Симптомы пептической язвы могут включать жгучую, ноющую или грызущую боль между пупком и грудиной, а также боль в животе, которая временно облегчается приемом антацида. Симптомы также могут включать боль в спине, потерю аппетита, вздутие живота, тошноту и рвоту. У некоторых людей симптомы отсутствуют.
Как они диагностируются?
Ваш врач спросит о ваших симптомах и проведет медицинский осмотр. Ваш врач может провести несколько простых тестов (используя вашу кровь, дыхание или стул), чтобы найти признаки инфекции H. pylori . Вы можете пройти эндоскопию, чтобы проверить внутреннюю часть пищевода, желудка и тонкой кишки.
Как лечат пептические язвы?
Для лечения язвенной болезни большинство людей принимают лекарства, снижающие кислотность желудка. Если у вас есть H. pylori , вы также будете принимать антибиотики. Вы можете помочь заживлению язвы, отказавшись от курения и ограничив употребление алкоголя. Использование таких лекарств, как аспирин, ибупрофен или напроксен, может увеличить вероятность рецидива язвы.
Причина
Двумя наиболее распространенными причинами язвенной болезни являются инфицирование бактериями Helicobacter pylori ( H. pylori ) и прием нестероидных противовоспалительных препаратов (НПВП), таких как аспирин, ибупрофен и напроксен. H. pylori и НПВП разрушают защитный слой слизи в желудке или кишечнике.
Подробнее
Что повышает риск
Выполнение следующих действий может увеличить вероятность возникновения язвенной болезни. Они также могут замедлить заживление язвы, которая у вас уже есть.
Они также могут замедлить заживление язвы, которая у вас уже есть.
- Прием нестероидных противовоспалительных препаратов (НПВП). К ним относятся аспирин, ибупрофен и напроксен.
- Курение.
- Употребление слишком большого количества алкоголя. Это более 2 порций в день для мужчин и более 1 порции в день для женщин.
Некоторые вещи, которые вы не можете контролировать, могут увеличить риск развития язвы.
- A Helicobacter pylori ( H. pylori ) инфекция. Это самая частая причина язв.
- Физический стресс, вызванный тяжелой болезнью или травмой. Примерами являются серьезная травма, хирургическое вмешательство или необходимость подключения к аппарату искусственной вентиляции легких для облегчения дыхания.
- Гиперсекреторное состояние.
 При этом ваш желудок вырабатывает слишком много кислоты.
При этом ваш желудок вырабатывает слишком много кислоты. - Личная или семейная история язв.
Симптомы
Общие симптомы язвенной болезни включают:
- Жгучая, ноющая или грызущая боль между пупком (пупком) и грудиной. У некоторых людей также болит спина. Боль может длиться от нескольких минут до нескольких часов. Он может приходить и уходить неделями.
- Боль, которая обычно проходит на некоторое время после приема антацида или средства, снижающего кислотность.
- Потеря аппетита и потеря веса.
- Вздутие живота или тошнота после еды.
Менее распространенные симптомы включают:
- Рвота.
- Рвота кровью или материалом, похожим на кофейную гущу.

- Черный стул, похожий на смолу, или стул с темно-красной кровью.
У разных людей разные симптомы.
Некоторые язвы не вызывают симптомов. Они известны как тихие язвы.
Что происходит
Симптомы язвенной болезни, такие как боль в животе, могут появляться и исчезать. Некоторые язвы заживают сами по себе. Но даже при лечении язвы иногда возвращаются. Они могут вызвать такие проблемы, как кровотечение или перфорация. Вот почему важно лечить язву, даже если у вас нет никаких симптомов.
Осложнения
Язвенная болезнь может вызвать следующие проблемы:
- Кровотечение.

Пептические язвы иногда кровоточат.
- Иногда язва может поражать только поверхностную оболочку пищеварительного тракта. Затем у человека может наблюдаться медленная, но постоянная потеря крови в желудочно-кишечном тракте. Со временем это может вызвать анемию.
- Если язвы увеличиваются и углубляются в слизистую оболочку пищеварительного тракта, они могут повредить крупные кровеносные сосуды. Это может привести к внезапному серьезному кровотечению в желудочно-кишечный тракт.
- Перфорация.
Перфорация возникает, когда язва прорывает стенку желудка или кишечника в брюшную полость.
- При перфорации частично переваренная пища, бактерии и ферменты из пищеварительного тракта могут попасть в брюшную полость.
 Это вызывает воспаление и инфекцию (перитонит).
Это вызывает воспаление и инфекцию (перитонит). - Перитонит обычно вызывает внезапную и сильную боль. В большинстве случаев лечение требует срочной госпитализации и хирургического вмешательства.
- При перфорации частично переваренная пища, бактерии и ферменты из пищеварительного тракта могут попасть в брюшную полость.
Когда звонить врачу
Если у вас диагностирована пептическая язва, немедленно позвоните по номеру по номеру 911 или в другие службы неотложной помощи , если у вас есть:
- Симптомы, которые могут быть признаком сердечного приступа или шока.
- Внезапная сильная постоянная боль в животе или рвота.
Позвоните своему врачу сейчас , если у вас:
- Головокружение или дурнота, или вы чувствуете, что можете потерять сознание.

- Кровь в рвотных массах или что-то похожее на кофейную гущу (частично переваренная кровь) в рвотных массах.
- Стул черного цвета или похожий на смолу, или стул с темно-красной или темно-бордовой кровью.
Позвоните своему врачу, если у вас диагностирована пептическая язва и:
- Ваши симптомы сохраняются или ухудшаются после 10–14 дней лечения.
- Вы начинаете худеть без всяких усилий.
- У вас рвота.
- У вас новая боль в животе или боль в животе, которая не проходит.
Настороженное ожидание
Если у вас диагностирована пептическая язва, а лечение не помогает, позвоните своему врачу. Ожидание ухудшения симптомов может быть серьезным.
Если вы не знаете, есть ли у вас пептическая язва, и у вас нет каких-либо неотложных симптомов, перечисленных выше, вы можете попробовать принимать антациды или безрецептурные препараты для снижения кислотности и другие домашние процедуры, например, внести изменения в свой рацион. .
- Если ваши симптомы не улучшатся через 10–14 дней, позвоните своему врачу.
- Если после приема антацидов или средств, снижающих кислотность, и домашнего лечения симптомы исчезают, но затем симптомы возвращаются, позвоните своему врачу.
Обследования и тесты
Ваш врач задаст вам вопросы о ваших симптомах и общем состоянии здоровья. Врач проведет физический осмотр.
Если ваши симптомы не являются серьезными и вы моложе 55 лет, ваш врач может провести несколько простых анализов (используя кровь, дыхание или стул) для поиска признаков Инфекция H.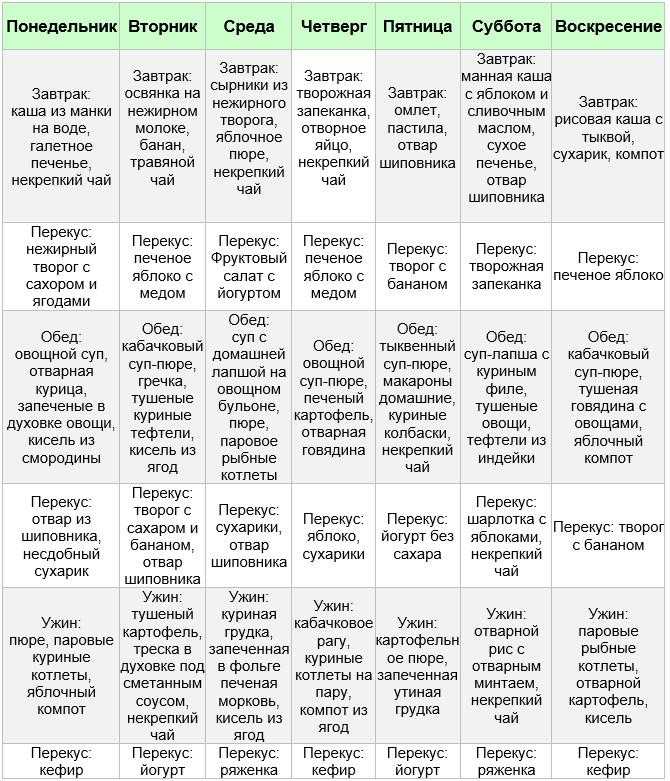 pylori .
pylori .
Единственный способ для вас и вашего врача точно узнать, есть ли у вас язва, — это провести более сложный тест. Этот тест называется эндоскопией. Эндоскопия позволяет врачу заглянуть внутрь пищевода, желудка и тонкой кишки. Это делается для поиска язвы и тестирования на инфекцию H. pylori .
Вы можете пройти другие тесты для выявления проблем, вызванных пептической язвой. Тесты могут включать анализы крови или рентген.
Узнать больше
Часы
- Эндоскопия верхних отделов желудочно-кишечного тракта
- Эндоскопия верхних отделов желудочно-кишечного тракта у детей
Обзор лечения
Для лечения язвенной болезни большинству людей необходимо принимать лекарства, уменьшающие количество кислоты в желудке. Если у вас есть инфекция H. pylori , вам также необходимо будет принимать антибиотики.
Если у вас есть инфекция H. pylori , вам также необходимо будет принимать антибиотики.
Вы можете ускорить заживление язвы и предотвратить ее повторное появление, если бросите курить и ограничите употребление алкоголя. Если вы продолжаете принимать такие лекарства, как аспирин, ибупрофен или напроксен, вы можете увеличить вероятность рецидива язвы.
Хирургия редко используется для лечения язвы. Но если ваша язва не заживает или у вас есть опасные для жизни осложнения, вам может потребоваться операция.
Игнорировать симптомы язвы — плохая идея. Язву нужно лечить. Хотя симптомы могут исчезнуть на короткое время, у вас все еще может быть язва. При отсутствии лечения язва может вызвать опасные для жизни проблемы. Даже при лечении некоторые язвы могут вернуться, и может потребоваться дополнительное лечение.
Узнать больше
Самообслуживание
- Будьте осторожны с лекарствами. Принимайте лекарства точно так, как это предписано. Позвоните своему врачу, если вы считаете, что у вас возникли проблемы с лекарством.
- Не принимайте аспирин или другие НПВП, такие как ибупрофен (Адвил или Мотрин) или напроксен (Алив). Спросите своего врача, что вы можете принять от боли.
- Не курить. Курение может усугубить язву. Если вам нужна помощь в отказе от курения, поговорите со своим врачом о программах отказа от курения и лекарствах. Это может увеличить ваши шансы бросить курить навсегда.
- Пейте умеренно или избегайте употребления алкоголя.
- Придерживайтесь сбалансированной диеты, состоящей из небольших частых приемов пищи. Обратитесь к диетологу, если вам нужна помощь в планировании питания.

Узнать больше
Смотреть
- Пять ингредиентов для здорового питания
Лекарства
Язвенная болезнь лечится лекарствами. Эти лекарства снижают кислотность, убивают бактерий H. pylori и защищают желудок.
Некоторые из этих лекарств можно приобрести без рецепта. К ним относятся некоторые блокаторы h3, ингибиторы протонной помпы (ИПП) и редукторы кислоты.
Некоторые лекарства, уменьшающие количество кислоты, вырабатываемой желудком, включают антациды. (Примером является Tums.) Эти лекарства также включают редукторы кислоты. Примерами являются блокаторы h3, такие как Pepcid (фамотидин), и ингибиторы протонной помпы, такие как Prilosec (омепразол).
