Какие основные причины боли в животе. Как различить виды абдоминальной боли. Когда боль в животе требует срочной медицинской помощи. Какие методы диагностики и лечения применяются при боли в животе.
Виды и характер боли в животе
Боль в животе может иметь различный характер и интенсивность:
- Острая — возникает внезапно, имеет выраженную интенсивность
- Хроническая — развивается постепенно, может длиться неделями
- Тоническая — сопровождается напряжением мышц живота
- Спастическая — проявляется в виде периодических спазмов
- Жгучая или режущая
- Ноющая — напоминает чувство голода или тяжести
Локализация боли может быть различной — в верхней или нижней части живота, в боковых отделах, вокруг пупка. Характер и локализация боли помогают определить ее возможную причину.
Основные причины боли в животе
Боль в животе может быть вызвана множеством причин, среди которых:
- Заболевания желудочно-кишечного тракта (гастрит, язва, колит и др.)
- Проблемы с желчным пузырем и поджелудочной железой
- Аппендицит
- Кишечная непроходимость
- Грыжи
- Инфекционные заболевания
- Гинекологические проблемы у женщин
- Заболевания мочевыделительной системы
Когда нужна срочная медицинская помощь?
В некоторых случаях боль в животе требует немедленного обращения к врачу. Стоит вызвать скорую помощь при следующих симптомах:

- Сильная острая боль, не проходящая в течение нескольких часов
- Напряжение мышц живота, живот твердый на ощупь
- Кровавая рвота или стул с кровью
- Высокая температура и озноб
- Сильная боль у беременных женщин
Диагностика причин боли в животе
Для определения причины абдоминальной боли врач может назначить следующие исследования:
- Общий и биохимический анализ крови
- Анализ мочи
- УЗИ органов брюшной полости
- Рентгенография
- КТ или МРТ брюшной полости
- Гастроскопия
- Колоноскопия
В некоторых случаях может потребоваться консультация узких специалистов — гастроэнтеролога, хирурга, гинеколога.
Лечение боли в животе
Методы лечения зависят от причины боли и могут включать:
- Медикаментозную терапию (обезболивающие, спазмолитики, антибиотики)
- Диету и коррекцию питания
- Лечение основного заболевания, вызвавшего боль
Самолечение при сильной или длительной боли в животе может быть опасным. При появлении тревожных симптомов необходимо обратиться к врачу для правильной диагностики и лечения.

Заболевания, вызывающие боль в животе
Болезни кишечника
Частой причиной абдоминальной боли являются заболевания кишечника:
- Язвенный колит — воспаление слизистой толстой кишки. Характеризуется болью, диареей с кровью, интоксикацией.
- Болезнь Крона — хроническое воспаление различных отделов ЖКТ. Вызывает боль, нарушение пищеварения, потерю веса.
- Синдром раздраженного кишечника — функциональное расстройство, проявляющееся болью, метеоризмом, нарушением стула.
- Дивертикулит — воспаление выпячиваний стенки кишечника. Сопровождается болью в левой нижней части живота, лихорадкой.
Заболевания желудка
Патологии желудка, вызывающие боль в верхней части живота:
- Гастрит — воспаление слизистой желудка. Проявляется болью, тошнотой, отрыжкой.
- Язва желудка — дефект слизистой. Характерны острые «голодные» боли, изжога.
- Гастроэзофагеальная рефлюксная болезнь — заброс содержимого желудка в пищевод. Вызывает изжогу, боль за грудиной.
Заболевания поджелудочной железы
Патологии поджелудочной железы сопровождаются сильной опоясывающей болью:

- Острый панкреатит — воспаление поджелудочной железы. Проявляется интенсивной болью в верхней части живота, тошнотой, рвотой.
- Хронический панкреатит — длительное воспаление с нарушением функции железы. Характерны периодические боли, нарушение пищеварения.
Заболевания желчного пузыря
Патологии желчного пузыря и желчевыводящих путей вызывают боль в правом подреберье:
- Желчнокаменная болезнь — образование камней в желчном пузыре. Проявляется приступами острой боли — желчной коликой.
- Холецистит — воспаление желчного пузыря. Характеризуется болью, тошнотой, повышением температуры.
Как отличить опасную боль в животе?
Некоторые виды абдоминальной боли требуют срочного обращения к врачу. Опасными симптомами являются:
- Внезапная сильная боль, не проходящая в течение нескольких часов
- Боль, сопровождающаяся рвотой с кровью или черным стулом
- Боль с высокой температурой и ознобом
- Боль с напряжением мышц живота («доскообразный» живот)
- Сильная боль на фоне травмы живота
При появлении таких симптомов необходимо срочно вызвать скорую помощь или обратиться в больницу. Промедление может быть опасным для жизни.

Диагностика причин боли в животе
Для определения причины абдоминальной боли врач может назначить следующие методы обследования:
- Лабораторные анализы крови и мочи
- УЗИ органов брюшной полости
- Рентгенография органов брюшной полости
- Компьютерная томография
- Эндоскопические исследования (гастроскопия, колоноскопия)
- Лапароскопия при необходимости
Правильная диагностика позволяет выбрать оптимальный метод лечения и предотвратить осложнения.
Лечение боли в животе
Лечение абдоминальной боли зависит от ее причины и может включать следующие методы:
Консервативное лечение
- Медикаментозная терапия (обезболивающие, спазмолитики, противовоспалительные препараты)
- Диетотерапия и коррекция питания
- Антибактериальная терапия при инфекционных заболеваниях
- Восстановление водно-электролитного баланса
Хирургическое лечение
Показано при:
- Остром аппендиците
- Перфорации язвы желудка
- Кишечной непроходимости
- Ущемленной грыже
- Желчнокаменной болезни с осложнениями
Выбор метода лечения определяется врачом индивидуально в каждом конкретном случае. Самолечение при сильной или длительной боли в животе может быть опасным.

Профилактика болей в животе
Для предотвращения абдоминальной боли рекомендуется:
- Соблюдать правила здорового питания
- Избегать переедания и употребления алкоголя
- Своевременно лечить заболевания ЖКТ
- Избегать стрессов
- Регулярно проходить профилактические осмотры
При появлении болей в животе не стоит заниматься самолечением. Своевременное обращение к врачу поможет выявить причину и назначить правильное лечение.
Что делать, если болит живот? Причины и методы лечения
Боль в животе является довольно распространенным симптомом, на который многие люди просто не обращают внимания. Однако ярко выраженная и острая боль свидетельствует о заболеваниях органов брюшной полости. При этом она может проявляться самостоятельно или в тандеме с другими симптомами (метеоризм, тошнота, рвота, повышение температуры тела, частое мочеиспускание, изменение структуры стула).
Особое внимание следует уделять боли в животе, если она наблюдается у детей и людей преклонного возраста, а также у ВИЧ-инфицированных и лиц, принимающих иммуносупрессоры (включая кортикостероиды).
Определить, насколько опасной является боль в животе, можно по совокупности нескольких факторов:
-
в какой части живота проявляется боль;
-
как долго наблюдается болевой синдром;
-

Важно прислушаться к своим ощущениям и принять правильное решение – вызвать экстренную медицинскую службу, сходить к лечащему врачу или лечиться дома.
Выделяют следующие виды боли в животе:
-
Хроническая – проявляется периодически через некоторое время.
-
Острая – проявляется резко с сильными болевыми ощущениями.
-
Режущая – проявляется в виде острого приступа.
-
Ноющая – напоминает чувство тяжести или голода.
-
Тоническая – сопровождается спазмами, неконтролируемым сокращением мышц брюшной полости.
В зависимости от того, в какой части живота проявляется боль, можно определить, какой именно орган брюшной полости нужно обследовать. В частности:
-
вверху – обычно свидетельствует о заболеваниях ЖКТ, в редких случаях о развитии инфаркта миокарда;
-
внизу – нарушения в работе кишечника и органов мочеполовой системы;
-
справа – патологии в работе желчного пузыря и печени;
слева – проблемы с селезенкой или поджелудочной железой.

Основные причины появления боли в животе
Кишечная непроходимость
Проявляется в виде острой внезапной боли во всей брюшной полости, часто сопровождается запором, тошнотой и рвотой. Если речь идет о механической непроходимости кишечника, то в этом случае боль протекает волнообразно: сначала она становится слишком сильной, после чего на некоторое время стихает.
Паралитическая непроходимость кишечника характеризуется менее сильной болью, которая проявляется вне зависимости от перистальтических волн. В моменты приступов пациенты испытывают чувство вздутия живота. Статическая кишечная непроходимость характеризуется схваткообразной болью, которая проявляется по всей поверхности живота. В отличие от механической кишечной непроходимости при статической форме заболевания не отмечается обезвоживание и интоксикация организма.
Кишечные инфекции
В случае, когда инфекционный агент присутствует во всем ЖКТ, пациент испытывает боль, которая разливается по всему животу. После приема пищи и воды низкого качества, у пациента начинает проявляться боль в виде спазм и сильных резей. Как правило, при кишечной инфекции пациент испытывает приступообразную боль, которая уменьшается только после дефекации. Однако если болезнь протекает в тяжелой форме (например, при дизентерии), то болевой синдром присутствует постоянно, причем сопровождается сильными тенезмами.
После приема пищи и воды низкого качества, у пациента начинает проявляться боль в виде спазм и сильных резей. Как правило, при кишечной инфекции пациент испытывает приступообразную боль, которая уменьшается только после дефекации. Однако если болезнь протекает в тяжелой форме (например, при дизентерии), то болевой синдром присутствует постоянно, причем сопровождается сильными тенезмами.
Инфаркт кишечника
Абсолютно здоровый человек может резко почувствовать острую боль в животе, которая имеет приступообразный характер. При этом болевой синдром уже через несколько часов носит постоянный характер – пациент испытывает очень сильные боли. Важной особенностью инфаркта кишечника является то, что мышцы живота остаются мягкими, а при пальпации боль не усиливается.
Гельминтозы
Если человек испытывает ноющие кратковременные боли в области всего живота в течение нескольких недель, это может свидетельствовать о наличии в организме глистных инвазий (трихинеллез, аскаридоз, тениоз). У пациентов часто наблюдается тупая боль, возникающая без видимых причин. Когда гельминты перемещаются по ЖКТ, у пациентов появляются резкие колики, которые носят кратковременный характер.
У пациентов часто наблюдается тупая боль, возникающая без видимых причин. Когда гельминты перемещаются по ЖКТ, у пациентов появляются резкие колики, которые носят кратковременный характер.
СИБР
Данная аббревиатура расшифровывается, как синдром избыточного бактериального роста (в простонародье – кишечный дисбактериоз). СИБР проявляется нелокализованной умеренной болью в животе, которая возникает за счет расширения области, в которой протекает процесс. Болевой синдром может проявляться по-разному: пациенты могут испытывать режущую, тупую, схваткообразную или ноющую боль. Для заболевания характерна диарея с ярко выраженным неприятным запахом стула, ощущение вздутия живота, тошнота.
Ферментная недостаточность
Если у человека после приема в пищу молочных продуктов через полчаса возникает боль в животе, которая носит схваткообразный характер, это говорит о наличии лактазной недостаточности. Если у пациента наблюдаются аналогичные симптомы, но после приема в пищу фруктов и сладких овощей, мучных изделий, картофеля и сладостей, это свидетельствует о недостаточном количестве в организме сахаразы и изомальты.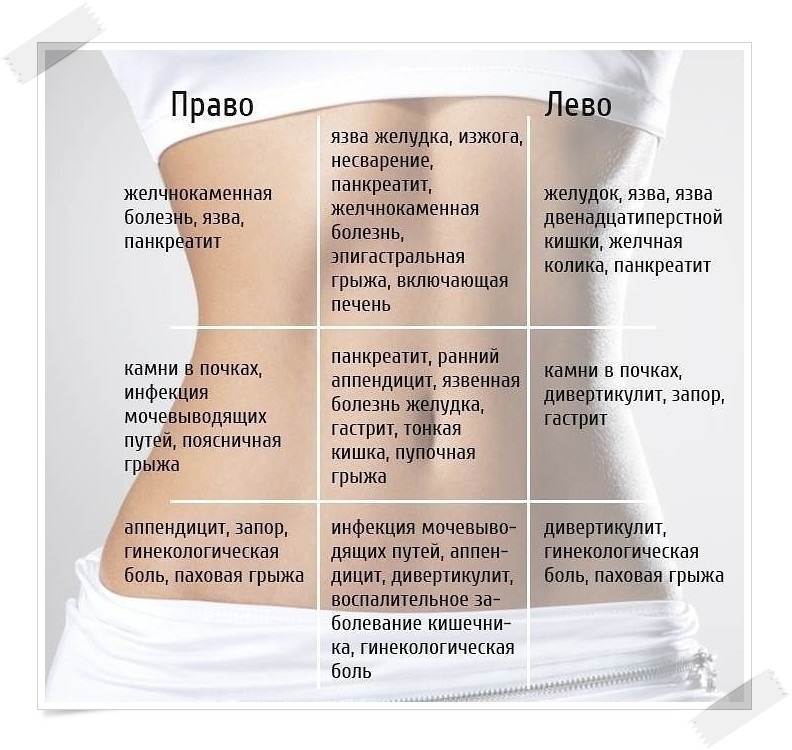 В обоих случаях болевой синдром протекает в тандеме с метеоризмом, урчанием в животе, частой диареей.
В обоих случаях болевой синдром протекает в тандеме с метеоризмом, урчанием в животе, частой диареей.
В редких случаях у пациентов наблюдается глютеновая энтеропатия (целиакия), которая развивается на фоне нарушения пациентом рекомендаций гастроэнтеролога относительно плана составленной диеты. Характеризуется дискомфортом во всей брюшной полости, болевые ощущения в виде резких спазм со временем переходят в ноющую или тупую боль. Также у пациента наблюдается тошнота, рвота и частый стул со зловонным запахом.
Перитонит
В первое время болевые ощущения сконцентрированы только в области пораженного органа. Однако спустя несколько часов они усиливаются и зачастую отдают в плечо, поясничный отдел, надключичную зону. Для снижения интенсивности и силы боли пациенту рекомендуется принять неподвижное положение, лежа на боку или спине.
Следует отметить, что пальпация передней брюшной стенки приводит к усилению болевого синдрома. Это обусловлено гиперестезией, поэтому даже незначительные прикосновения к поверхности живота вызывают у пациента острую боль. Наряду с невыносимой болью у человека наблюдается задержка газов и стула, частая рвота. Если упустить время и не оказать человеку своевременную медицинскую помощь, это приведет к уменьшению силы боли – термальной фазе протекания перитонита.
Это обусловлено гиперестезией, поэтому даже незначительные прикосновения к поверхности живота вызывают у пациента острую боль. Наряду с невыносимой болью у человека наблюдается задержка газов и стула, частая рвота. Если упустить время и не оказать человеку своевременную медицинскую помощь, это приведет к уменьшению силы боли – термальной фазе протекания перитонита.
Неотложные состояния
Нередко болевой синдром во всей брюшной полости вызывают не гастроэнтерологические заболевания, а нарушения процесса обмена веществ и сосудистые патологии. У большинства пациентов болевые ощущения начинаются внезапно и очень быстро усиливаются, что влечет резкое ухудшение состояния здоровья человека. Довольно часто параллельно с болевыми ощущениями у пациентов протекают такие состояния, как:
-
Анафилактический шок – боль возникает внезапно и максимально усиливается в течение нескольких минут. Болевые ощущения сопровождаются снижением артериального давления и ухудшением общего состояния.
-
Диабетический кетоацидоз – присущи сильные жгучие или режущие болевые ощущения, которые могут проявляться в разных частях живота, усиливаются в течение 24 часов. Данное состояние сопровождается нарушением сознания, частой рвотой, присутствуют признаки обезвоживания.
-
Расслаивающая аневризма аорты – болевой синдром изначально локализуется в области грудной клетки, но по мере поражения аорты, боль перетекает на живот. Боль может перетекать в поясничный отдел и обратно в брюшную полость.
Перемежающая порфирия острого типа
При заболевании у пациента наблюдается острая боль коликообразного характера, клиническая картина схожа с симптоматикой «острого живота». Сопровождается повышением АД и лихорадкой, могут проявляться болевые ощущения в пояснице совместно с выделением мочи красно-бурого или розового цвета.
Осложнения фармакотерапии
В результате приема слабительных, отдельных категорий гипотензивных лекарственных средств и антибиотиков у больных может появиться боль во всей брюшной полости, сопровождающаяся метеоризмом и урчанием в толстом кишечнике. Онкологические больные, которые проходили лечение при помощи химиотерапии и лучевой терапии, подвержены риску развития мукозита. И когда патологический процесс с полости рта перетекает в нижележащие отделы кишечника, больной испытывает сильную боль во всей брюшной полости. Перед наступлением болевого синдрома пациент страдает диареей, в стуле присутствуют прожилки крови и слизь. Такая боль слабо устраняется анальгетиками.
Онкологические больные, которые проходили лечение при помощи химиотерапии и лучевой терапии, подвержены риску развития мукозита. И когда патологический процесс с полости рта перетекает в нижележащие отделы кишечника, больной испытывает сильную боль во всей брюшной полости. Перед наступлением болевого синдрома пациент страдает диареей, в стуле присутствуют прожилки крови и слизь. Такая боль слабо устраняется анальгетиками.
В каких ситуациях требуется неотложная медицинская помощь?
За медицинской помощью необходимо обратиться в следующих случаях:
-
мышцы живота стали напряженными, а сам живот твердым;
-
острая боль, которая не стихает в течение нескольких часов даже после приема обезболивающих;
-
помимо боли у больного наблюдается рвота, кровотечения из мочеточника или прямой кишки;
-
резко поднялась температура тела;
-
во время беременности.

Методы диагностики
Больной может обратиться за консультацией к инфекционисту, гастроэнтерологу или хирургу. Выбор профильного специалиста напрямую зависит от интенсивности и продолжительности болевых ощущений, а также сопутствующих симптомов. Специалист осуществляет сбор анамнеза и проводит пальпацию на предмет выявления очага появления боли. Для подтверждения поставленного диагноза врач может назначить такие методы диагностики, как:
-
Ультразвуковое исследование – методика позволяет выявить отечную и утолщенную стенку кишечника, в некоторых случаях удается найти перитонеальный выпот. Чтобы диагностировать инфаркт кишечника и тромбоз сосудов, а также оценить кровоток в мезентериальных сосудах, применяется метод дуплексного сканирования.
-
Лапароскопия – если невозможно определить причину появления болевого синдрома, врач выполняет визуальный осмотр брюшины при помощи лапароскопа.
 Методика позволяет увидеть изменение сосудистого рисунка и цвета стенок кишечника, определить серозный, каловый или гнойный выпот.
Методика позволяет увидеть изменение сосудистого рисунка и цвета стенок кишечника, определить серозный, каловый или гнойный выпот.
-
Обзорная рентгенография – позволяет определить кишечную непроходимость по кишечным аркам и характерным чашам Клойбера. Для оценки состояния слизистой кишечника проводится рентгенография желудочно-кишечного тракта с пероральным контрастированием. При хронических болевых ощущениях по всей брюшной полости может быть назначена ирригоскопия.
-
Лабораторные методы – чтобы исключить воспалительные заболевания кишечника и энзимную недостаточность, проводят копрограмму. Для подтверждения таких заболеваний, как СИБР или кишечные инфекции, рекомендуется сделать бактериологический посев испражнений. Также для диагностирования СИБР часто используется интестиноскопия – позволяет подтвердить диагноз даже в случае, когда в посеве материала тонкой кишки зафиксировано увеличение условно-патогенной микрофлоры в объеме свыше 105 КОЕ.
 Чтобы подтвердить развитие патологических процессов в сосудах, рекомендуется сделать аортографию и КТ-ангиографию мезентериальных сосудов.
Чтобы подтвердить развитие патологических процессов в сосудах, рекомендуется сделать аортографию и КТ-ангиографию мезентериальных сосудов.
Способы лечения
Если есть подозрение на кишечную инфекцию, важно как можно быстрее промыть желудок, а затем употребить сорбенты. Исключить обезвоживание организма можно за счет увеличения объема выпиваемой жидкости. Если речь идет о дисбактериозе, который начал развиваться вследствие терапии, основанной на приеме антибиотиков, то рацион больного должен включать йогурты и кефиры с большим содержанием полезных кисломолочных бактерий. Если боль в животе носит интенсивный постоянный характер, больной нуждается в неотложной медицинской помощи.
Методы консервативной терапии
Чтобы избавить пациента от болей в животе, вызванных ферментной недостаточностью, врач составляет индивидуальную диету. В результате в рационе питания отсутствуют продукты, которые способны вызывать симптомы заболевания. В ситуациях с неосложненными формами кишечной инфекции применяются сорбенты и оральная регидратация – в данном случае необходимость в использовании антибактериальных препаратов отсутствует.
В ситуациях с неосложненными формами кишечной инфекции применяются сорбенты и оральная регидратация – в данном случае необходимость в использовании антибактериальных препаратов отсутствует.
При проявлении СИБР и лекарственных колитах изначально важно восстановить баланс кишечной микрофлоры, что можно сделать благодаря приему пребиотиков и пробиотиков. Медицинские препараты способствуют нормализации стула за счет улучшения пищеварения, что позволяет устранить дискомфорт и болевой синдром в животе. Прием антибиотиков целесообразен для устранения болей в животе при кишечных инфекциях, которые протекают в тяжелых формах.
Пациентам, которые испытывают нестерпимые боли, показан прием наркотических анальгетиков. Это позволяет избежать развития болевого шока. Для устранения абдоминальных болей, которые проявляются в других органах, проводится этиопатогенетическая терапия, действие которой направлено на лечение основной патологии. Пациентам с кетоацидозом требуется коррекция электролитного и кислотно-щелочного состава крови, а также уровня глюкозы. Если у пациента наблюдаются признаки анафилактического шока, в качестве неотложной помощи больному оперативно вводятся адреномиметики и глюкокортикоиды.
Если у пациента наблюдаются признаки анафилактического шока, в качестве неотложной помощи больному оперативно вводятся адреномиметики и глюкокортикоиды.
Методы хирургического лечения
Есть заболевания, которые нуждаются в неотложном хирургическом вмешательстве. К ним относят инфаркт кишечника, перитонит и кишечную непроходимость. Основной целью оперативного вмешательства выступает устранение очага патологии, санация полости живота, восстановление целостности и функционирования кишечной трубки. Период реабилитации после хирургического вмешательства включает интенсивную инфузионную терапию и терапию на основе антибиотиков.
причины, симптомы, лечение, что делать при острых болях
Если человек говорит: «У меня — боли в животе», то важно понимать: за болью в животе могут скрываться проблемы любых органов брюшной полости, забрюшинного пространства, малого таза.
Если человек говорит: «У меня — боли в животе», то важно понимать: за болью в животе могут скрываться проблемы любых органов брюшной полости, забрюшинного пространства, малого таза. В живот болезненными ощущениями могут отдавать кишечник (подвздошная, тощая, толстая, сигмовидная, ободочная, поперечная кишка), аппендикс, желудок, печень, двенадцатиперстная кишка, селезёнка, мочеточники, почки, мезентериальные (брыжеечные) сосуды кишечника. Поэтому патологии могут быть гастроэнтерологического, хирургического, гинекологического, урологического характера.
В живот болезненными ощущениями могут отдавать кишечник (подвздошная, тощая, толстая, сигмовидная, ободочная, поперечная кишка), аппендикс, желудок, печень, двенадцатиперстная кишка, селезёнка, мочеточники, почки, мезентериальные (брыжеечные) сосуды кишечника. Поэтому патологии могут быть гастроэнтерологического, хирургического, гинекологического, урологического характера.
Виды боли
Боли в животе бывают очень разными:
- Острыми и хроническими. Острые боли возникают внезапно, хронические – развиваются постепенно, их интенсивность нарастает пошагово – иногда на протяжении нескольких недель. При этом особую разновидность образуют хронически-рецидивирующие боли в животе. Они могут внезапно давать о себе знать, а затем также внезапно проходить и возобновляться спустя некоторый отрезок времени.
- Тоническими и клоническими. При тонических болях сильно напряжены мышцы, на животе появляются уплотнённые участки наблюдается неконтролируемое сокращение мышц.
 Тонические же боли сопровождаются достаточно ритмичными спастическими спазмами.
Тонические же боли сопровождаются достаточно ритмичными спастическими спазмами. - Жгучими (режущими) и ноющими – напоминающими чувство голода.
Локализацией болей могут выступать брюшная полость, подреберье, зоны над или под ними.
Симптомы
У человека, который жалуется на боли в животе, симптоматика может быть различной. Чаще всего она проявляется в виде спазмов, колик.
- Колики –приступы, прежде всего колющей (отсюда и название) боли. При колите у человека колит в обоих боках, при аппендиците или воспалении яичников – в нижней части живота, при отравлении локализация колик может быть в разных частях живота и чаще всего появляется дополнительный симптом (рвота, понос).
- Спазмы – боли, которые сопровождаются непроизвольным сокращением мышц. При этом кожный покров бледнеет. Из-за боли человек может терять сознание. Если спазмы – при воспалительных заболеваниях кишечника, желудка они сопровождаются лихорадкой.
 На проблемы гинекологического характера указывают спазмы, сопровождающиеся кровотечением.,
На проблемы гинекологического характера указывают спазмы, сопровождающиеся кровотечением., - Ангинозная боль – неприятное ощущение с сильным ощущением жжения.
- Резкая боль в зоне выше пупка – распространённое явление при аппендиците.
- Чувство «распирания» в пояснице может указывать на проблемы с толстой кишкой
- Цикличные боли (то усиливаются, то утихают) – характерные симптомы при заболеваниях мочевого пузыря, кишечника.
- Боль, сопровождающаяся сильным газообразованием, указывает на неправильную работу толстой кишки.
- Болевые ощущения на фоне зуда ануса – симптомы поражения прямой кишки.
- Неприятные ощущения в животе, усиливающиеся в состояние покоя и исчезающие при движении – результат проблем кровообращением.
Причины
Какие причины болей в животе, нарушений работы органов брюшной полости и забрюшинного пространства?
Причиной колик могут выступать аппендицит, воспаление яичников (в этих случаях колики в нижней части живота), отравление, колит. При колите у человека колит в обоих боках. Если колики схваткообразные и при этом локализуются и в области живота, и в пояснице боль при этом – более интенсивная, причина чаще всего – в мочекаменной болезни, травмах почек или пиелонефрите. Колики в районе пупка могут быть ответной реакцией на раздражители чувствительных брыжеечных сплетений кишечника.
При колите у человека колит в обоих боках. Если колики схваткообразные и при этом локализуются и в области живота, и в пояснице боль при этом – более интенсивная, причина чаще всего – в мочекаменной болезни, травмах почек или пиелонефрите. Колики в районе пупка могут быть ответной реакцией на раздражители чувствительных брыжеечных сплетений кишечника.
Среди распространённых причин приступообразных спазмов – кишечная непроходимость, гастродуоденит. А за спазмами при мочеиспускании у женщин чаще всего стоит эндометриоз матки.
Если боли в животе сопровождаются повышенным газообразованием, частыми позывами к дефекации, то причина чаще всего будет связана с заболеваниями толстой кишки.
Ели боли в животе – ангинозные, и при этом пациента беспокоит выразительное чувство жжения – причина чаще всего гастрит (воспаление слизистой желудка) или панкреатит (воспаление поджелудочной железы). Если же боли и жжение сопровождаются сильным напряжением мышц брюшной стенки, а человек жалуется на то, что давит в груди, причина может быть связана с патологиями сердца: в частности, такие боли характерны для 60% пациентов с инфарктом миокарда.
Причиной болей в животе, сопровождающихся субфебрильной температурой (длительное время температура держится на уровне 37,1—37,5 °C) чаще всего выступают воспалительные заболевания кишечника.
Заболевания
Чаще всего за болями в животе стоят заболевания кишечника, желудка, поджелудочной железы, проблемы с желчным пузырём, а также образовавшиеся грыжи.
Заболевания кишечника- Язвенный колит – диффузное воспаление. Поражается слизистая прямой кишки. При начальных формах язвенного колита воспаление затрагивает только проксимальный отдел (вход в кишечник), при запущенных – проблемы касаются всей толстой кишки. При прогрессировании, обострении заболевания пациент чувствует резкое ухудшение самочувствия, у него начинается интоксикация организма, учащается пульс, в каловых массах в большинстве случаев появляется кровь. Если болезнь не лечить, то организм может отравить сам себя, может развиться перитонит — поражение брюшной полости, создающий угрозу жизни.

- Энтерит. Воспаляется тонкая кишка. На первых порах болезнь «маскируется» под отправление, а часто является сопровождением этой проблемы. Если болезнь начать лечить несвоевременно, то функции тонкой кишки нарушаются. Пища начинает плохо всасываться стенками кишечника. Нарушаются процессы переваривания.
- Болезнь Крона. Воспалиться может как один, так и несколько участков кишечника. Но при этом практически всегда всего воспаление затрагивает место соединения толстой и тонкой кишки. Одним из самых неприятных моментов является то, что воспаление затрагивает всю толщину стенки, а осложнением заболевания является синдром кишечная непроходимость, лечение которой требует принятие комплекса мер, связанных с симуляцией моторики и восстановление работы кишечника.
- Дисбактериоз – нарушение микрофлоры кишечника. В кишечнике сокращается количество полезных бактерий, и развивается патогенная микрофлора. В итоге возникает газообразование, человек не может переварить пищу, нарушается стул.
 Очень часто развитие дисбактериоза – следствие некорректной терапией антибиотиками либо реакция на стресс.
Очень часто развитие дисбактериоза – следствие некорректной терапией антибиотиками либо реакция на стресс.
Болезни поджелудочной железы
- Панкреатит. Самое распространённое заболевание, касающееся поджелудочной железы, это панкреатит. При воспалении поджелудочной железы человек ощущает сильный дискомфорт в верхней части живота, организму становится сложно переваривать белки, жиры. Часто в быту в этом случае говорят: «Не хватает ферментов». И это действительно отражает реальную картину. У поражённой поджелудочной железы существенно уменьшена выработка липазы, химотрипсина, трипсина.
- Муковисцидоз – заболевание, которое нарушает работу поджелудочной железы и органов дыхания. Является патологией не воспалительного характера. Причина – в наследственных факторах. Осложнением заболевания может стать образование язвы двенадцатиперстной кишки.
Одни из самых распространённых заболеваний, которые затрагивают лиц всех возрастов, сопровождаются болями в животе – это патологии желудка, особенно её слизистой. Лидеры–гастрит, язва, гастроэзофагеальная рефлюксная болезнь.
Лидеры–гастрит, язва, гастроэзофагеальная рефлюксная болезнь.
- Гастрит. Представляет собой воспаление слизистой оболочки желудка. Воспалятся может весь желудок или отдельные его участки. При гастрите преобладают боли с жжением, спазмы. Пациента беспокоит дискомфорт после еды, чувство заполненного желудка либо, напротив, «подсасывание» и постоянное чувство голода. Спутники заболевания в острой стадии – рвота и тошнота.
- Язва желудка. Боли возникают на фоне характерных язвенных повреждений слизистых желудка. Выражены диспепсические явления: тяжесть в желудке, чувство перенасыщения желудка, рези в подложечной области.
- Гастроэзофагеальная рефлюксная болезнь (в народе – «рефлюкс»). Заболевание связано с ослаблением клапана между желудком и пищеводом. Результат такого ослабления – боль, сопровождающаяся изжогой. Очень часто гастроэзофагеальная рефлюксная болезнь появляется у пациентов, которые уже сталкивались с гастритом или язвой желудка.

Грыжи
Часто боли в животе вызваны брюшинными грыжами. Они могут быть пупочными, паховыми, диафрагмальными. Пупочные грыжи чаще образуются во время беременности либо в послеродовый период, паховые – при чрезмерных нагрузках, диафрагмальные грыжи – дефекты брюшной стенки, которые образуются как реакция на неправильную работу кишечника, некорректно подобранный корсет, подъём тяжестей. Коварство диафрагмальных грыж состоит в том, что на начальной стадии заболевании человек полагает что у него типичный гастрит – с изжогой и отрыжкой, но традиционная терапия лечения не даёт, а УЗИ показывает – причина не в воспалении желудка, а именно в наличии грыжи. В тоге для борьбы с патологией требуется не снятие воспаления, устранение спазмов, а хирургическое лечение, которое направлено на укрепление брюшной стенки.
Заболевания желчного пузыря и желчевыводящих протоков
Особую группу составляют заболевания, связанные с желчным пузырём и желчным протоком.
- Холангит.
 Воспаление желчевыводящих протоков. Боль нестерпимая. Преимущественно – в правом боку. Затрудняется тем, что требует не только быстрого снятия приступа самих болей, но и нормализации кровяного давления.
Воспаление желчевыводящих протоков. Боль нестерпимая. Преимущественно – в правом боку. Затрудняется тем, что требует не только быстрого снятия приступа самих болей, но и нормализации кровяного давления. - Холецистит. Острые боли на фоне приёма жирной пищи. Нередко за самой болью следует рвота с примесью желчи. Может беспокоить метеоризм (газообразование) и рвота.
- Желчекаменная болезнь – образование в желчи твёрдых структур – камней. Боли при заболевании приступообразные. Особенно, если камни передвигаются по желчному пузырю и протокам.
Противопоказания
Неверная постановка диагноза, чревата тем, что лечение не просто будет бесполезно, а спровоцирует тяжёлые осложнения. Ведь многие лекарства, физиотерапевтические методики, эффективные при одних заболеваниях, сопровождающихся болями в животе – это строгие противопоказания для других заболеваний со схожей симптоматикой.
Например, если ряд лекарств, назначаемых при панкреатите, назначить пациентам с печёночной коликой, реакция может быть непредсказуемой. А лечение ряда болезней желудка антибиотика может вызвать серьёзный дисбактериоз.
А лечение ряда болезней желудка антибиотика может вызвать серьёзный дисбактериоз.
А абсолютным противопоказаниям при возникновении болей в животе, желудке является самолечение – особенно самостоятельное принятие решения принять обезболивающее средство или спазмолитик. Если, например, такие препараты употребит человек, у которого воспалился аппендикс, то на время последует облегчение. Но это будет не помощь, а лжепомощь себе. Нередки случаи, когда у пациентов, которые несвоевременно попадали, к хирургу для удаления аппендицита, начинался некроз тканей соседних органов.
Ни в коем случае без постановки диагноза нельзя хвататься даже за, казалось бы, «безобидные» средства для борьбы повышенной кислотностью. То, что кажется просто выбросом избытка соляной кислоты и воспалением желудка может оказаться симптомом совершенно другого заболевания, например, инфаркта.
Также при болях в животе при невыясненном диагнозе нельзя прикладывать грелку с горячей водой. При ряде патологий тепло только ускоряет воспалительный процесс, активизирует кровотечение.
Обследования
Эффективное обследование пациента, которого беспокоят боли в животе, состоит из опроса, прощупывания живота, лабораторной, функциональной диагностики.
Для постановки диагноза врачу важны малейшие детали. Например, очень многое при болях в животе может прояснить даже элементарная оценка кала.
- Твердые комки («овечий» кал) частый спутник колита, удлинения сигмовидной кишки, язвы желудка.
- Водянистый стул часто сопровождает отравления, инфекционные заболевания.
- При паразитарном заболевании (наличии глистов в кишечнике), дисбактериозе частицы кала, как правило очень рыхлые.
Также для выбора инструмента, технологии диагностики важен устный опрос пациента. Врач уточняет у пациента, как долго длится боль, есть ли приступы, что именно вызывает боль – физические движения, посещение туалета, приём пищи, приём определённой позы.
Диагностика
Особенно для выявления причины заболевания и нахождения методов лечения при патологиях брюшной полости ценны следующие виды исследований:
- УЗИ брюшной полости.
 Одна из наиболее оперативных мер при диагностике заболеваний органов брюшной полости и малого таза, выявлении причины болей в животе – ультразвуковая диагностика. С помощью УЗИ можно выявить патологии печени, желчного пузыря, селезёнки, почек, матки, яичников. Многие задаются вопросом: а виден ли на УЗИ желудок и кишечник. Желудок с помощью УЗИ обследовать нельзя, кишечник — частично. Если аппаратура – с хорошим разрешением на ней, например, видны объёмные образования в этой области.
Одна из наиболее оперативных мер при диагностике заболеваний органов брюшной полости и малого таза, выявлении причины болей в животе – ультразвуковая диагностика. С помощью УЗИ можно выявить патологии печени, желчного пузыря, селезёнки, почек, матки, яичников. Многие задаются вопросом: а виден ли на УЗИ желудок и кишечник. Желудок с помощью УЗИ обследовать нельзя, кишечник — частично. Если аппаратура – с хорошим разрешением на ней, например, видны объёмные образования в этой области. - ФГДС (гастроскопия, зондирование, глотание «кишки) — метод диагностики, с помощью которого можно получить объективную картину о состоянии желудка, двенадцатиперстной кишки, пищевода. При необходимости можно сразу провести экспресс-тест на Хеликобактер пилори (Helicobacter pylori) (является причиной развития язвы), сделать цитологию и биопсию – для исключения онкологической природы заболевания, определить «кислотность».
- Рентген. Давний, но до сих пор практикуемый способ диагностики.
 Может применяться как экстренная мера для обследования желудка, если по каким-то причинам нельзя сделать ФГДС. Кроме того, рентген информативен при выявлении заболеваний, сопровождающихся симптоматикой кишечной непроходимости. В зависимости от характера болей и жалоб пациента может применяться традиционный рентген или рентген с контрастным усилением (ирригоскопия).
Может применяться как экстренная мера для обследования желудка, если по каким-то причинам нельзя сделать ФГДС. Кроме того, рентген информативен при выявлении заболеваний, сопровождающихся симптоматикой кишечной непроходимости. В зависимости от характера болей и жалоб пациента может применяться традиционный рентген или рентген с контрастным усилением (ирригоскопия). - МРТ – прогрессивный метод диагностики при травмах живота, увеличении печени, неинформативной картине брюшной полости при УЗИ (например, из-за сильного метеоризма).
- Колоноскопия. Один из наиболее точных методов для обследования кишечника. Осуществляется с помощью фиброколоноскопа. С помощью прибора можно исследовать все – даже самые сложные участки, включая внутреннюю поверхность толстой кишки.
- Холесцинтиграфия. Изотопное исследование. Проводится с применением радио фармакологическим препаратом. Информативно при проблемах с желчным пузырём и желчными протоками.
- Анализ крови, мочи и канала.
 В анализе крове особый акцент делается на СОЭ (по скорости оседания эритроцитов можно определить воспаление), биохимические показатели, кала же при многих видах обследования при болях в животе исследуется на скрытую кровь.
В анализе крове особый акцент делается на СОЭ (по скорости оседания эритроцитов можно определить воспаление), биохимические показатели, кала же при многих видах обследования при болях в животе исследуется на скрытую кровь.
Что делать?
Итак, главное при болях в животе – не заниматься самолечением, не затягивать с визитом к врачу и диагностикой.
При этом в ряде случаев, важно не просто записаться в поликлинику, а сразу звонить в скорую помощь. При каких же случаях требуется скорая помощь?
- Боли в животе очень интенсивны.
- Проступает холодный пот.
- Начинается сильная рвота с кровью.
Если же боль не острая, крови во рвотных массах нет, температура отличается от температуры здорового человека, но нет лихорадки, рекомендуется консультация у терапевта, гастроэнтеролога и диагностика.
Своевременная постановка диагноза – гарант того, что для борьбы с заболеванием будут применяться максимально щадящие методы. Даже, если речь идёт о хирургии.
- Для удаления желчных камней и аппендицита (если ситуация не запущена) применяется лапароскопия.
- Для лечения гастроэзофагеальной рефлюксной болезни применяется лапораскопическая фундупликация.
- Для эффективного решения проблем с грыжами и укрепления брюшной стенки используется хирургическая герниопластика.
Если показаний к хирургическому лечению нет, лечебный эффект при многих заболеваниях кишечника, желудка обеспечивает комплексный подход, который базируется на диетотерапии, физиолечении и медикаментозной терапии – антибиотиками, противопаразитарными средствами, кортикостероидами, прокинетиками для улучшения моторики кишечника.
Куда обратиться?
Большой опыт в проведении лапароскопических операций, герниопластики в Минске – у врачей 5-й клинической больницы.
Кроме приёма пациентов, являющихся гражданами Беларуси,5-я городская больница Минска ведёт и приём иностранных граждан (на платной основе). Каждый из них может пройти комплексную диагностику и лечение на базе хирургического, терапевтического отделения.
На базе больницы работает собственная клинико-диагностическая лаборатория, рентгеновское отделение, кабинеты РКТ И МРТ. В физиотерапевтическом отделении созданы все условия для проведения реабилитационных программ.
Профилактика
Врачи 5-й больницы не только подберут оптимальный вариант диагностики и лечения для каждого пациента, но и проконсультируют по вопросам недопущения рецидивов.
Особое место среди мер по профилактике заболеваний кишечника, желудка занимает диета. В питании важно научиться соблюдать баланс. Нельзя переедать, пережёвывать пищу следует тщательно и не торопясь. В досточном количестве должна употребляться вода, иван-чай https://teahelp.ru/tea/herbal-tea/ivan-chaj/, кофе в данном случае не рекомендуется. При этом при подборе диеты опытные врачи учитывают все факторы:
- функциональное состояние кишечника, печени, поджелудочной железы
- секреторную функцию желудка,
- моторики кишечника,
- наличие других сопутствующих заболеваний.

Помимо рациона важно пересмотреть то, как вы храните продукты и обрабатываете их. Не оставляйте продукты в открытом виде на солнце. Избегайте и влажных мест хранения продуктов. Иначе они могут начать плесневеть, гнить. Исключите контакт между сырыми продуктами и блюдами, которые прошли термообработку.
Большое значение в комплексе профилактических мер принадлежит и ЛФК. Инструкторы-методисты подбирают для каждого пациента свои нагрузки и упражнения.
Вирусный гастроэнтерит (желудочный грипп) Информация | Гора Синай
Ротавирусная инфекция — гастроэнтерит; вирус Норуолк; Гастроэнтерит — вирусный; Желудочный грипп; Диарея — вирусная; Жидкий стул — вирусный; Расстройство желудка — вирусное
Вирусный гастроэнтерит возникает, когда вирус вызывает инфекцию желудка и кишечника. Инфекция может привести к диарее и рвоте. Его иногда называют «желудочным гриппом».
Пищевод, желудок, толстая и тонкая кишка с помощью печени, желчного пузыря и поджелудочной железы преобразуют питательные компоненты пищи в энергию и расщепляют непитательные компоненты на отходы, которые выводятся из организма.
Причины
Гастроэнтерит может поразить одного человека или группу людей, которые ели одну и ту же пищу или пили одну и ту же воду. Микробы могут попасть в ваш организм разными путями:
- Непосредственно из пищи или воды
- Через такие предметы, как тарелки и столовые приборы
- Передается от человека к человеку при тесном контакте
Многие типы вирусов могут вызывать гастроэнтерит. Наиболее распространенными вирусами являются:
- Норовирус (норуолк-подобный вирус) распространен среди детей школьного возраста. Он также может вызывать вспышки в больницах и на круизных лайнерах.
- Ротавирус является основной причиной гастроэнтерита у детей. Он также может заразить взрослых, которые контактируют с детьми, зараженными вирусом, и людей, живущих в домах престарелых.
- Астровирус.
- Кишечный аденовирус.
- COVID-19 может вызвать симптомы желудочного гриппа, даже если проблемы с дыханием отсутствуют.

Люди с самым высоким риском тяжелой инфекции включают маленьких детей, пожилых людей и людей с подавленной иммунной системой.
Симптомы
Симптомы чаще всего появляются в течение 4–48 часов после контакта с вирусом. Общие симптомы включают:
- Боль в животе
- Диарея
- Тошнота и рвота
Другие симптомы могут включать:
- Озноб, липкая кожа или потливость 90 013 Лихорадка
- Тугоподвижность суставов или боль в мышцах
- Плохое питание
- Потеря веса
Обследования и тесты
Медицинский работник будет искать признаки обезвоживания, в том числе:
- Сухость или липкость во рту
- Летаргия или кома (тяжелое обезвоживание)
- Низкое кровяное давление
- Низкий или нулевой диурез, концентрированный моча который выглядит темно-желтым
- Впалые мягкие пятна (роднички) на макушке младенца
- Без слез
- Запавшие глаза
Для идентификации вируса, вызывающего болезнь, можно использовать анализ образцов стула. В большинстве случаев этот тест не нужен. Чтобы выяснить, вызвана ли проблема бактериями, может быть сделан посев кала.
В большинстве случаев этот тест не нужен. Чтобы выяснить, вызвана ли проблема бактериями, может быть сделан посев кала.
Лечение
Целью лечения является обеспечение организма достаточным количеством воды и жидкостей. Жидкости и электролиты (соли и минералы), которые теряются из-за диареи или рвоты, должны быть восполнены дополнительным потреблением жидкости. Даже если вы можете есть, вы все равно должны пить больше жидкости между приемами пищи.
- Дети старшего возраста и взрослые могут пить спортивные напитки, такие как Gatorade, но их нельзя использовать для детей младшего возраста. Вместо этого используйте растворы для замещения электролитов и жидкостей или леденцы, доступные в магазинах продуктов питания и аптеках.

- НЕ ИСПОЛЬЗУЙТЕ фруктовые соки (включая яблочный сок), газированные напитки или колу (негазированные или шипучие), желатин с фруктовым вкусом или бульон. Эти жидкости не заменяют потерянные минералы и могут усугубить диарею.
- Пейте небольшое количество жидкости (от 2 до 4 унций или от 60 до 120 мл) каждые 30–60 минут. Не пытайтесь проглотить большое количество жидкости за один раз, это может вызвать рвоту. Используйте чайную ложку (5 миллилитров) или шприц для младенцев или маленьких детей.
- Младенцы могут продолжать пить грудное молоко или смесь вместе с дополнительной жидкостью. Вам НЕ нужно переходить на соевую формулу.
Старайтесь часто есть небольшими порциями. Продукты, которые можно попробовать:
- Крупы, хлеб, картофель, нежирное мясо
- Простой йогурт, бананы, свежие яблоки
- Овощи
Если у вас диарея и вы не можете пить или удерживать жидкость из-за тошноты или рвоты, вам могут понадобиться жидкости через вену (IV). Младенцы и дети младшего возраста чаще нуждаются в внутривенном введении жидкостей.
Младенцы и дети младшего возраста чаще нуждаются в внутривенном введении жидкостей.
Родители должны внимательно следить за количеством мокрых подгузников у младенца или ребенка младшего возраста. Меньшее количество мокрых подгузников является признаком того, что ребенку нужно больше жидкости.
Людям, принимающим мочегонные средства, у которых развилась диарея, лечащий врач может порекомендовать прекратить их прием до улучшения симптомов. Однако НЕ прекращайте прием каких-либо лекарств, отпускаемых по рецепту, не посоветовавшись предварительно со своим врачом.
Антибиотики не действуют на вирусы.
В аптеке можно купить лекарства, которые помогут остановить или замедлить диарею.
- Не принимайте эти лекарства, не посоветовавшись со своим лечащим врачом, если у вас кровавый понос, лихорадка или сильный понос.
- Не давайте эти лекарства детям.
Перспективы (прогноз)
У большинства людей болезнь проходит через несколько дней без лечения.
Возможные осложнения
Тяжелое обезвоживание может возникнуть у младенцев и детей младшего возраста.
Когда обращаться к медицинскому работнику
Если диарея длится более нескольких дней или возникает обезвоживание, обратитесь к своему поставщику медицинских услуг. Вам также следует обратиться к своему врачу, если у вас или вашего ребенка есть следующие симптомы:
- Кровь в стуле
- Спутанность сознания
- Головокружение
- Сухость во рту
- Обморочное состояние
- Тошнота
- Отсутствие слез при плаче 90 013 Нет мочи в течение 8 часов и более
- Впалые глаза
- Впалые мягкие пятно на голове младенца (родничок)
Немедленно свяжитесь со своим врачом, если у вас или вашего ребенка также есть респираторные симптомы, лихорадка или возможный контакт с COVID-19.
Профилактика
Большинство вирусов и бактерий передаются от человека к человеку немытыми руками. Лучший способ предотвратить желудочный грипп — правильно обращаться с едой и тщательно мыть руки после посещения туалета.
Обязательно соблюдайте домашнюю изоляцию и даже самоизоляцию при подозрении на COVID-19.
Вакцина для профилактики ротавирусной инфекции рекомендуется для младенцев, начиная с 2-месячного возраста.
Басс DM. Ротавирусы, калицивирусы и астровирусы. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Учебник педиатрии Нельсона . 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 292.
21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 292.
DuPont HL, Okhuysen PC. Подход к больному с подозрением на кишечную инфекцию. В: Goldman L, Schafer AI, ред. Медицина Голдман-Сесил . 26-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 267.
Котлофф КЛ. Острый гастроэнтерит у детей. В: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson KM, eds. Нельсон Учебник педиатрии . 21-е изд. Филадельфия, Пенсильвания: Elsevier; 2020: глава 366.
Melia JMP, Sears CL. Инфекционный энтерит и проктоколит. В: Фельдман М., Фридман Л.С., Брандт Л.Дж., ред. Заболевания желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 11-е изд. Филадельфия, Пенсильвания: Elsevier; 2021: глава 110.
Последнее рассмотрение: 04.05.2022
Рецензировал: Майкл М. Филлипс, доктор медицинских наук, почетный профессор медицины, Медицинский факультет Университета Джорджа Вашингтона, Вашингтон, округ Колумбия. Также рецензировали Дэвид С. Дагдейл, доктор медицинских наук, медицинский директор, Бренда Конауэй, главный редактор, и A.D.A.M. Редакционная коллегия.
Дагдейл, доктор медицинских наук, медицинский директор, Бренда Конауэй, главный редактор, и A.D.A.M. Редакционная коллегия.
Почему болит живот
Почему болит живот | Медицина Джона ХопкинсаПроблемы с животом – частая причина обращения к врачу. Когда пациенты жалуются на «боль в животе», они иногда описывают боль, которая ощущается во всей области живота и на самом деле может не иметь прямого отношения к органу, известному как желудок.
Сначала врачи пытаются определить, вызвана ли боль в животе пациента структурной или функциональной проблемой.
Иногда пищеварительный тракт не функционирует должным образом из-за аномалии строения органа. Медицинская визуализация покажет, что орган не выглядит нормально и не работает должным образом.
Желудочно-кишечный тракт имеет собственную нервную систему, контролирующую сокращения мышц, которые переваривают пищу, которую вы едите. Функциональные проблемы, также называемые нарушениями моторики, возникают в результате плохой работы нервов и мышц в пищеварительном тракте. Органы желудочно-кишечного тракта (ЖКТ) с нарушениями моторики обычно выглядят нормально при медицинских визуализирующих обследованиях, таких как компьютерная томография или МРТ, но органы не работают должным образом. Поскольку функциональные расстройства трудно увидеть на изображениях, их может быть сложно диагностировать.
Функциональные проблемы, также называемые нарушениями моторики, возникают в результате плохой работы нервов и мышц в пищеварительном тракте. Органы желудочно-кишечного тракта (ЖКТ) с нарушениями моторики обычно выглядят нормально при медицинских визуализирующих обследованиях, таких как компьютерная томография или МРТ, но органы не работают должным образом. Поскольку функциональные расстройства трудно увидеть на изображениях, их может быть сложно диагностировать.
Синдром раздраженного кишечника (СРК)
Боль в животе, связанная с СРК, может усиливаться после еды или при стрессе. Если у вас СРК, у вас будут такие симптомы, как диарея или запор и вздутие живота, но они не вызовут кровотечения или потери веса.
Запор
Если причиной болей в животе является запор, вы можете испытывать острые газообразные боли, возникающие по всей области живота. Люди, страдающие запорами, часто испытывают чувство вздутия и переполнения, а их живот может даже стать заметно вздутым.

Язвы
Язва — это рана на слизистой оболочке желудка или в первой части тонкой кишки. Язвы могут вызывать ощущение жжения, похожее на приступы голода. Другие симптомы включают тошноту, рвоту или изжогу.
Панкреатит
Боль в животе, вызванная панкреатитом, представляющим собой воспаление поджелудочной железы, представляет собой сильную и острую боль, возникающую в верхней средней части живота, которая иногда может иррадиировать в спину или грудь. Вы также можете испытывать другие симптомы, такие как тошнота, рвота и лихорадка. Панкреатит может возникать как внезапный острый приступ или как хроническое состояние.
Дивертикулит
Дискомфорт в животе и болезненность в левой нижней части живота могут быть вызваны дивертикулитом. Это когда маленькие мешочки внутри толстой кишки инфицируются или воспаляются. Другие симптомы могут включать субфебрильную температуру, тошноту, рвоту или запор.

