Что такое ангионевротический отек. Какие бывают типы отека Квинке. Как проявляется ангионевротический отек. Чем опасен отек Квинке. Как диагностируют и лечат ангионевротический отек. Как предотвратить развитие отека Квинке.
Что такое ангионевротический отек
Ангионевротический отек (отек Квинке) — это остро развивающийся отек кожи, подкожной клетчатки и слизистых оболочек. Он характеризуется внезапным появлением ограниченных участков отека, чаще всего на лице, шее, конечностях или гениталиях.
Отек Квинке относится к аллергическим реакциям немедленного типа. Он возникает в результате повышенной проницаемости сосудов и выхода жидкой части крови в окружающие ткани.
Типы ангионевротического отека
Выделяют следующие основные типы ангионевротического отека:
- Аллергический — возникает как реакция на аллерген (пищевые продукты, лекарства, яд насекомых и др.)
- Наследственный — обусловлен генетическим дефектом и дефицитом белка С1-ингибитора
- Идиопатический — причина не установлена
- Приобретенный — связан с различными заболеваниями (аутоиммунные, онкологические и др.)
Симптомы ангионевротического отека
Основные симптомы отека Квинке включают:

- Внезапное появление отека на лице, губах, языке, гортани
- Отек кистей, стоп, половых органов
- Бледность и напряжение кожи в месте отека
- Чувство распирания и дискомфорта
- Зуд и жжение кожи отсутствуют
- При отеке гортани — осиплость голоса, затруднение дыхания
- При отеке желудочно-кишечного тракта — тошнота, рвота, боли в животе
Как долго длится отек Квинке?
Продолжительность ангионевротического отека может варьировать:
- Аллергический отек обычно проходит в течение 24-48 часов
- Наследственный отек может сохраняться до 5 дней
- Без лечения отек может держаться до недели
Чем опасен ангионевротический отек?
Отек Квинке может представлять угрозу для жизни в случае:
- Отека гортани и верхних дыхательных путей — риск удушья
- Отека языка — затруднение дыхания
- Отека головного мозга — неврологические нарушения
- Отека желудочно-кишечного тракта — сильные боли, кишечная непроходимость
Причины развития ангионевротического отека
Основные причины, вызывающие отек Квинке:
- Пищевые аллергены (орехи, рыба, яйца, молоко и др.)
- Лекарственные препараты (антибиотики, аспирин, ибупрофен и др.)
- Укусы насекомых (осы, пчелы)
- Генетический дефект (наследственный ангионевротический отек)
- Физические факторы (холод, давление, вибрация)
- Инфекции
- Стресс
Диагностика ангионевротического отека
Для диагностики отека Квинке проводят следующие исследования:
- Сбор анамнеза и осмотр
- Общий и биохимический анализ крови
- Определение уровня С1-ингибитора
- Аллергопробы
- Определение специфических IgE
- Генетическое тестирование при подозрении на наследственный отек
Лечение ангионевротического отека
Тактика лечения отека Квинке зависит от его типа и тяжести:
Неотложная помощь:
- Адреналин внутримышечно при тяжелых реакциях
- Антигистаминные препараты
- Глюкокортикостероиды
- Обеспечение проходимости дыхательных путей
Лечение аллергического отека:
- Устранение контакта с аллергеном
- Антигистаминные средства
- Кортикостероиды
Лечение наследственного отека:
- Концентрат C1-ингибитора
- Икатибант
- Транексамовая кислота
- Даназол
Профилактика ангионевротического отека
Для предотвращения развития отека Квинке рекомендуется:
- Исключить контакт с аллергенами
- Вести пищевой дневник
- Иметь при себе шприц с адреналином (при тяжелых реакциях в анамнезе)
- Регулярно наблюдаться у аллерголога
- Профилактический прием препаратов при наследственном отеке
Прогноз при ангионевротическом отеке
Прогноз при отеке Квинке зависит от локализации отека и своевременности оказания медицинской помощи:

- В большинстве случаев прогноз благоприятный при своевременном лечении
- Отек гортани и дыхательных путей может привести к летальному исходу без экстренной помощи
- При наследственном отеке возможны рецидивы, требующие постоянной терапии
Таким образом, ангионевротический отек — это потенциально опасное состояние, требующее быстрой диагностики и лечения. При появлении первых симптомов необходимо немедленно обратиться за медицинской помощью.
Отеки: что делать и как лечить
Отек — аномальное скопление в тканях организма жидкости, выделенной из мелких кровеносных сосудов. Это не самостоятельное заболевание или патологическое состояние, а следствие болезней, нарушений гормонального фона, приема некоторых лекарственных препаратов или продуктов питания. Эффективное лечение отеков требует установить первопричину и устранить ее.
Клиника MedEx предлагает записаться на прием к терапевту, а при необходимости — посетить профильного врача: кардиолога, уролога, дерматолога. У нас можно пройти все необходимые обследования без очереди — прием ведется по предварительной записи.
Причины
Избыточное скопление жидкости может быть вызвано уменьшением содержания белков в плазме крови, увеличением проницаемости сосудов, высоким артериальным давлением. Эти явления, в свою очередь, развиваются по разным причинам — из-за образования тромбов и других механических препятствий на пути кровотока, повреждения лимфатических сосудов и сердечной недостаточности: сердце не справляется с притоком венозной крови, что приводит к ее застою.
Причины отеков могут быть связаны с их локализацией. Например, если отекают ноги, это чаще всего объясняется:
- сердечной недостаточностью;
- нарушением лимфооттока из-за травм, операций и паразитарных заболеваний;
- хронической венозной недостаточностью и тромбозами вен нижних конечностей;
- инфекциями мягких тканей.
Генерализованные отеки, при которых отекают руки, ноги и другие части тела, могут объясняться:
- почечной и печеночной недостаточностью;
- врожденными и иммунодефицитными заболеваниями;
- тяжелыми отравлениями;
- артериальной гипертензией;
- бесконтрольным приемом лекарственных препаратов;
- хроническими заболеваниями желудочно-кишечного тракта;
- строгой безбелковой диетой.
Легкие отеки могут быть вызваны жарой, нарушением питьевого режима или гормональным дисбалансом. Они не доставляют значительного дискомфорта и проходят без какого-либо вмешательства. Лечение сильных отеков должно проходить под наблюдением врача — терапевта, кардиолога, дерматолога.
Лечение сильных отеков должно проходить под наблюдением врача — терапевта, кардиолога, дерматолога.
Если проблема возникает регулярно, не стоит ее игнорировать. Длительная отечность приводит к растяжению кожи, снижению эластичности сосудов, нарушениям кровообращения. Она может стать причиной развития язв, с трудом поддающихся лечению.
Виды
Отеки бывают воспалительными и невоспалительными.
Воспалительные отеки — те, которые развиваются на фоне воспалительного процесса. Характерные отличия — повышение температуры мягких тканей, болезненность, покраснение кожи. Для невоспалительных отеков эти симптомы не типичны.
Отеки бывают генерализованными и локализованными. Генерализованные — те, которые возникают сразу на нескольких участках: например, на лице, ногах, руках, включая пальцы, одновременно. Локализованные — возникают только на отдельных участках.
Отеки бывают односторонними и двусторонними. Симметричность важна при отеках нижних конечностей. Односторонние отеки чаще требуют хирургического вмешательства, чем двусторонние.
Сопутствующие симптомы
Симптомы, сопутствующие отекам, варьируются в зависимости от основного заболевания.
Отеки при болезни сердца или сердечно-сосудистых нарушениях отличаются медленным прогрессированием. Они могут развиваться на протяжении нескольких недель или месяцев. Отеки локализуются преимущественно на ногах и нижней части живота, к вечеру усиливаются. На ощупь они плотные и прохладные, как и вся поверхность кожи, а при надавливании оставляют ямку. Отеки и боль в сердце возникают даже при небольшой физической нагрузке, сопровождаются одышкой, тахикардией и хрипами в легких.
При венозной недостаточности опухают и отекают ноги, причем отеки тоже усиливаются к вечеру. Голени утолщаются, причем утолщение может быть асимметричным. Дополнительные симптомы — чувство тяжести в ногах, усталость, появление усиленного сосудистого рисунка и «звездочек». На поздних стадиях образуются трофические язвы, кожа истончается, краснеет и шелушится.
Отеки при болезнях легких сопровождаются такими симптомами:
- одышка;
- кашель с кровянистой мокротой;
- чувство стеснения в груди;
- ацидоз и гипоксия.
При заболеваниях почек отеки развиваются быстро, локализуются в нижних конечностях и на лице, возле глаз, на брюшной стенке. Если сменить положение тела, жидкость также смещается. Поверхность кожи на отечном участке — бледная и мягкая.
Отеки при болезнях печени сопровождаются расширением геморроидальных вен, симптомами печеночной недостаточности и кровотечением из пищевода.При артритах они локализованы в области воспаленного сустава и прилегающих мягких тканях.
Аллергические отеки чаще всего локализованы — например, отекают пальцы при прямом контакте с аллергеном. Нередко наблюдается отек лица при использовании некачественных косметических средств, стирального порошка (при ручной стирке) и проч. Характерные симптомы — зуд, сыпь, реже — приступы затрудненного дыхания.
Диагностика
Диагностика начинается с консультации и осмотра. Врач подробно расспрашивает, когда именно появились отеки и что могло стать провоцирующим фактором — незнакомая пища, прием лекарственных препаратов, острое или хроническое заболевание.
Для уточнения причины появления отеков делают дополнительные исследования (по показаниям):
- общий анализ мочи;
- копрограмму;
- общий и биохимический анализы крови;
- коагулограмму;
- ЭКГ и ЭХО-КГ;
- суточное мониторирование АД;
- рентгенографию грудной клетки;
- УЗИ печени и почек;
- УЗИ сосудов нижних конечностей.
Комплекс диагностических мероприятий подбирается индивидуально, с учетом результатов сбора анамнеза и сопутствующей симптоматики.
Лечение
Лечение отеков базируется на избавлении от первопричины патологического симптома. Если он вызван сердечной недостаточностью, подбирают комплексную терапию. Она работает в нескольких направлениях — стабилизирует уровень артериального давления, предотвращает прогрессивное снижение функции сердца, защищает почки и выводит избыток жидкости из организма. Медикаментозную терапию дополняют диетой с ограниченным содержанием поваренной соли, отказом от злоупотребления алкоголем и табаком, коррекцией образа жизни.
Если у пациента выявлена недостаточность вен нижних конечностей, из-за чего появляются отеки ног, лечение включает прием лекарственных препаратов, ношение компрессионного трикотажа, предотвращающего застой крови, и методы физиотерапии. При серьезном поражении сосудов применяются хирургические методы.
Если отеки возникли из-за заболевания почек, врач подбирает препараты, которые помогают вывести избыток жидкости, а также избавиться от основной болезни. Терапия может включать прием противовоспалительных гормональных, антибактериальных и других препаратов.
Отеки, вызванные инфекционно-воспалительными процессами, лечат при помощи мазей и компрессов. Действие препаратов направлено на уменьшение воспаления и выраженности патологического симптома, устранение боли и раздражения. При серьезной отечности может понадобиться прием антибактериальных и противовоспалительных препаратов, при нагноительных процессах — хирургическое вмешательство.
Аллергические отеки, сопровождающиеся затруднением дыхания, требуют оказания первой медицинской помощи. До приезда врача необходимо принять противогистаминное средство, при тяжелом состоянии — дексаметазон или преднизолон. Если нет возможности гарантированно устранить источник аллергии, врач подберет ингалятор с препаратом, который можно принимать при приступах удушья.
До приезда врача необходимо принять противогистаминное средство, при тяжелом состоянии — дексаметазон или преднизолон. Если нет возможности гарантированно устранить источник аллергии, врач подберет ингалятор с препаратом, который можно принимать при приступах удушья.
Профилактика
Если сильно беспокоят отеки, стоит обратиться к врачу. Он поможет разобраться с причиной, определить уровень рисков и подобрать оптимальный вариант терапии.
Если отеки возникают лишь изредка — в жару, после обильного потребления жидкостей или в определенные дни менструального цикла, можно проводить профилактику:
- Ограничить потребление соли, чтобы не вызвать задержку жидкости.
- Не находиться долгое время в одном и том же положении — как сидя, так и стоя. Это может приводить к нарушению кровообращения в нижних конечностях, особенно если вы приняли неудобную позу. Старайтесь немного двигаться хотя бы раз в 30-60 минут — пройтись, присесть, размять ноги.
- Носить удобную обувь по размеру, особенно в жару.
 Не использовать компрессионный трикотаж без предварительной консультации специалиста — есть риск ухудшить состояние.
Не использовать компрессионный трикотаж без предварительной консультации специалиста — есть риск ухудшить состояние.
Не стоит заниматься самолечением сильных отеков, принимать без обращения к врачу мочегонные препараты. Если лекарства назначил специалист, необходимо корректировать диету: чтобы восполнить дефицит калия в организме, добавьте в рацион риск, изюм, курагу. Недостаток этого микроэлемента может привести к нарушениям сердечного ритма, мышечной слабости, судорогам.
Записаться на лечение сильных отеков в Москве
Клиника MedEx — многопрофильный медицинский центр, в котором можно точно установить причину появления отека. Комплекс лабораторных и инструментальных исследований поможет установить и вылечить причину скопления жидкости, предотвратить рецидивы. Запись — по телефону или через личный кабинет на сайте.
цены, записаться на платный прием в «СМ-Клиника»
Взрослые врачи Детские врачи Цены Услуги Заболевания Вызов врача на дом
Записаться онлайн Заказать звонок
Каждый день о вашем здоровье заботится
32
врача-аллерголога
среди них:
5
Кандидатов
медицинских наук
5
Врачей
высшей категории
2
Доктора
медицинских наук
2
Профессора
медицины
Первичный прием:
Повторный прием:
Смотреть все цены
Ведущие специалисты
Горбунова
Елена Евгеньевна
Врач аллерголог-иммунолог
Стаж:
37
лет
Отзывы:
42
м. Войковская
Войковская
м. Балтийская
Записаться онлайн
Марченко
Татьяна Михайловна
Врач-пульмонолог, врач аллерголог-иммунолог, врач-терапевт, врач I категории
Стаж:
20
лет
Отзывы:
20
м. Текстильщики
Записаться онлайн
Пискун
Анна Михайловна
Врач аллерголог-иммунолог
Стаж:
24
года
Отзывы:
13
м. Белорусская
Записаться онлайн
Смирнова
Ангелина Андреевна
Врач аллерголог-иммунолог
Стаж:
9
лет
Отзывы:
4
м. Курская
Записаться онлайн
Широхова
Наталья Михайловна
Врач-пульмонолог, врач-терапевт, врач аллерголог-иммунолог, к. м.н.
м.н.
Стаж:
20
лет
Отзывы:
39
м. Курская
м. ВДНХ
Записаться онлайн
Все врачи
Врачи-аллергологи «СМ-Клиника» проводят аллергодиагностику, а также лечение и профилактику аллергических заболеваний с применением современных эффективных методик. В «СМ-Клиника» используется комплексный подход, что обеспечивает достижение максимального терапевтического эффекта.
Аллерген-специфическая иммунотерапия (АСИТ)
Аллергодиагностика Аллергопробы Анализ крови на аллергены Анализ на бытовые аллергены Анализ на иммуноглобулин Календарь цветения Кожные пробы Тестирование на неинфекционные аллергены Эозинофильный катионный белок (ECP)
Лечение лекарственной аллергии
Лечение токсидермии
Профилактика аллергии
Вызов аллерголога на дом
Если у вас по каким-либо причинам нет возможности посетить нашу клинику, вы можете вызвать врача на дом. Также возможно проведение диагностики на дому и вызов медсестры для забора анализов.
Также возможно проведение диагностики на дому и вызов медсестры для забора анализов.
Подробнее
Почему «СМ-Клиника»?
1
Лечение в соответствии с мировыми клиническими рекомендациями
2
Комплексная оценка заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
>
Что мы лечим
Аллергия – это особая чувствительность организма к аллергену (какому-либо веществу или фактору окружающей среды). Иммунная реакция в виде зудящих высыпаний на коже, бронхоспазма, слезотечения, отеков называется аллергической реакцией.
Аллергические заболевания имеют различные симптомы, которые определяются типом аллергена и индивидуальными особенностями реакции иммунной системы.
Исчерпывающие консультации аллерголога по всем интересующим пациента вопросам проводятся ведущими специалистами «СМ-Клиника» ежедневно, даже в выходные и праздничные дни.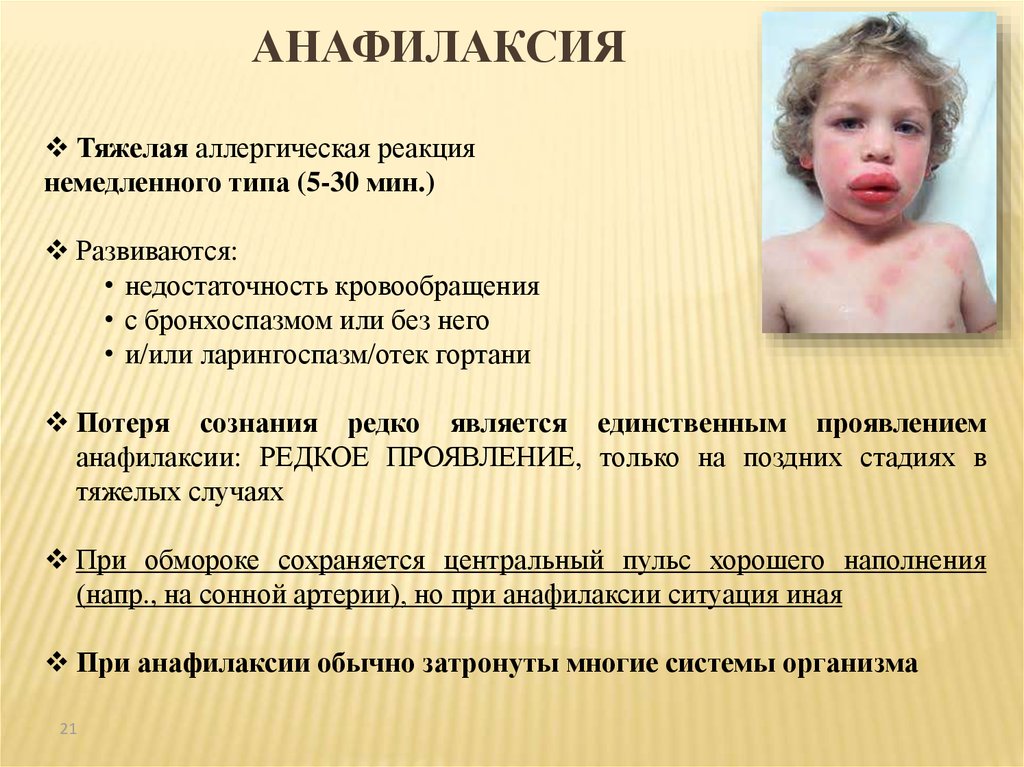
А
Аллергический дерматитАллергический конъюнктивит Аллергический насморк Аллергический ринитАллергияАтопический дерматит
Б
Бронхиальная астма
Д
Дерматит
И
Инсектная аллергия (на укусы насекомых)
К
КонъюнктивитКрапивница
Л
Лекарственная аллергия
Н
Нейродермит
О
Отек Квинке
П
Пищевая аллергияПоллиноз
Р
Ринит вазомоторный
С
Сенная лихорадка
Цены на основные услуги аллерголога «СМ-Клиника» (Москва)
Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный | 2 200 руб |
Прием (осмотр, консультация) врача-аллерголога-иммунолога, ведущего специалиста первичный | 2 900 руб |
Прием (осмотр, консультация) врача-аллерголога-иммунолога повторный | 1 900 руб |
Прием (осмотр, консультация) врача-аллерголога-иммунолога, ведущего специалиста повторный | 2 700 руб |
Консультация аллерголога-иммунолога, кандидата медицинских наук | 2 900 руб |
Консультация аллерголога-иммунолога, доктора медицинских наук | 4 500 руб |
Консультация профессора | 4 550 руб |
Выезд врача-аллерголога на дом | от 6 000 руб |
Консультация (интерпретация) с анализами и обследованиями сторонних организаций | 2 350 руб |
Консультация (интерпретация) с анализами и обследованиями сторонних организаций ведущего специалиста | 3 100 руб |
Консультация (интерпретация) с анализами и обследованиями сторонних организаций, к. | 3 100 руб |
Консультация (интерпретация) с анализами и обследованиями сторонних организаций, д.м.н. | 4 500 руб |
Постановка кожных аллергопроб (1 аллерген) | 450 руб |
Постановка кожных аллергопроб (от 10 до 25 аллергенов) | 4 200 руб |
Постановка кожных аллергопроб (от 5 до 10 аллергенов) | 2 600 руб |
Исследование функции внешнего дыхания (ФВД) | 1 600 руб |
Исследование функции внешнего дыхания (ФВД) с медикаментозными пробами | 2 500 руб |
Аллерген-специфическая иммунотерапия 1 месяц, поддерживающий курс (прием врача аллергологаиммунолога, наблюдение в ходе проведения АСИТ), без стоимости лекарственного препарата | 8 400 руб |
Аллерген-специфическая иммунотерапия 1 месяц, начальный курс (прием врача аллергологаиммунолога, наблюдение в ходе проведения АСИТ), без стоимости лекарственного препарата | 10 500 руб |
Проведение курса неспецифической гипосенсибилизации | 7 350 руб |
Наблюдение врачом аллергологом-иммунологом пациента, получающего курс лечения АСИТ (1 месяц) | 6 000 руб |
Обследование для АСИТ (лабораторная диагностика) | 4 100 руб |
* Администрация клиники принимает все меры по своевременному обновлению размещенного на сайте прайс-листа, однако во избежание возможных недоразумений, советуем уточнять стоимость услуг в регистратуре или в контакт-центре по телефону +7 (495) 292-39-72. Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
Размещенный прайс не является офертой. Медицинские услуги оказываются на основании договора.
Хотите, мы Вам перезвоним?
Оставьте заявку и мы подробно ответим на все Ваши вопросы!
Имя
Телефон *
Поводы обращения к врачу-аллергологу
- постоянное или периодическое слезотечение;
- заложенность носа;
- выделения из носа;
- затяжной кашель;
- зуд и покраснение глаз;
- резь в глазах;
- зуд кожи;
- воспаления, отеки, высыпания на коже;
- периодическая одышка;
- затрудненное дыхание;
- сезонный насморк.
При первичном обращении в «СМ-Клиника» проводятся общеклинические исследования крови и мочи для оценки состояния организма в целом. При необходимости назначаются специальные исследования:
Кожное аллергологическое тестирование с помощью прик-теста.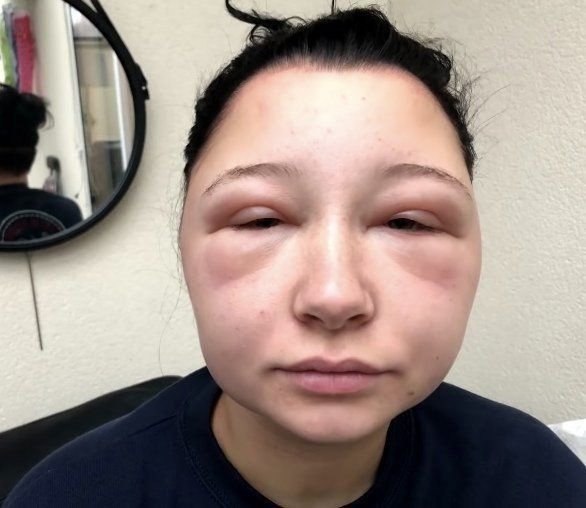
В процессе диагностирования кожа пациента прокалывается прик-ланцетом через каплю раствора того или иного аллергена на глубину не более 1 мм. Тесты позволяют врачу-аллергологу уже через 15-20 минут точно определить вещество-аллерген, вызвавшее заболевание, а также степень чувствительности организма к другим группам аллергенов.
Определение общих и специфических иммуноглобулинов Е (Ig E) в сыворотке крови.
В ходе процедуры определяется концентрация иммуноглобулина Е (IgE) в крови пациента, повышенное содержание которого свидетельствует о выработке организмом антител. Данный способ дает врачу возможность исследовать кровь более чем на 100 причиннозначимых аллергенов.
Диагностика лекарственной аллергии по анализу крови.
Позволяет выявить причинно-следственную связь между аллергическими реакциями и приемом лекарственных препаратов. В процессе исследования оценивается влияние на организм пациента наиболее часто принимаемых и порой жизненно необходимых лекарств: антибиотиков, обезболивающих и противовоспалительных препаратов, антикоагулянтов.
Оценка функции внешнего дыхания.
Дает возможность диагностировать наличие и степень бронхообструкции (нарушение дыхательной функции) при бронхиальной астме или обструктивном бронхите.
В процессе лечения аллергических заболеваний в «СМ-Клиника» используются самые прогрессивные на сегодняшний день методики, среди которых:
- элиминация аллергенов, заключающаяся в минимизации влияния причиннозначимых аллергенов на организм пациента. В «СМ-Клиника» используются наиболее эффективные способы элиминации, в числе которых подбор индивидуальной гипоаллергенной диеты и обучение пациента правилам гипоаллергенного быта;
- лекарственная терапия проводится в «СМ-Клиника» с применением современных высокоэффективных антигистаминных препаратов и других медикаментов местного и общего действия;
- аллерген-специфическая иммунотерапия (АСИТ) подразумевает введение в организм сверхмалых доз причиннозначимых аллергенов в виде подкожных инъекций или подъязычных капель;
- физиотерапевтические методы лечения: ингаляционная терапия для купирования обострения бронхиальной астмы и электрофорез (метод электролечения, при котором лекарственные вещества направленно поступают в организм под действием слабых импульсов электрического тока).
 Оптимальную схему лечения подбирает высококвалифицированный врач-физиотерапевт.
Оптимальную схему лечения подбирает высококвалифицированный врач-физиотерапевт.
Записаться на прием аллерголога в «СМ-Клиника» можно, позвонив по телефону в Москве +7 (495) 292-39-72 или заполнив форму обратной связи на нашем сайте. Наши врачи работают в будние, выходные и праздничные дни. Кроме этого, вы можете вызвать аллерголога на дом в удобное для вас время.
Профилактика обострений и уменьшение выраженности симптомов аллергии в «СМ-Клиника» заключаются в предписании пациентам соблюдения правил гипоаллергенного быта, диеты и исключении из обихода факторов и предметов, являющихся источниками причиннозначимых аллергенов.
Важную роль на этом этапе играет профилактика простудных заболеваний и удаление очагов хронических инфекций, способных усугубить тяжесть проявлений аллергии.
Для профилактики аллергии на пыльцу растений врачи-аллергологи «СМ-Клиника» проводят неспецифическую гипосенсибилизацию — пациенту вводят специальные лекарственные препараты за несколько дней/недель до начала цветения растений, что позволяет до минимума снизить остроту аллергической реакции на пыльцу, тополиный пух и т. п.
п.
Если вы наблюдаете у себя симптомы аллергического заболевания, но чувствуете, что состояние вашего здоровья не позволяет посетить клинику, то оставайтесь дома, чтобы предотвратить осложнения. На любой стадии болезни лучше всего позвонить в «СМ-Клиника» по телефону +7 (495) 292-39-72 с 09:00 до 19:00. Аллерголог на дом приедет в этот же день и окажет помощь на самом высоком уровне. Вызовы, принятые с 19:00 до 22:00, обслуживаются на следующий день. Выезд аллерголога производится по всей Москве в пределах МКАД, а также в ближнее Подмосковье. Позвоните в «СМ-Клиника», и мы незамедлительно придем вам на помощь.
Вызов врача-аллерголога на дом — это удобство, существенная экономия времени и привычная комфортная обстановка.
Вызвав аллерголога на дом, вы сможете получить профессиональную консультацию по любому вопросу, касающемуся аллергических заболеваний и их профилактики. Врачи-аллергологи медицинского холдинга «СМ-Клиника» оказывают на дому широкий спектр качественных медицинских услуг в течение всего рабочего дня. Вместе с врачом может выехать медицинская сестра для забора анализов и проведения процедур на дому. В обязательном порядке по результатам проведения осмотра каждому пациенту выдается медицинское заключение.
Вместе с врачом может выехать медицинская сестра для забора анализов и проведения процедур на дому. В обязательном порядке по результатам проведения осмотра каждому пациенту выдается медицинское заключение.
Подробнее
Врачи-аллергологи, ведущие прием в «СМ-Клиника»
Все врачи
м. ВДНХ
м. Белорусская
м. Молодёжная
м. Текстильщики
м. Курская
м. Севастопольская
м. Чертановская
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
Все врачи
Загрузка
Записаться на прием к аллергологу
поля, отмеченные*, необходимы к заполнению
Имя
Телефон *
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Запись через сайт является предварительной.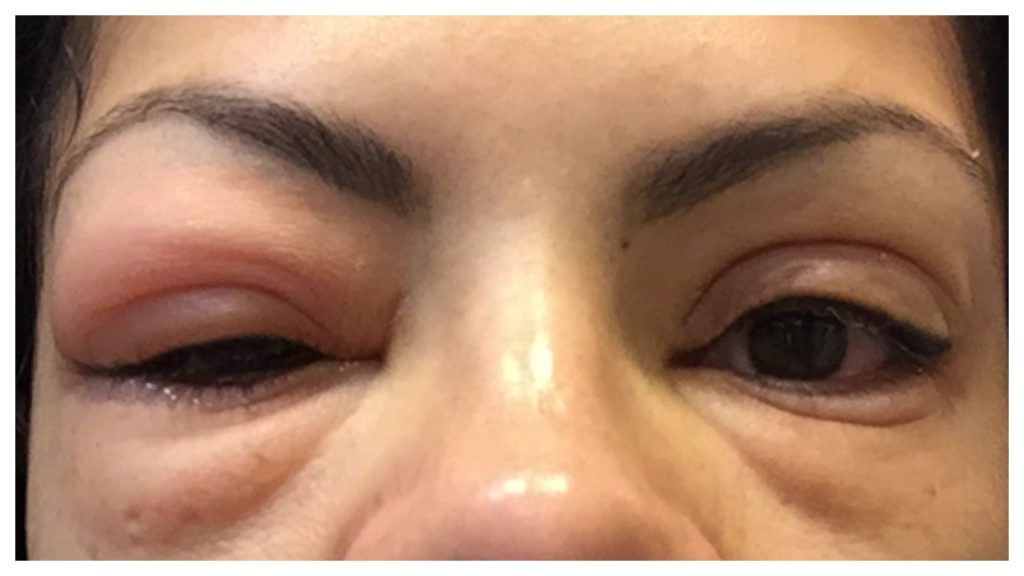 Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Статьи по теме
Пищевая аллергия
Ранняя диагностика заболеваний: как, кому и зачем?
Весна без аллергии
Аллергический ринит — проблема четверти человечества
Все статьи по теме
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Ангионевротический отек: лечение, типы и симптомы
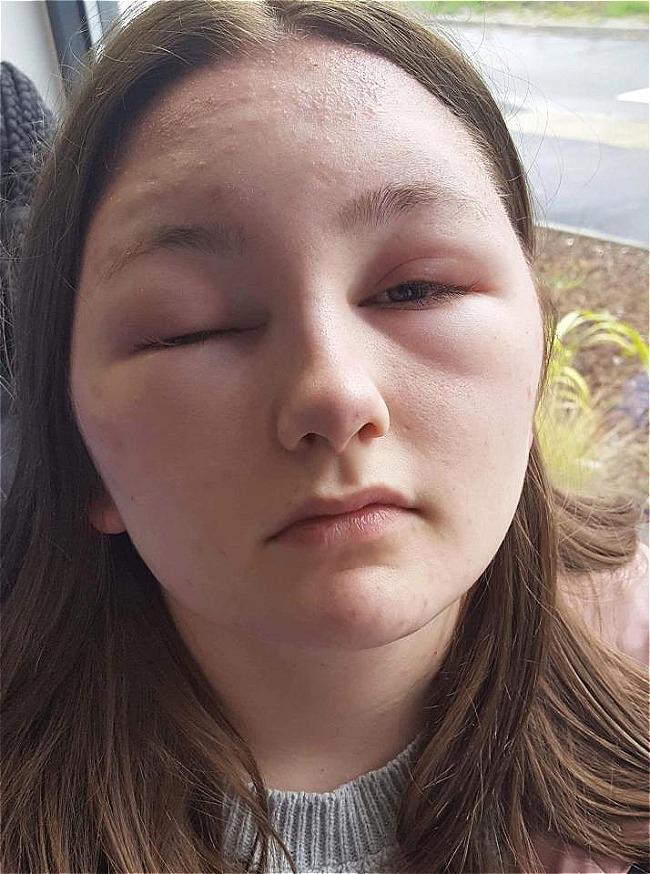
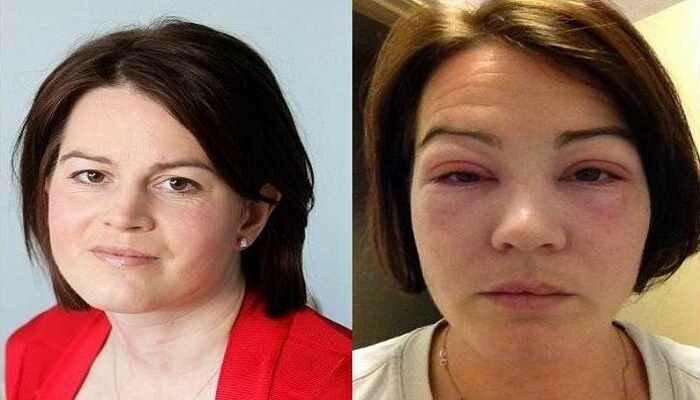
Ангионевротический отек — это быстрый отек или припухлость области под кожей или слизистой оболочкой. Обычно это аллергическая реакция, но она также может быть наследственной.
Отек возникает из-за скопления жидкости. Он имеет тенденцию поражать участки с рыхлыми участками ткани, особенно лицо и горло, а также конечности и гениталии.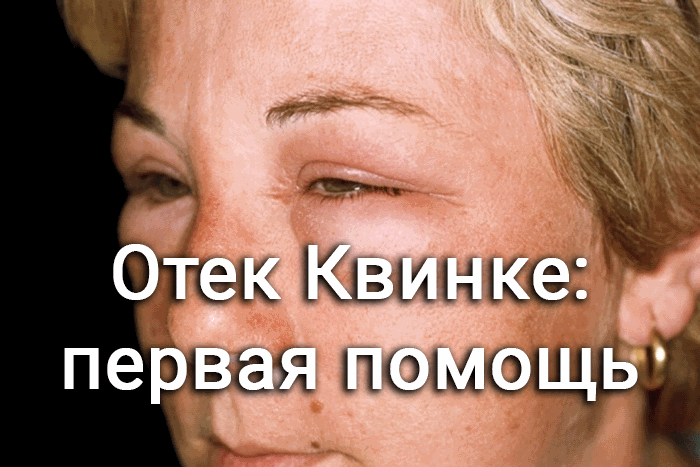
Это может привести к летальному исходу: в период с 1979 по 2010 год зарегистрировано 5768 смертей в результате ангионевротического отека.
Ангионевротический отек — это опухоль под кожей, похожая на крапивницу или крапивницу.
Однако крапивница поражает только верхний слой дермы или верхний слой кожи. Ангионевротический отек поражает более глубокие слои, включая дерму, подкожную клетчатку, слизистую оболочку и подслизистые ткани.
Нередко одновременно возникают крапивница и ангионевротический отек.
Лечение ангионевротического отека зависит от причины, но наиболее важным действием является обеспечение свободного прохода дыхательных путей. Это означает, что в экстренной ситуации в целях безопасности может быть установлена дыхательная трубка.
Аллергическую реакцию можно лечить адреналином, который является лекарством в EpiPen. Другие лекарства включают антигистаминные препараты и кортикостероиды.
Если причина наследственная, пациент может получать специализированные лекарства, концентрат ингибитора С1, недостающий белок или свежезамороженную плазму.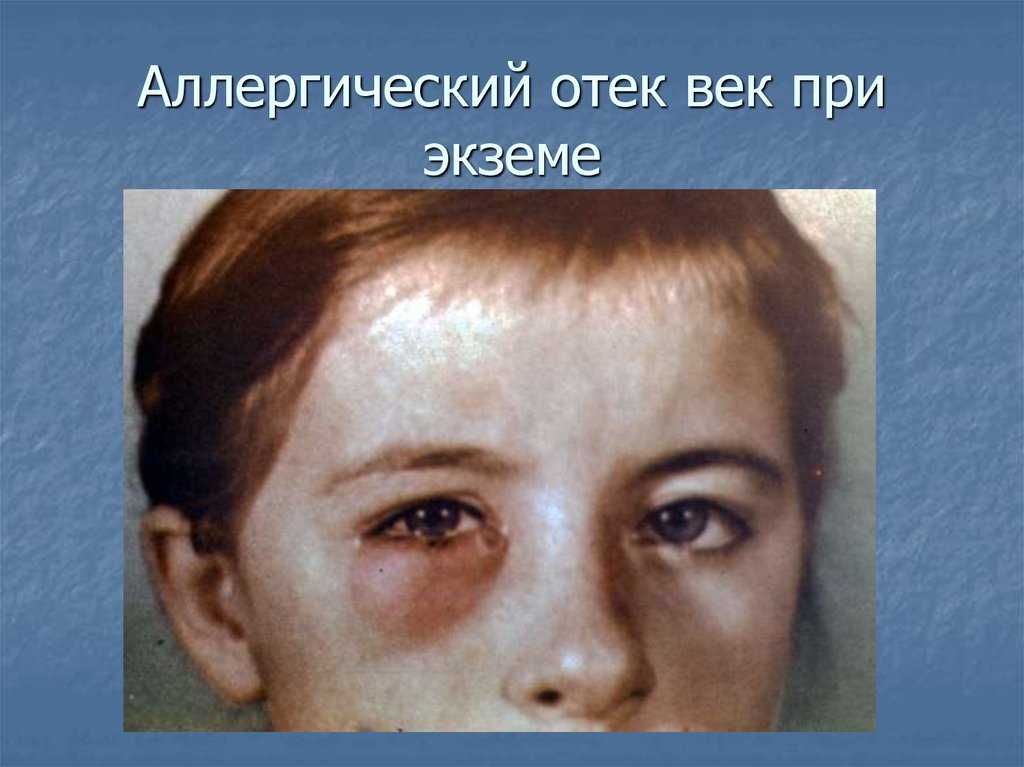
При необходимости выявление аллергена, вызывающего ангионевротический отек, и предотвращение его использования является ключом к предотвращению возникновения этого состояния.
Причина ангионевротического отека зависит от его типа следующим образом:
- Укусы насекомых, контакт с латексом и некоторые лекарства, такие как пенициллин или аспирин, могут вызвать аллергический ангионевротический отек.
- Некоторые лекарства, такие как ингибиторы ангиотензинпревращающего фермента (АПФ), могут вызывать медикаментозный ангионевротический отек.
- Ген, обусловливающий склонность к низкому уровню определенного белка в крови, может передаваться по наследству. Это, в свою очередь, может привести к ангионевротическому отеку.
Другие триггеры эпизодов включают беременность, прием противозачаточных таблеток, инфекцию или травму. Пациентов обычно эффективно лечат медикаментозно. Эпизоды могут быть тяжелыми и требуют госпитализации.
У некоторых людей причина ангионевротического отека может быть не установлена.
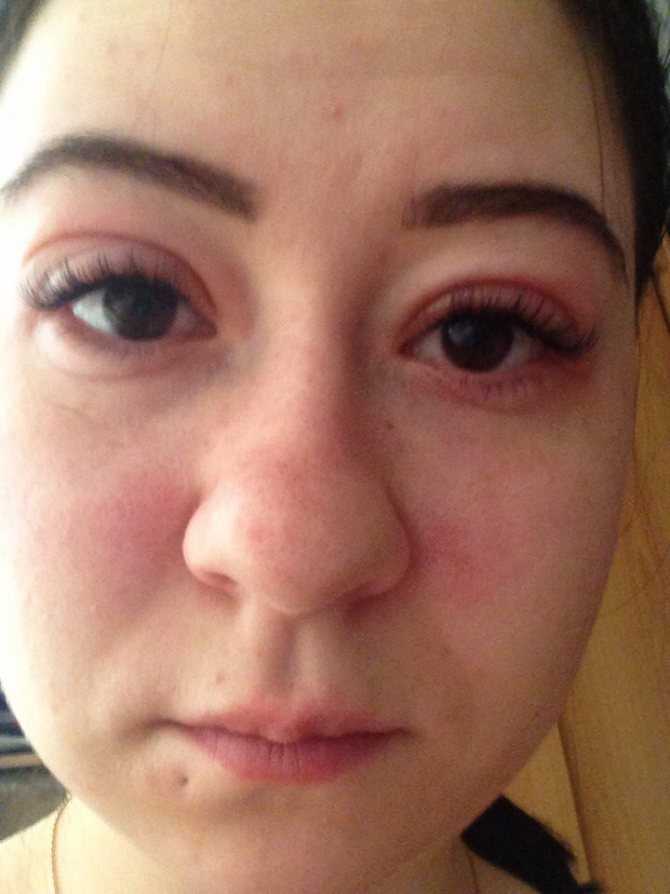
Поделиться на Pinterest Может развиться крапивница или крапивница. Это может вызвать зуд и дискомфорт.
Глубокий отек кожи может поражать руки, половые органы, ступни, слизистую оболочку горла и кишечника, а также лицо.
Признаки и симптомы имеют тенденцию появляться внезапно и быстро. Они могут сохраняться до 3 дней. Если развивается крапивница, она может быть зудящей.
В некоторых случаях опухшие участки могут быть горячими и, возможно, болезненными.
Также может быть нарушено зрение.
При поражении слизистой оболочки горла и дыхательных путей может возникнуть бронхоспазм. Могут быть проблемы с дыханием.
В тяжелых случаях может возникнуть анафилактический шок, опасный для жизни.
Неотложная медицинская помощь будет необходима, если у человека:
- внезапно разовьются симптомы ангионевротического отека, как при аллергической реакции
- внезапно возникнут или ухудшатся проблемы с дыханием
- чувствует слабость или головокружение, или если он теряет сознание или падает в обморок
Если человек знает, что у него аллергия, у него может быть автоинъектор, такой как EpiPen. Они могут использовать это в ожидании медицинской помощи.
Они могут использовать это в ожидании медицинской помощи.
Существует четыре основных вида ангионевротического отека: аллергический, идиопатический, лекарственный и наследственный.
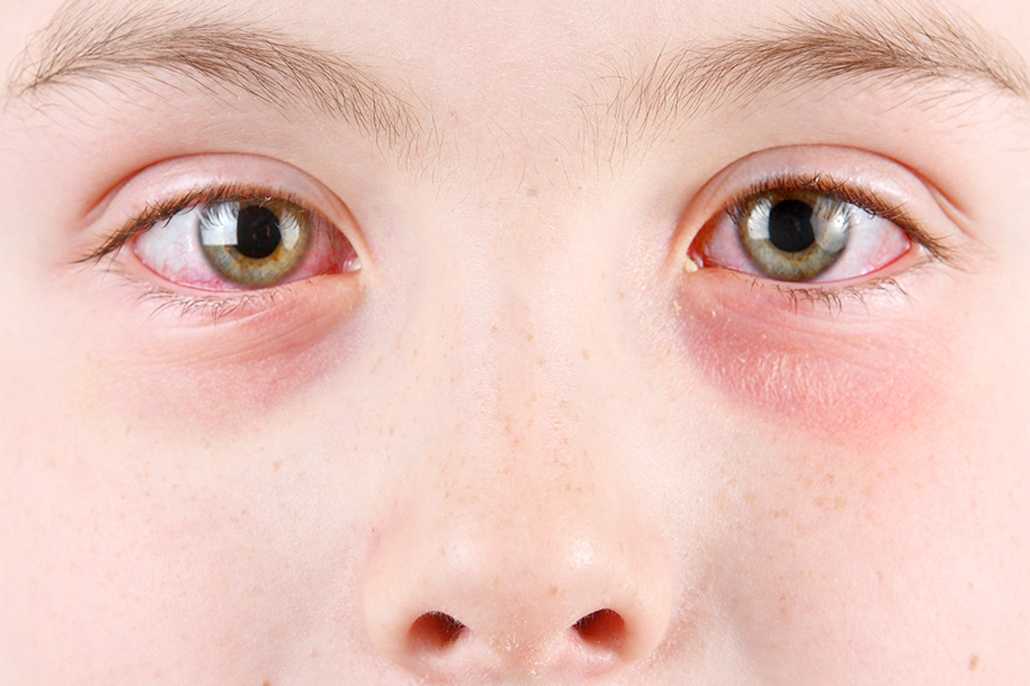
Аллергический ангионевротический отекЭто наиболее распространенный тип, которым обычно страдают люди с аллергией на определенные продукты питания, лекарства, яд, пыльцу или перхоть животных.
В серьезных случаях может возникнуть тяжелая аллергическая реакция, известная как анафилаксия. Горло может отекать, из-за чего пациенту становится трудно дышать. Артериальное давление может резко упасть. Это неотложная медицинская помощь.
Этот тип ангионевротического отека не является хроническим или длительным. Как только человек определит, какой предмет вызывает аллергическую реакцию, он сможет его избежать.
Лекарственный ангионевротический отек Некоторые лекарства могут вызывать ангионевротический отек. К ним относятся ингибиторы ангиотензинпревращающего фермента (АПФ), средства для лечения гипертонии или высокого кровяного давления.
Согласно руководствам Merck , 30 процентов случаев ангионевротического отека, которые наблюдаются в отделении неотложной помощи, связаны с использованием ингибиторов АПФ.
Если ангионевротический отек вызван применением ингибитора АПФ, поставщик медицинских услуг может назначить другой тип лекарства от кровяного давления.
Другим распространенным типом лекарств, которые могут вызывать ангионевротический отек, являются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или аспирин. Это обычные обезболивающие.
Идиопатический ангионевротический отекЕсли заболевание является идиопатическим, причина его неясна. В этом случае врач может быть не в состоянии определить конкретную причину ангионевротического отека после рассмотрения всех обычных причин.
Наследственный ангионевротический отек Некоторые виды ангионевротического отека передаются по наследству. Это означает, что у нескольких человек в семье могут быть симптомы.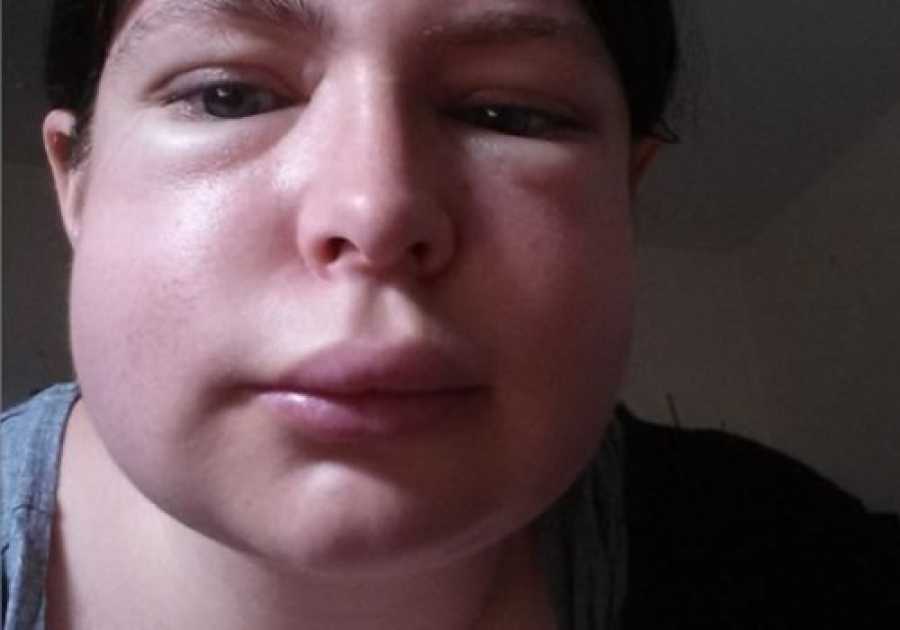
В случае наследственного ангионевротического отека возникает проблема с белком-ингибитором С1. У пациента будет низкий уровень в крови ингибитора протеина C1-эстеразы (белок C1-1NH).
При этом типе ангионевротического отека эпизоды ангионевротического отека появляются и исчезают с течением времени.
Поделиться на PinterestЯзык и дыхательные пути могут опухать, что приводит к проблемам с дыханием, которые могут быть опасными для жизни.
Обычно врач может поставить четкий диагноз типа ангионевротического отека на основании появления симптомов, описания того, что могло их спровоцировать, а также изучения семейного и медицинского анамнеза.
Они также проверят, принимает ли человек какие-либо лекарства, вызывающие ангионевротический отек, такие как ингибиторы АПФ.
Например, контакт с обычным аллергеном до возникновения ангионевротического отека означает, что аллергический ангионевротический отек вероятен. Наличие крапивницы также укажет на этот тип.
В качестве альтернативы семейный анамнез ангионевротического отека может свидетельствовать о наследственности проявления ангионевротического отека.
Человек с ангионевротическим отеком может быть направлен на дополнительные анализы для подтверждения типа. Они могут включать:
- кожный прик-тест для подтверждения связи с возможной аллергией, при котором в кожу вводят очень небольшое количество подозреваемого аллергена
- анализ крови для проверки реакции иммунной системы на определенный аллерген горло и дыхательные пути.
Состояние обычно легкое, но если оно быстро прогрессирует или поражает горло, может вызвать удушье. Это приведет к следующим признакам:
- внезапные или быстро нарастающие проблемы с дыханием
- обморок или головокружение
- потеря сознания
Это неотложная медицинская помощь. Немедленно позвоните по номеру 911, если заметите эти признаки.
Ангионевротический отек: лечение, типы и симптомы
Ангионевротический отек — это быстрый отек или припухлость области под кожей или слизистой оболочкой.
 Обычно это аллергическая реакция, но она также может быть наследственной.
Обычно это аллергическая реакция, но она также может быть наследственной.Отек возникает из-за скопления жидкости. Он имеет тенденцию поражать участки с рыхлыми участками ткани, особенно лицо и горло, а также конечности и гениталии.
Может привести к летальному исходу: в период с 1979 по 2010 год в результате ангионевротического отека зарегистрировано 5768 смертей.
Однако крапивница поражает только верхний слой дермы или верхний слой кожи. Ангионевротический отек поражает более глубокие слои, включая дерму, подкожную клетчатку, слизистую оболочку и подслизистые ткани.
Нередко одновременно возникают крапивница и ангионевротический отек.
Лечение ангионевротического отека зависит от причины, но наиболее важным действием является обеспечение свободного прохода дыхательных путей. Это означает, что в экстренной ситуации в целях безопасности может быть установлена дыхательная трубка.
Аллергическую реакцию можно лечить адреналином, который входит в состав препарата EpiPen.
 Другие лекарства включают антигистаминные препараты и кортикостероиды.
Другие лекарства включают антигистаминные препараты и кортикостероиды.Если причина наследственная, пациент может получать специализированные лекарства, концентрат ингибитора С1, недостающий белок или свежезамороженную плазму.
При необходимости выявление аллергена, вызывающего ангионевротический отек, и предотвращение его использования является ключом к предотвращению возникновения этого состояния.
Причина ангионевротического отека зависит от его типа следующим образом:
- Укусы насекомых, контакт с латексом и некоторые лекарства, такие как пенициллин или аспирин, могут вызвать аллергический ангионевротический отек.
- Некоторые лекарства, такие как ингибиторы ангиотензинпревращающего фермента (АПФ), могут вызывать медикаментозный ангионевротический отек.
- Ген, обусловливающий склонность к низкому уровню определенного белка в крови, может передаваться по наследству. Это, в свою очередь, может привести к ангионевротическому отеку.

Другие триггеры эпизодов включают беременность, прием противозачаточных таблеток, инфекцию или травму. Пациентов обычно эффективно лечат медикаментозно. Эпизоды могут быть тяжелыми и требуют госпитализации.
У некоторых людей с ангионевротическим отеком причина может быть не установлена.
Поделиться на Pinterest Может развиться крапивница или крапивница. Это может вызвать зуд и дискомфорт.
Глубокий отек кожи может поражать руки, половые органы, ступни, слизистую оболочку горла и кишечника, а также лицо.
Признаки и симптомы имеют тенденцию появляться внезапно и быстро. Они могут сохраняться до 3 дней. Если развивается крапивница, она может быть зудящей.
В некоторых случаях опухшие участки могут быть горячими и, возможно, болезненными.
Также может быть нарушено зрение.
При поражении слизистой оболочки горла и дыхательных путей может возникнуть бронхоспазм. Могут быть проблемы с дыханием.
В тяжелых случаях может возникнуть анафилактический шок, опасный для жизни.
Неотложная медицинская помощь потребуется, если человек:
- внезапно появляются симптомы ангионевротического отека, как при аллергической реакции
- возникают внезапные или ухудшающиеся проблемы с дыханием
- чувствует слабость или головокружение, или если он теряет сознание или теряет сознание
Если человек знает, что у него аллергия, у них может быть автоинъектор, такой как EpiPen. Они могут использовать это в ожидании медицинской помощи.
Существует четыре основных вида ангионевротического отека: аллергический, идиопатический, лекарственный и наследственный.
Аллергический ангионевротический отекЭто наиболее распространенный тип, которым обычно страдают люди с аллергией на определенные продукты питания, лекарства, яд, пыльцу или перхоть животных.
В серьезных случаях может возникнуть тяжелая аллергическая реакция, известная как анафилаксия. Горло может отекать, из-за чего пациенту становится трудно дышать.
 Артериальное давление может резко упасть. Это неотложная медицинская помощь.
Артериальное давление может резко упасть. Это неотложная медицинская помощь.Этот тип ангионевротического отека не является хроническим или длительным. Как только человек определит, какой предмет вызывает аллергическую реакцию, он сможет его избежать.
Медикаментозный ангионевротический отекНекоторые лекарства могут вызывать ангионевротический отек. К ним относятся ингибиторы ангиотензинпревращающего фермента (АПФ), средства для лечения гипертонии или высокого кровяного давления.
Согласно руководствам Merck , 30 процентов случаев ангионевротического отека, наблюдаемых в отделении неотложной помощи, связаны с применением ингибиторов АПФ.
Если ангионевротический отек вызван применением ингибитора АПФ, поставщик медицинских услуг может назначить другой тип лекарства от кровяного давления.
Другим распространенным типом лекарств, которые могут вызывать ангионевротический отек, являются нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или аспирин.
Идиопатический ангионевротический отек Это обычные обезболивающие.
Это обычные обезболивающие.Если заболевание является идиопатическим, причина неясна. В этом случае врач может быть не в состоянии определить конкретную причину ангионевротического отека после рассмотрения всех обычных причин.
Наследственный ангионевротический отекНекоторые виды ангионевротического отека передаются по наследству. Это означает, что у нескольких человек в семье могут быть симптомы.
В случае наследственного ангионевротического отека возникает проблема с белком-ингибитором С1. У пациента будет низкий уровень в крови ингибитора протеина C1-эстеразы (белок C1-1NH).
При этом типе ангионевротического отека эпизоды ангионевротического отека появляются и исчезают с течением времени.
Поделиться на PinterestЯзык и дыхательные пути могут опухать, что приводит к проблемам с дыханием, которые могут быть опасными для жизни.
Обычно врач может поставить четкий диагноз типа ангионевротического отека на основании появления симптомов, описания того, что могло их спровоцировать, а также изучения семейного и медицинского анамнеза.
Они также проверят, принимает ли человек какие-либо лекарства, вызывающие ангионевротический отек, такие как ингибиторы АПФ.
Например, контакт с обычным аллергеном до возникновения ангионевротического отека означает, что аллергический ангионевротический отек вероятен. Наличие крапивницы также укажет на этот тип.
В качестве альтернативы семейный анамнез ангионевротического отека может свидетельствовать о наследственности проявления ангионевротического отека.
Человек с ангионевротическим отеком может быть направлен на дополнительные анализы для подтверждения типа. Среди них могут быть:
- кожный прик-тест для подтверждения связи с возможной аллергией, при котором кожа прокалывается очень небольшим количеством подозреваемого аллергена
- анализ крови, чтобы увидеть, как иммунная система реагирует на определенный аллерген
- анализ крови на наличие ингибитора С1-эстеразы, низкий уровень которого свидетельствует о наследственности
Наиболее опасным осложнением ангионевротического отека является отек горла и дыхательных путей.


 м.н.
м.н.